
Fig. 1: Tonómetro de rebote ICare con sonda desechable.
Tonometría de rebote en la práctica clínica. Comparación con tonometría de aplanación
Rebound tonometry in a clinical setting. Comparison with applanation tonometry
López-Caballero C.1, Contreras I.1, Muñoz-Negrete F.J.2, Rebolleda G.2, Cabrejas L.1, Marcelo P.1
Departamento de Glaucoma. Servicio de Oftalmología. Hospital Ramón y Cajal. Universidad de Alcalá. Madrid. España.
1 Licenciado en Medicina.2 Doctor en Medicina.
Los autores manifiestan que no tienen ningún interés comercial en ninguno de los productos ni equipamientos mencionados en este trabajo.
Dirección para correspondencia
RESUMEN
Objetivo: La tonometría de rebote ha sido recientemente adaptada para su utilización en humanos. El objetivo de nuestro estudio es determinar la precisión del tonómetro de rebote (TRB) ICare® en comparación con el tonómetro de aplanación Goldmann (TAG).
Métodos: Se reclutaron pacientes de la Unidad de Glaucoma de nuestro centro. En cada paciente se midió la presión intraocular (PIO) con el TRB sin anestésico y tras diez minutos con el TAG. Se empleó la paquimetría para determinar el grosor corneal central (ECC).
Resultados: Se reclutaron 68 pacientes (132 ojos). La media de PIO obtenida con el TRB fue de 18,9 [Desviación estándar (DE) 7,2 mmHg] y de 15,5 (DE 5,7 mmHg) con el TAG (p<0,001). Existe una buena correlación entre los dos aparatos (r = 0,87, p<0,001). En la mayoría de los casos (84,6%) la PIO obtenida con el TRB fue mayor que la obtenida con el TAG. La diferencia media entre los dos instrumentos fue de 3,4 (DE 3,6 mmHg). Se aprecia una tendencia a la sobreestimación de la PIO con el TRB, siendo ésta mayor para valores de PIO más elevados medidos con TAG. Se encontró una correlación estadísticamente significativa de la PIO obtenida con ambos tonómetros y el ECC, con mayor sobreestimación con TRB cuanto mayor es la paquimetría.
Conclusiones: El TRB puede ser aplicado en la práctica clínica teniendo en cuenta que habitualmente sobreestima la PIO con respecto al TAG. Podría ser especialmente útil en campañas de screening de glaucoma al poder ser manejado por técnicos entrenados.
ABSTRACT
Purpose: Rebound tonometry has recently been modified for its use in humans. The purpose of our study was to determine the precision of the ICare® rebound tonometer (RBT) as compared with the Goldmann applanation tonometer (GAT).
Methods: Patients were recruited from our Hospitals Glaucoma Unit. In each patient, intraocular pressure (IOP) was measured without anaesthesia using the RBT and ten minutes later using the GAT. Central corneal thickness (CCT) was measured by pachymetry.
Results: Sixty-eight patients were recruited (132 eyes). Mean IOP readings with RBT were 18.9 ± 7.2 (SD) mmHg and were 15.5 ± 5.7 mmHg with GAT (p<0.001). There was a good correlation between both instruments (r = 0.87, p<0.001). In most cases (84.6%) the IOP measured with the RBT was greater than that measured with the GAT. The mean difference between both instruments was 3.4 ± 3.6 mmHg. There was a trend towards greater differences between those obtained using the RBT than the GAT when IOP values were higher. A statistically significant correlation was found between IOP readings with both tonometers and CCT, with higher differences being seen as the CCT increased.
Conclusion: The RBT can be employed in a clinical setting taking into account that it usually overestimates IOP as compared with the GAT. It could be especially useful in glaucoma screening campaigns since it can be operated by a trained technician (Arch Soc Esp Oftalmol 2007; 82: 273-278).
Key words: Rebound tonometry, applanation tonometry, glaucoma, pachymetry, intraocular pressure.
]]> Introducción
Investigaciones recientes sugieren que la neuropatía óptica glaucomatosa tiene un origen multifactorial; sin embargo la presión intraocular (PIO) sigue siendo el único factor sobre el cuál se puede actuar de forma eficiente. El tonómetro de Goldmann se considera el patrón estándar en la evaluación de la PIO, pero sus mediciones se ven influenciadas por el grosor corneal y son inexactas en ciertas patologías de superficie ocular (1). Por ello, los esfuerzos para encontrar una herramienta capaz de medir la PIO de forma precisa y reproducible son constantes.
La tonometría de rebote se desarrolló inicialmente con el objetivo de medir la PIO de forma no invasiva en modelos experimentales de glaucoma (2), siendo los resultados iniciales alentadores respecto a facilidad de uso, precisión y reproducibilidad (3-8). Todo ello ha conducido al diseño de un tonómetro manual basado en el principio de rebote para uso en humanos: ICare® (Tiolat Oy, Helsinki, Finlandia). El tonómetro de rebote (TRB) consta de una estructura con dos muelles coaxiales que impulsan una sonda magnetizada hacia la córnea y detectan la deceleración de la sonda producida por el contacto con el ojo. Esta velocidad de deceleración se relaciona con la PIO. La sonda empleada es desechable. Una cubierta de plástico en la punta reduce el riesgo de lesionar la córnea (fig. 1).

Fig. 1: Tonómetro de rebote ICare con sonda desechable.
Existen escasos estudios publicados que evalúen la reproducibilidad y precisión de este método en humanos (9-12). El presente estudio se diseñó para evaluar la utilidad del TRB en la práctica clínica, comparando las medidas obtenidas con el tonómetro ICare® con las proporcionadas por el tonómetro de aplanación de Goldman (TAG; Haag-Streit, Köniz, Suiza), así como la influencia del efecto del espesor corneal central (ECC) en las medidas de PIO obtenidas.
]]> Sujetos, material y métodos
Se realizó un estudio transversal con 68 pacientes consecutivos de la Unidad de Glaucoma de nuestro centro. Se incluyeron pacientes diagnosticados de glaucoma, pacientes con sospecha de glaucoma y pacientes sin signos de neuropatía glaucomatosa. Se excluyeron pacientes con patología corneal grave. El antecedente de cirugía ocular previa no fue criterio de exclusión. El estudio sigue las normas de la declaración de Hensilki y se solicitó el consentimiento informado a los pacientes. La PIO se tomó en primer lugar mediante TRB, sin anestesia tópica. El instrumento está diseñado para tomar seis medidas rápidas consecutivas y elimina la mayor y la menor. Automáticamente calcula el valor medio y la desviación estándar (DE) de estas cuatro medidas. Si el TRB indicaba que la DE era alta, se repetían las seis tomas. Tras un intervalo de diez minutos se efectuaron tres medidas consecutivas con el TAG con la instilación de anestesia tópica, empleándose la media de las tres para el análisis estadístico. En todos los pacientes se midió el ECC mediante paquimetría ultrasónica (Pacline V1®, Optikon 2000, Roma, Italia), realizándose 3 mediciones y tomando para el análisis estadístico la media de las tres.
El análisis estadístico se realizó con el programa SPSS 12.0 para Windows (SPSS Inc. Chicago, Illinois). Se empleó la prueba de Kolmogorov-Smirnov para comprobar que los datos cuantitativos seguían una distribución normal. Las medias de PIO fueron comparadas mediante la t de Student. Se utilizó el test de correlación lineal de Spearman para establecer la relación entre el TRB y el TAG. Para evaluar el grado de concordancia entre los dos métodos y la presencia de sesgos sistemáticos se construyó una gráfica de Bland-Altman de la diferencia entre las mediciones del TRB y el TAG frente a la media de los dos. La influencia del ECC sobre la PIO obtenida con ambos métodos se determinó analizando la correlación entre la paquimetría y los valores de PIO.
Resultados
Se incluyeron en el estudio 136 ojos de 68 pacientes. Todos los pacientes eran de raza blanca salvo una persona de raza negra, siendo 36 de sexo masculino. La edad de los pacientes oscilaba entre los 26 y los 92 años (media 65,7 años con DE 14,87). 19 pacientes no presentaban patología glaucomatosa, 22 pacientes acudían por hipertensión ocular y 27 estaban diagnosticados de glaucoma, siendo en su mayoría glaucomas primarios de ángulo abierto (70,4%). De los ojos incluidos, 43 presentaron antecedente de cirugía ocular previa, aunque en ningún caso antecedente de cirugía corneal. La PIO pudo medirse en todos los pacientes de forma fiable con ambos tonómetros.
En la serie completa de 136 ojos la media de PIO obtenida con el TRB fue de 18,9 (DE 7,2 mmHg) y de 15,5 (DE 5,7 mmHg) con el TAG (p<0,001). El rango de PIO obtenido con el TRB fue de 3 a 55 mmHg mientras que con el TAG el rango fue de 3 a 36 mmHg. Existe una fuerte correlación entre los dos aparatos (r = 0,87, P<0,001; fig. 2). En 115 ojos (84,6%) la PIO obtenida con el TRB fue mayor que la obtenida con el TAG. La diferencia media entre los dos instrumentos fue de 3,4 DE 3,6 mmHg. En el 39,7% de los casos la diferencia entre las medidas de los dos tonómetros fue menor de 2 mmHg. El análisis del gráfico de Bland-Altman (fig. 3) demuestra una tendencia no significativa estadísticamente a una mayor sobreestimación de la PIO con el tonómetro ICare® ante valores más altos de PIO según la TAG. Se dividió la muestra en dos grupos en función de la mediana de los valores de PIO obtenidos con TAG; en la tabla I, se muestra el valor medio de la diferencia de PIO entre ambos tonómetros en cada grupo. No se encontraron diferencias estadísticamente significativas en ninguno de los 2 grupos (p= 0,072). Se encontró una correlación débil aunque estadísticamente significativa entre la PIO obtenida con ambos tonómetros y el ECC (TRB r = 0,175, p= 0,041; TAG: r = 0,239, p= 0,005). En la tabla II, se muestran los valores de la diferencia entre ambos tonómetros una vez dividida la muestra en tres grupos en función de los terciles del ECC. Existe una tendencia a una mayor sobreestimación de la PIO con el TRB ante grosores corneales mayores aunque no se encontraron resultados estadísticamente significativos en ninguno de los tres grupos.
No se detectó ninguna complicación con ninguno de los dos tonómetros.
 ]]>
Fig. 2: Correlación entre presión intraocular (PIO) con tonometría
]]>
Fig. 2: Correlación entre presión intraocular (PIO) con tonometría
de rebote (TRB) y tonometría de aplanación de Golmann (TAG).
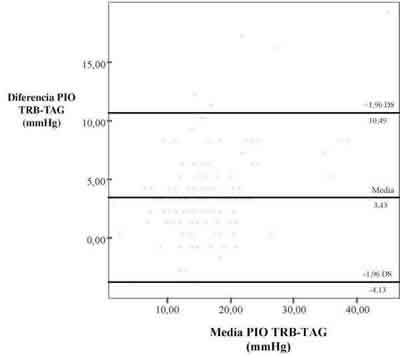
Fig. 3: Gráfico de Bland-Altmand.
]]>
Discusión
Hasta ahora, el TRB ha sido empleado principalmente en animales de experimentación, demostrando ser un método fácil, rápido y fiable para la medida de la PIO (3-8). Danias y cols. (6) encontraron una estrecha correlación entre la PIO verdadera y las medidas con TRB en ojos de ratón canulados en el rango entre 3,7 y 44,1 mmHg. El grupo de Kontiola demostró que la reproducibilidad de las medidas del TRB era buena siempre que éste se colocase a una distancia entre 3 y 5 mm de la córnea y con un ángulo de impacto menor de 25º con respecto al eje visual en el ápex corneal. A pesar de la existencia de una estrecha correlación entre la presión ocular manométrica en ratas y la tonometría de rebote (r2= 0,95), describieron una tendencia de ésta a infraestimar la PIO (4). En otros estudios en animales, se confirmó esta tendencia a la infraestimación, encontrándose también que las medidas repetidas con el TRB producen un descenso de la PIO (8) y que con el uso de anestésico se produce una disminución en el valor de PIO proporcionado por el TRB (7).
Actualmente, existen pocos estudios sobre la reproducibilidad y precisión de la tonometría de rebote en humanos. Kontiola llevó a cabo un estudio clínico para comparar las medidas de PIO con el tonómetro de aire Pulsair 3000® y el TRB en pacientes ancianos sin anestésico; en el 71,7% de los pacientes la diferencia de PIO obtenida con ambos tonómetros era menor de 2 mmHg (9). El 95% de los pacientes no experimentaron dolor con el TRB. Comparando el TRB con el TAG en 36 pacientes, Kontiola encontró un coeficiente de correlación de 0,82 entre los dos instrumentos (3). Este valor es similar al encontrado por Martínez de la Casa y cols. en el estudio más amplio publicado hasta el momento comparando el TRB con el «patrón estándar» (10), similar también al 0,87 del presente trabajo. Martínez de la Casa y cols. analizaron la reproducibilidad del TRB, obteniendo coeficientes de correlación intraobservador mayores de 0,73 y una correlación interobservador de 0,82 (10).
A pesar de los excelentes coeficientes de correlación obtenidos al comparar el TRB con el TAG, existe una discrepancia considerable en sus medidas. El análisis estadístico indica que, aunque las medidas obtenidas con ambos instrumentos en el presente estudio muestran buena correlación, la TRB sistemáticamente proporciona un valor de PIO mayor al obtenido con el TAG. De este modo, el valor de PIO con el TAG se podría calcular mediante la siguiente fórmula: PIO= 2,48 + 0,69 * PIO ICare®. Estos resultados se asemejan a los obtenidos por Martínez de la Casa (10), en los que el TRB ofrecía valores de PIO como media 1,8 (DE 2,8 mmHg) por encima de los obtenidos con el TAG. Otros estudios realizados en sujetos sanos encontraron diferencias medias de 1,34 mmHg y 3,35 mmHg entre TRB y TAG o tonometría de aplanación con tonómetro de Perkins respectivamente, de nuevo con una sobreestimación por parte de la tonometría de rebote (11,12). Las diferencias entre los resultados de los estudios en humanos y en animales podrían deberse a que la tonometría de rebote ha sido modificada para su uso en humanos. Aunque se ha descrito que las medidas repetidas con el TRB en animales producen un descenso de la PIO (8), estimamos que los diez minutos que dejamos transcurrir entre las dos medidas son suficientes para permitir la recuperación de la PIO. García-Resúa y cols. (12), encontraron una mayor sobreestimación con el TRB en pacientes con PIO más altas según el TAG. En nuestro trabajo no se puede concluir que la sobreestimación es mayor cuando aumenta el valor de la PIO.
La tonometría de rebote presenta una relación estadísticamente significativa con el grosor corneal central, presentando un comportamiento similar a la tonometría de aplanación, con valores más altos en córneas gruesas y más bajos en córneas finas. Esto corrobora los hallazgos de Martínez de la Casa (13). Según nuestro estudio no podemos concluir que los valores de la PIO varíen en función del valor de la paquimetría.
Al no haber pacientes con antecedente de cirugía ocular corneal, creemos que el resto de cirugías oculares no influyeron en los resultados.
Actualmente la principal ventaja del TRB deriva de que las medidas se pueden obtener sin la necesidad de instilar anestésico tópico y con una mínima molestia subjetiva. Esto hace que pueda ser un instrumento útil en campañas de screening poblacional de glaucoma, siempre que no se pueda realizar tonometría de aplanación, al poder ser efectuada la toma de PIO por cualquier persona entrenada (10,11,13). Otra ventaja es que es ideal en modelos animales por el mínimo espacio corneal requerido para la medición. Asimismo, podría ser de utilidad en niños, ya que el TRB no es tan aparatoso como el TAG y puede infundir menor ansiedad al niño. Además, al necesitar un menor espacio de contacto corneal, aunque el niño parpadee, el instrumento puede ser capaz de tomar una medida de PIO.
]]> El tonómetro ICare® puede ser fácilmente aplicado para obtener medidas de PIO, teniendo siempre en cuenta sus limitaciones con respecto al TAG. Deberíamos esperar medidas mayores con el TRB que con el TAG. Serían útiles nuevos trabajos para evaluar la precisión del ICare® y la validez de los resultados en el rango de PIO y en presencia de las patologías oculares que manejamos en la práctica clínica habitual, incluyendo patologías corneales que dificulten la realización de la TAG.
Bibliografía
1. Doughty MJ, Zaman ML. Human corneal thickness and its impact on intraocular pressure measures: a review and meta-analysis approach. Surv Ophthalmol 2000; 44: 367-408. [ Links ]
2. Kontiola A. A new electromechanical method for measuring intraocular pressure. Doc Ophthalmol 1997; 93: 265-276. [ Links ]
3. Kontiola AI. A new induction-based impact method for measuring intraocular pressure. Acta Ophthalmol Scand 2000; 78: 142-145. [ Links ]
4. Kontiola AI, Goldblum D, Mittag T, Danias J. The induction/impact tonometer: a new instrument to measure intraocular pressure in the rat. Exp Eye Res 2001; 73: 781-785. [ Links ]
5. Goldblum D, Kontiola AI, Mittag T, Chen B, Danias J. Non-invasive determination of intraocular pressure in the rat eye. Comparison of an electronic tonometer (TonoPen), and a rebound (impact probe) tonometer. Graefes Arch Clin Exp Ophthalmol 2002; 240: 942-946. [ Links ]
6. Danias J, Kontiola AI, Filippopoulos T, Mittag T. Method for the noninvasive measurement of intraocular pressure in mice. Invest Ophthalmol Vis Sci 2003; 44: 1138-1141. [ Links ]
7. Wang WH, Millar JC, Pang IH, Wax MB, Clark AF. Noninvasive measurement of rodent intraocular pressure with a rebound tonometer. Invest Ophthalmol Vis Sci 2005; 46: 4617-4621. [ Links ]
8. Morris CA, Crowston JG, Lindsey JD, Danias J, Weinreb RN. Comparison of invasive and non-invasive tonometry in the mouse. Exp Eye Res 2006; 82: 1094-1099. [ Links ]
9. Kontiola A, Puska P. Measuring intraocular pressure with the Pulsair 3000 and Rebound tonometers in elderly patients without an anesthetic. Graefes Arch Clin Exp Ophthalmol 2004; 242: 3-7. [ Links ]
10. Martinez-de-la-Casa JM, Garcia-Feijoo J, Castillo A, Garcia-Sanchez J. Reproducibility and clinical evaluation of rebound tonometry. Invest Ophthalmol Vis Sci 2005; 46: 4578-4580. [ Links ]
11. Fernandes P, Diaz-Rey JA, Queiros A, Gonzalez-Meijome JM, Jorge J. Comparison of the ICare rebound tonometer with the Goldmann tonometer in a normal population. Ophthal Physiol Opt 2005; 25: 436-440. [ Links ]
12. Garcia-Resua C, Gonzalez-Meijome JM, Gilino J, Yebra-Pimentel E. Accuracy on the new ICare rebound tonometer vs. other portable tonometers in healthy eyes. Optom Vis Sci 2006; 83: 102-107. [ Links ]
13. Martinez-de-la-Casa JM, Garcia-Feijoo J, Vico E, Fernandez-Vidal A, Benitez del Castillo JM, Wasfi M, et al. Effect of corneal thickness on dinamic contour, rebound, and goldmann tonometry. Ophthalmology 2006; 113: 2156-2162. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Francisco J. Muñoz-Negrete ]]>
Jefe de Servicio de Oftalmología
Hospital Ramón y Cajal
Ctra. Colmenar Viejo, km 9,100
28034 Madrid
España
E-mail: franciscojmunoz@telefonica.net
Recibido: 21/4/06.
Aceptado: 26/3/07.