Resultados de la esclerectomia profunda no perforante en el tratamiento del glaucoma inflamatoria al año de seguimiento
Results of nonpenetrating deep sclerectomy in inflammatory glaucoma: one year follow up
Arruabarrena C.1, Muñoz-Negrete F.J.2, Márquez C.1, Rebolleda G.2
Servicio de Oftalmología. Sección de Glaucoma. Hospital Ramón y Cajal. Universidad de Alcalá de Henares. Madrid. España.
1 Licenciado en Medicina.
2 Doctor en Medicina.
Dirección para correspondencia
RESUMEN
Objetivo: Determinar la eficacia y seguridad de le esclerectomía profunda no perforante en el manejo quirúrgico del glaucoma inflamatorio.
Métodos: Estudio observacional retrospectivo que evalúa una muestra de 6 ojos diagnosticados de glaucoma inflamatorio a los que se les realiza una esclerectomía profunda no perforante con implante de ácido hialurónico reticulado, con un seguimiento postoperatorio de 12 meses.
Resultados: Tras un seguimiento medio de 12 meses, el 66,67% de los casos presenta un éxito completo (PIO entre 5 y 21 mmHg sin necesidad de fármacos) y el 100% éxito parcial. La tensión media al año fue de 16,67 mmHg (DE: 3,26), siendo este descenso medio (23,00 mmHg, DE: 13,75 mmHg) estadísticamente significativo (p = 0,027). El número medio de fármacos hipotensores para controlar la presión intraocular se redujo significativamente desde 2,67 (DE: 0,52) a 0,50 (DE: 0,84) a los doce meses de seguimiento. No se observó pérdida de agudeza visual en ningún caso. Las únicas complicaciones postoperatorias observadas fueron un caso de hifema y un quiste de tenon.
Conclusiones: La esclerectomía profunda no perforante en este estudio preliminar muestra una elevada eficacia y escasas complicaciones postoperatorias, por lo que podría ser una alternativa en el manejo quirúrgico del glaucoma inflamatorio.
Palabras clave: Escerectomía profunda no perforante, glaucoma inflamatorio, uveítis, glaucoma uveítico, cirugía no perforante.
Purpose: To assess the efficacy and safety of nonpenetrating deep sclerectomy in uveitic glaucoma.
Methods: In this observational retrospective trial, 6 eyes with inflammatory glaucoma underwent a nonpenetrating deep sclerectomy and a reticulated hyaluronic acid implant. The minimal follow-up period was 12 months.
Results: At 12 months, the complete success rate (defined as an IOP higher than 5 and lower than 21 mmHg without medication) was 66.67% and the qualified success rate was 100%. The mean postoperative IOP at 12 months was 16.67 mmHg (SD: 3.26), and the mean IOP reduction was 23.00 mmHg (SD:13.75) (p= 0.027). The mean number of antiglaucoma medications required was reduced from 2.67 (SD: 0.52) before surgery to 0.50 (SD: 0.84) one year after surgery (p= 0.038). No change on visual acuity was observed. Complications included one case of hyphema and one case of bleb encapsulation.
Conclusions: Nonpenetrating deep sclerectomy in this preliminary study, deep sclerectomy was efficacious and had few postoperative complications, so it can be an alternative in the management of uveitic glaucoma (Arch Soc Esp Oftalmol 2007; 82: 483-488).
Key words: Deep sclerectomy, inflammatory glaucoma, uveitis, uveitic glaucoma, nonpenetrating filtration surgery.
Introducción
Los mecanismos que determinan un aumento de presión intraocular (PIO) en pacientes con uveítis crónica son complejos y dependen no sólo de la enfermedad en sí sino también de la respuesta al tratamiento inflamatorio (1,2). Esto hace que el manejo del glaucoma inflamatorio resulte especialmente complejo, y que en un porcentaje importante de casos requiera tratamiento quirúrgico. La cirugía del glaucoma inflamatorio característicamente presenta un alto riesgo de fracaso debido a que suele tratarse de pacientes más jóvenes con una mayor respuesta inflamatoria y de cicatrización. Por otro lado, existe una mayor tendencia a la hipotonía postoperatoria y riesgo de que aparezcan nuevos episodios de uveítis tras la cirugía que empeoran considerablemente el pronóstico de la misma.
La trabeculectomía, especialmente si se asocian agentes antiproliferativos intra o posquirúrgicos presenta buenos resultados a corto y medio plazo (3,4), pero no tan satisfactorios a largo plazo (5) lo que unido a las complicaciones potenciales de los antimetabolitos ha llevado a buscar otras alternativas (6).
]]> Los implantes valvulares se han perfilado como una buena alternativa a la trabeculectomía en el manejo quirúrgico del glaucoma inflamatorio (5,7,8), sin embargo no están exentos de complicaciones a corto y largo plazo (9).Las escasas complicaciones asociadas a las técnicas filtrantes no perforantes podrían ser ventajosas en este tipo de pacientes (10-12). Un estudio preliminar ha referido un porcentaje de éxito parcial del 90,8% realizando diversas modalidades de cirugía filtrante no perforante (13). Basándonos en las ventajas teóricas, en los resultados de este estudio previo y los buenos resultados obtenidos en cirugías previamente fracasadas (14), diseñamos el presente estudio para determinar la eficacia y seguridad de la esclerectomía profunda no perforante (EPNP) en el tratamiento del glaucoma inflamatorio.
Sujetos, material y método
Se diseña un estudio observacional retrospectivo para estudiar la eficacia y seguridad de la EPNP en el manejo del glaucoma inflamatorio. Se incluyeron aquellos pacientes diagnosticados de glaucoma inflamatorio con mal control tensional a pesar de estar con tratamiento médico máximo, a quienes se les había realizado una EPNP. Esta técnica no se consideró indicada en ojos con sinequias periféricas anteriores en el área superior ni en aquellos con alteraciones anatómicas que impidieran la realización de una adecuada técnica quirúrgica que requiere un tapete escleral de 5 x 5 mm con cobertura conjuntival.
Tras obtener el consentimiento informado de los pacientes, les fue practicada una EPNP por dos cirujanos (FJMN y GR). La técnica utilizada fue la descrita por Mermoud y Schnyder en el 2000 (11). Bajo anestesia retrobulbar se tallaba un colgajo conjuntival superior de base fórnix, se disecaba un colgajo escleral superficial de 5 x 5 mm y un tapete escleral profundo triangular de 4 x 4 mm hasta alcanzar córnea clara exponiendo la membrana trabéculo-descemética, se realizaba trabeculectomía ab externo y se colocaba un implante de ácido hialurónico reticulado triangular (SkGel, Corneal Laboratories, Paris, France). Previamente a la disección del colgajo profundo se aplicó mitomicina C a concentración de 0,2 mg/ml durante 2 minutos entre el tapete escleral superficial y el profundo y a nivel subconjuntival. Posteriormente se suturaba de forma laxa el tapete superficial con 2-3 puntos de nylon monofilamento 10/0 y nudos enterrados. Se administró betametasona y cefazolina subconjuntival en el quirófano y postoperatoriamente tobramicina y dexametasona tópica en pauta descendente durante un mes.
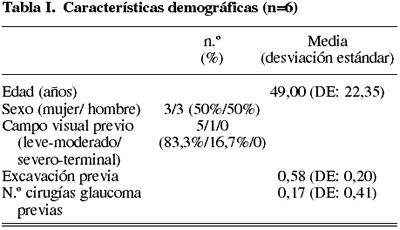
Fueron recogidos la agudeza visual (AV), presión intraocular (PIO) y número de fármacos previos a la cirugía y tras la misma (al día siguiente, a la semana, al mes, a los 3 meses, y cada 3 meses hasta el año). Asimismo fueron anotadas las complicaciones intra o postoperatorias. Previo a la cirugía se recogieron datos demográficos de edad, sexo y raza, tipo de glaucoma, grado de excavación de nervio óptico y perimetría automática (test 24-2, estrategia SITA Standard del analizador Humprey II, Humphrey instruments, California, EEUU).
Se definió éxito completo aquellos ojos que presentaron una PIO final menor de 21 mmHg y mayor de 4 mmHg sin tratamiento hipotensor ocular y sin perdida de AV. Se calificó como éxito relativo a aquellos que precisaron tratamiento antiglaucomatoso para alcanzar estos parámetros. Se consideró fracaso a la presencia de una PIO postoperatoria final mayor o igual de 21 mmHg, menor de 5 mmHg, pérdida de una línea o más de AV o necesidad de nueva cirugía para obtener control tensional.
En caso de no alcanzarse la PIO objetivo en el postoperatorio se realizó goniopunción con láser Nd:YAG.
El análisis estadístico se realizó con el programa SPSS 12.0, utilizando la prueba no paramétrica de los rangos de Wilcoxon para las comparaciones pre y postquirúrgicas.
]]>Resultados
Entre noviembre de 2004 y mayo de 2005 se incluyeron en el estudio 5 pacientes (6 ojos) con glaucoma inflamatorio a los cuales se les practicó una EPNP. Las características demográficas y los tipos de uveítis se resumen en las tablas I y II.
Todos los pacientes tenían la inflamación controlada en el momento de la cirugía y utilizaban 2 ó 3 fármacos hipotensores (media: 2,67; DE: 0,52).
Los 6 casos han completado 12 meses de seguimiento mínimo. La evolución de la PIO durante el estudio se resume en la figura 1 y la tabla III. La PIO media preoperatoria fue 39,67 mmHg (DE: 14,06) y se redujo a 9,83 mmHg (DE: 4,07) en el primer día del postoperatorio para luego ir ascendiendo progresivamente hasta 16,67 mmHg (DE: 2,08) a los 12 meses. El descenso medio de tensión a los doce meses fue de 23,00 mmHg (DE: 13,75) que resultó estadísticamente significativo (p = 0,027) utilizando la prueba no paramétrica de los rangos de Wilcoxon, lo que supone un descenso del 53,79% (22,73%-73,77%). Al año de la intervención solo dos pacientes requerían tratamiento hipotensor, 4 de los 6 ojos (66,67%) no necesitaban fármacos antiglaucomatosos para alcanzar los criterios de éxito (éxito completo) y el 100% de los pacientes obtuvieron un éxito parcial. En 3 casos se utilizó goniopunción en el postoperatorio, no observándose una reactivación de la inflamación tras la misma. Los casos que requirieron medicación fueron un paciente que al mes de la cirugía desarrolló un quiste de tenon en la ampolla y un paciente con ciclitis heterocrómica de Fuchs que a los tres meses de la cirugía presentó un nuevo brote de inflamación que requirió tratamiento corticoideo tópico y subtenoniano para su control. Otros dos casos han presentado a los 10 meses de la cirugía un nuevo episodio de inflamación en relación con su enfermedad de base pero continúan con tensiones controladas sin necesidad de medicación hipotensora.
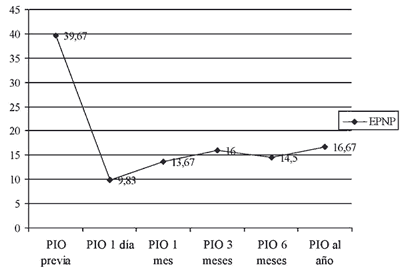 ]]>
Fig. 1: Evolución de la media de PIO (mmHg) en el año de seguimiento (N=6).
]]>
Fig. 1: Evolución de la media de PIO (mmHg) en el año de seguimiento (N=6).
El número de fármacos antiglaucomatosos se redujo de forma significativa desde 2,67 (DE: 0,52) a 0,50 (DE: 0,84) a los doce meses de seguimiento (p=0,038). No hubo cambio significativo en la AV tras la cirugía. La evolución de la PIO y el número de fármacos se resume en la tabla III. La tabla IV presenta los resultados de la comparación de la PIO y el número de fármacos antes y al año de la cirugía.
Se registraron muy pocas complicaciones postoperatorias, todas ellas de escasa gravedad y resueltas con manejo conservador. Entre las complicaciones precoces un paciente presentó un hifema grado 1 y un paciente presentó atalamia grado 1. El grado de inflamación posquirúrgica era leve o inexistente en 5 ojos y sólo un ojo presentaba inflamación moderada, no existiendo episodios de uveítis con reacción fibrinosa en ningún caso.
En cuanto a las complicaciones a medio plazo un paciente presentó un quiste de tenon en la ampolla de filtración al mes de la cirugía que requirió punción en dos ocasiones en la consulta, tras lo cual mantiene un buen control tensional con dos fármacos. Ningún paciente presentó episodios de hipotonía, ni picos hipertensivos en el postoperatorio, ni complicaciones a nivel del segmento posterior.
]]> Discusión
Presentamos un estudio retrospectivo con un número limitado de pacientes. La mayoría de las series publicadas sobre tratamiento quirúrgico en este tipo de glaucoma son de muestra reducida, lo que indica que no es muy frecuente y que la cirugía de elección en estos casos no está clara (4-8). El único estudio previamente publicado sobre cirugía filtrante no perforante en glaucoma inflamatorio también es retrospectivo, tiene una muestra de 11 casos y mezcla diversas modalidades de técnicas no perforantes (EPNP, viscocanalostomía) y de implantes (cirugía sin implante, con implante de colágeno, con implante de T-flux), lo que impide conocer si la eficacia viene determinada por una modalidad de cirugía o de implante concreto (13).
En el presente estudio, tanto la técnica quirúrgica como el implante utilizado fueron idénticos en todos los casos, lo que nos permite adquirir unas conclusiones más precisas. A pesar del número de casos, pudo observarse un descenso tensional del 53,79% (22,73%-73,77%) y una reducción significativa de fármacos antiglaucomatosos. La EPNP con implante de ácido hialurónico reticulado consiguió controlar la presión en el 100% de los ojos intervenidos al año, obteniéndose éxito completo en el 66,67% de los casos. Los resultados obtenidos en nuestro estudio son similares a los descritos para esta técnica en casos de glaucoma primario de ángulo abierto que presenta mejor pronóstico que el inflamatorio. Además son concordantes con los presentados en el estudio previo de Auer y Mermoud, que obtuvieron un éxito parcial del 90,8% (13) y una reducción media de PIO de 30,7 mmHg (DE: 8,2) lo que supone un 71,7% de reducción de PIO a los 12 meses; en nuestro estudio el descenso medio de tensión a los doce meses fue de 23,00 mmHg (DE: 7,81) lo cual supone un 53,79% de descenso (22,73%-73,77%). No solo son superponibles los resultados referentes al control tensional, sino que además en ambos estudios se observa un descenso significativo del número de fármacos antiglaucomatosos y conservación de la AV.
La ausencia de manipulación del iris y de iridectomía podría justificar una menor inflamación en el postoperatorio (10-12) y una menor tasa de hifema, hechos ambos que pueden favorecer el fracaso de la cirugía filtrante (3,8). En nuestro estudio no hemos observado ningún episodio de uveítis fibrinosa, tan sólo en un caso existió una inflamación moderada. En el estudio de Auer et al (13) la inflamación fue medida por fluorofotometría con la finalidad de ajustar la medicación antiinflamatoria en el postoperatorio y también refieren bajos niveles de inflamación.
No hemos observado ningún caso de hipotonía en el postoperatorio inmediato. La filtración a través de la membrana trabéculo-descemética permite una descompresión controlada de la cámara anterior lo que previene la producción de hipotonías severas en el postoperatorio inmediato (11,12), muy difíciles de manejar en este tipo de pacientes y que se asocian a complicaciones graves como maculopatía y desprendimiento coroideo.
Por otro lado se postula que la membrana trabeculodescemética podría limitar la salida al espacio subconjuntival de mediadores inflamatorios y citoquinas presentes en el humor acuoso, que podrían favorecer la cicatrización postoperatorio y por tanto el fracaso quirúrgico, aunque no ha sido demostrado a nivel experimental.
Otra ventaja adicional es la ausencia de efectos negativos sobre la AV, permitiendo una rehabilitación visual precoz, que favorece una reincorporación más rápida a la actividad normal, que al tratarse de un grupo de menor edad, resulta de especial importancia. Además al presentar menor incidencia de catarata disminuimos la necesidad de facoemulsificación posterior que ensombrece el pronóstico de la cirugía filtrante (15).
Son precisos estudios con una mayor muestra y un seguimiento mayor, para conocer de forma fiable la eficacia y seguridad de la cirugía no perforante en el glaucoma inflamatorio y determinar si el efecto se mantiene a largo plazo, sin embargo, los resultados de este estudio preliminar son alentadores y sugieren que la EPNP podría ser una alternativa en estos pacientes de manejo quirúrgico tan complicado y discutido.
Bibliografía
]]>1. Sung VC, Barton K. Management of inflammatory glaucomas. Curr Opin Opthalmol 2004; 15: 136-140. [ Links ]
2. Kuchtey R, Lowder C, Smith SD. Glaucoma in patients with ocular inflammatory disease. Opthalmol Clin North Am 2005; 18: 421-430. [ Links ]
3. Stavrou P, Murray PI. Long-term follow-up of trabeculectomy without antimetabolites in patients with uveitis. Am J Ophthalmol 1999; 128: 434-439. [ Links ]
4. Towler HH, McCluskey P, Shaer B, Lightman S. Long-term follow-up of trabeculectomy with intraoperative 5-fluorouracil for uveitis-related glaucoma. Ophthalmology 2000; 107: 1822-1828. [ Links ]
5. Gil-Carrasco F, Salinas-VanOrman E, Recillas-Gispert C, Paczka JA, Gilbert ME, Arellanes-Garcia L. Ahmed valve implant for uncontrolled uveitic glaucoma. Ocul Immunol Inflamm 1998; 6: 27-37. [ Links ]
6. Jampel HD, Jabs DA, Quigley HA. Trabeculectomy with 5-fluorouracil for adult inflammatory glaucoma. Am J Ophthalmol 1990; 109: 168-173. [ Links ]
7. Da Mata A, Burk SE, Netland PA, Baltatzis S, Christen W, Foster CS. Management of uveitic glaucoma with Ahmed glaucoma valve implantation. Ophthalmology 1999; 106: 2168-2172. [ Links ]
8. Ozdal PC, Vivianna RN, Deschenes J. Ahmed valve implantation in glaucoma secondary to cronic uveitis. Eye 2006; 20: 178-183. [ Links ]
9. Hong CH, Arosemena A, Zurakowski D, Ayyala RS. Glaucoma drainage devices: a systematic literature review and current controversies. Surv Ophthalmol 2005; 50: 48-60. [ Links ]
10. Chiou AG, Mermoud A, Jewelewicz DA. Post-operative inflammation following deep sclerectomy with collagen implant versus standard trabeculectomy. Graefes Arch Clin Exp Ophthalmol 1998; 236: 593-596. [ Links ]
11. Mermoud A, Schnyder CC. Nonpenetrating filtering surgery in glaucoma. Curr Opin Opthalmol 2000; 11: 151-157. [ Links ]
12. Lachkar Y, Hamard P. Nonpenetrating filtering surgery. Curr Opin Ophthalmol 2002; 13: 110-115. [ Links ]
13. Auer C, Mermoud A, Herbort CP. Deep sclerectomy for the management of uncontrolled uveitic glaucoma: preliminary data. Klin Monatsbl Augenheilkd 2004; 221: 339-342. [ Links ]
14. Rebolleda G, Muñoz-Negrete FJ. Deep sclerectomy with mitomycin C in failed trabeculectomy. Eye 2007; 21: 23-28. [ Links ]
15. Rebolleda G, Muñoz-Negrete FJ. Phacoemulsification in eyes with functioning filtering blebs: a prospective study. Ophthalmology 2002; 109: 2248-2255. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Carolina Arruabarrena Sánchez
C/. Pintor Goya, 1, 3.º B ]]>
28100 Alcobendas (Madrid)
España
E-mail: carruabarrena@eresmas.com
Recibido: 31/5/06.
Aceptado: 12/6/07.