
Importancia del espesor corneal central en el estudio de hipertensos oculares, sospechosos de glaucoma y glaucomas preperimétricos
Importance of central corneal thickness when studying ocular hypertensive eyes, glaucoma suspects and preperimetric glaucomatous eyes
Alías E.G.1, Ferreras A.2, Polo V.2, Larrosa J.M.2, Pueyo V.2, Honrubia F.M.2
Hospital Universitario Miguel Servet. Zaragoza. España.
1 Licenciado en Medicina. Instituto Aragonés de Ciencias de la Salud
2 Doctor en Medicina. Instituto Aragonés de Ciencias de la Salud
RESUMEN
Objetivo: Comparar los resultados obtenidos con la paquimetría ultrasónica en sujetos normales, hipertensos oculares, sospechosos de glaucoma y glaucomas preperimétricos.
Material y métodos: Se seleccionaron de forma prospectiva y consecutiva 61 ojos normales (grupo control), 131 ojos con hipertensión intraocular, 62 sospechosos de glaucoma por la morfología papilar y 36 glaucomas preperimétricos (perimetría automatizada de longitud de onda corta alterada). Se trazaron los diagramas de dispersión para el espesor corneal central y la presión intraocular para los grupos del estudio y se compararon los resultados de la paquimetría ultrasónica entre el grupo control y los otros 3 grupos.
Resultados: Los hipertensos oculares presentaron en la paquimetría valores más altos que el grupo control (p=0,009). No se encontraron diferencias del espesor corneal central entre los normales y los sospechosos de glaucoma, ni entre los normales y los glaucomas preperimétricos. Se evidenció una débil relación logarítmica directa entre el espesor corneal central y la tonometría Goldmann en el grupo de hipertensos oculares.
Conclusiones: Los hipertensos oculares presentaron córneas más gruesas que el resto de los grupos. Los sospechosos de glaucoma y los glaucomas preperimétricos tuvieron espesores corneales similares al grupo control.
Palabras clave: Espesor corneal central, paquimetría ultrasónica, hipertensión ocular, tonometría, glaucoma.
ABSTRACT
]]> Purpose: To compare the central corneal thickness, measured with an ultrasound pachymeter, in normal subjects, those with ocular hypertension, glaucoma suspects and patients with preperimetric glaucoma.Key words: Central corneal thickness, ultrasound pachymeter, ocular hypertension, tonometry, glaucoma.
Introducción
Diversos estudios han intentado establecer una relación entre PIO y ECC (1-6). La relación entre ambas no es lineal, por lo que no es fácil establecer una fórmula que las relacione. Varios autores han propuesto tablas de corrección (7-11) para ajustar la PIO en función de los resultados de la paquimetría, pero ninguna de ellas ha sido aceptada universalmente.
El estudio multicéntrico Ocular Hypertension Treatment Study (12,13) sugirió que los ECC delgados eran un factor predictivo para el desarrollo de glaucoma. También se encontró que ECC menores de 555 µm multiplicaban por tres el riesgo de desarrollar glaucoma cuando se comparaban con ECC mayores de 588 µm. Parece lógico pensar que las córneas delgadas pueden dar lecturas de PIO inferiores a las reales. Pero además las córneas delgadas se asocian con una anormalidad del colágeno del estroma y de la lámina cribosa que también puede predisponer a desarrollar glaucoma (1). Por lo que el aumento de riesgo de desarrollar esta enfermedad en casos de córneas delgadas tendría su fundamento en un mecanismo más complejo que una simple medición alterada de la PIO. A raíz de éstos y otros hallazgos, la medición del ECC ha sido incorporada a los protocolos de estudio y diagnóstico precoz del glaucoma, pero en la actualidad, el papel que juega el ECC sigue sin estar claro.
El objetivo de este trabajo fue comparar los resultados obtenidos con la paquimetría ultrasónica en sujetos normales, hipertensos oculares y glaucomas pre-perimétricos.
]]>Sujetos, Material Y Métodos
Sujetos
Se incluyeron 254 ojos de 254 sujetos, de forma prospectiva y consecutiva a partir de las consultas externas del servicio de oftalmología del hospital universitario Miguel Servet de Zaragoza.
Los sujetos normales fueron reclutados a partir de personal del hospital, familiares y acompañantes de pacientes. El grupo de sospechosos de glaucoma se obtuvo a partir de los sujetos remitidos a la unidad de glaucoma del hospital, provenientes de los dos centros de especialidades que dependen del mismo.
Cada sujeto, con independencia de su grupo de clasificación, tuvo que cumplir los siguientes criterios de inclusión: edad entre 30 y 75 años de edad, agudeza visual mayor o igual a 20/30 (escala de Snellen), perimetría automatizada convencional (PA) normal, defecto de refracción menor a 5 dioptrías esféricas y astigmatismo menor de 3 dioptrías de equivalente esférico, y medios ópticos transparentes (color u opalescencia nuclear, cortical o subcapsular posterior del cristalino <1 según la Lens Opacities Classification System III) (14).
Se excluyeron aquellos ojos con antecedentes de cirugía o traumatismos oculares graves, enfermedades sistémicas con repercusión oftálmica, imposibilidad de realizar o valorar cualquiera de las pruebas incluidas en el protocolo exploratorio (estudio perimétrico, HRT, ). Se consideró para el estudio un ojo de cada sujeto. La elección se hizo de forma aleatoria, salvo que sólo uno de los dos ojos cumpliera los criterios de inclusión.
El diseño del estudio fue aceptado por el comité de ética del hospital y todos los participantes firmaron el consentimiento informado. La metodología del estudio se realizó siguiendo las directrices de la Declaración de Helsinki.
Procedimiento exploratorio
La PA se realizó con el perímetro Humphrey 750 (Zeiss Humphrey Systems, Dublin, Ca) y la estrategia 24-2 SITA Standard. Se consideró una perimetría alterada cuando se observó en el mapa de desviación de patrón un grupo de al menos 3 puntos alterados con un nivel de probabilidad menor a 5% o un grupo de al menos 2 puntos alterados con un nivel de probabilidad menor a 1% (se excluyeron los puntos situados en los polos de la mancha ciega) (15) y/o desviación estándar de la media (DSM) con un nivel de probabilidad menor al 5%; y/o prueba del hemicampo glaucomatoso fuera de límites normales. Si alguna de ellas no cumplió los criterios de validez definidos por el propio perímetro (falsos positivos, falsos negativos y pérdidas de fijación), la prueba fue repetida. Cuando la primera PA fiable fue normal, no se repitió la prueba, en caso contrario se repitió para disminuir el efecto aprendizaje (16,17). Si la segunda PA fue normal el sujeto se incluyó en el estudio, pero si la segunda PA siguió presentando un defecto consistente en el campo visual el sujeto fue excluido del estudio.
La PALOC se realizó con el perímetro Humphrey 750 (Zeiss Humphrey Systems, Dublin, Ca) y la estrategia 24-2 umbral completo. Se consideró como criterio de anormalidad perimétrica la presencia en el mapa de desviación de patrón de un grupo de al menos 4 puntos alterados con un nivel de probabilidad menor a 5% o un grupo de al menos 3 puntos alterados con un nivel de probabilidad menor a 1% (se excluyeron los puntos situados en los polos de la mancha ciega) (18) y/o DSM con un nivel de probabilidad menor al 5%. Se utilizaron los mismos criterios de fiabilidad que para la PA. Cuando una PALOC presentó un defecto en el campo visual, ésta fue repetida para comprobar que existía un defecto reproducible y no explicable por otra causa.
La paquimetría ultrasónica se realizó con un paquímetro modelo DGH 500 (DGH Technology, Exton, PA). Se realizaron tres mediciones centrales y se consideró la media de las tres.
La evaluación clínica del nervio óptico fue realizada por dos especialistas en glaucoma enmascarados con respecto a la historia clínica del sujeto. Las discrepancias entre evaluadores fueron resueltas por consenso. Se definió un nervio óptico compatible con glaucoma como la existencia de un adelgazamiento del anillo neurorretiniano, focal o difuso con aumento de la excavación, la presencia de muescas o ambas (24).
Clasificación en grupos
Grupo control (n= 61 ojos): PIO < 21 mmHg, morfología papilar normal y PA normal.
Grupo de hipertensos oculares (n=131): PIO > 21 mmHg con PA normal, con independencia de la morfología papilar.
Grupo de sospechosos de glaucoma por la morfología papilar (n= 62 ojos): PIO > 21 mmHg con PA normal y morfología papilar compatible con glaucoma.
]]> Glaucomas preperimétricos (n=36 ojos): PIO > 21 mmHg con PA normal y PALOC alterada.
Análisis estadístico
Para realizar los análisis estadísticos se utilizaron los programas estadísticos SPSS (versión 15.0; SPSS Inc., Chicago, IL) y MedCalc (versión 9.2.1.0 MedCalc Software, Belgium).
El test de Kolmogorov Smirnov fue utilizado para comprobar el ajuste a una distribución normal de los datos analizados.
Para comparar las variables cuantitativas entre el grupo normal y los otros grupos estudiados (hipertensos oculares, sospechosos de glaucoma por la morfología papilar y glaucomas pre-perimétricos) se utilizó la t de Student. Las variables descriptivas de los grupos analizadas fueron la edad, mejor agudeza visual corregida, la PIO basal, la relación excavación/disco vertical valorada en estereofotografías, la desviación media de la PA, y la DSM de la PA. La principal variable estudiada fue el ECC. Se aceptaron diferencias significativas cuando el valor de p fue menor de 0,05.
Se calcularon los mapas de dispersión y las líneas de tendencia entre el ECC y la tonometría de aplanación para las diferentes subpoblaciones que incluyeron sujetos normales y de los otros grupos. La relación entre ambas variables se evaluó mediante el coeficiente de regresión r2.
Resultados
El grupo de sujetos normales estuvo formado por 61 sujetos y su edad media fue de 60,38 DE 10,21 años (tabla I). El grupo de hipertensos oculares incluyó 131 sujetos cuya edad media fue de 59,98 DE 8,85 años. El grupo de sospechosos de glaucoma por la morfología papilar consistió en 62 sujetos con una edad media de 60,68 DE 10,05 años. El grupo de glaucomas preperimétricos incluyó 36 pacientes con una edad media de 61,89 DE 10,53 años. No se observaron diferencias significativas para la edad ni para la mejor agudeza visual corregida entre el grupo normal y los otros tres grupos.
]]> En la tabla I se describen los valores medios de agudeza visual, PIO, excavación, perimetría automatizada y ECC de cada grupo.
La PIO y la relación excavación/disco vertical valorada mediante estereofotografías fueron menores en el grupo normal que en los otros tres grupos. En cuanto a los índices de la PA, la desviación media fue menor (más negativa) en el grupo normal que en el de los hipertensos oculares (p<0,001) y en el de los sospechosos de glaucoma (p=0,037). La DSM fue mayor en los normales que en los hipertensos oculares (p=0,039). A pesar de estas diferencias en los índices perimétricos, los normales, los hipertensos oculares y los sospechosos de glaucoma presentaron PA normales.
Sólo se encontraron diferencias en el ECC entre el grupo de hipertensos oculares y el de normales (p=0,009). Los hipertensos oculares presentaron los valores paquimétricos más altos.
La figura 1 representa el diagrama de dispersión para los valores de ECC y PIO en el grupo normal y de hipertensos oculares. Se apreció una débil relación logarítmica directa entre ECC y PIO (el valor de r2 fue de 0,021).

Fig. 1: Mapa de distribución de los valores del espesor
corneal central y la presión intraocular (PIO) en el grupo
de ojos normales e hipertensos oculares y línea de tendencia.

Fig. 2: Mapa de distribución de los valores del espesor
corneal central y la presión intraocular (PIO) en el grupo
de ojos normales y sospechosos de glaucoma por la
morfología papilar y línea de tendencia.
La figura 3 contiene el diagrama de dispersión para los valores de ECC y PIO en el grupo normal y de glaucomas preperimétricos (r2=0,0014). Al igual que ocurría en el caso anterior, se observó una débil relación logarítmica directa (r2=0,0014).
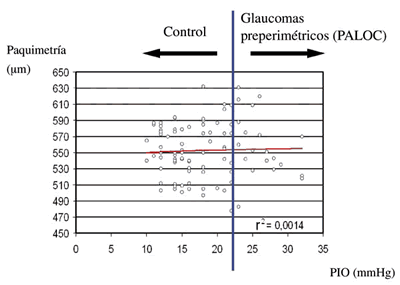 ]]>
Fig. 3: Mapa de distribución de los valores del espesor
]]>
Fig. 3: Mapa de distribución de los valores del espesor
corneal central y la presión intraocular (PIO) en el grupo de ojos
normales y los glaucomas preperimétricos y línea de tendencia.
Discusión
La variabilidad interindividual del ECC puede suponer una fuente de error para la tonometría Goldmann de aplanación (2,20). Pfeiffer et al (21) observaron que jóvenes, varones y diabéticos poseen ECC mayores.
Diversos estudios han intentado establecer la correspondencia entre el ECC y la PIO e incluso han tratado de determinar patrones de corrección de la PIO en función del resultado de la paquimetría, pero a día de hoy, no existe unanimidad a la hora de aceptar un algoritmo que los relacione. La mayoría de los autores reconocen la existencia de una relación directa entre el ECC y los valores de la PIO: Ehlers et al (7,8) presentaron una tabla en la que corrigieron el error inducido en la tonometría por el ECC, añadiendo 0,7 mmHg de PIO por cada 10 µm de espesor corneal, a partir de un espesor de 520 µm. Whitacre et al (9) sugirieron cifras bastante inferiores (de 0,18 a 0,23 mmHg por cada 10 µm). Díaz Alemán et al (10) presentaron un nomograma para resumir los resultados del Ocular Hypertension Study (12); en él se relacionó la PIO y el ECC con el riesgo de evolucionar de hipertensión ocular a glaucoma. En nuestro estudio, al observar los diagramas de dispersión en los diferentes grupos, el mejor coeficiente de regresión r2 fue observado en el grupo normal y de HTO (r2=0,021), lo que indica que el 2,1% de la varianza de la PIO estaría predicha por cambios en el ECC.
Esta dificultad a la hora de establecer un algoritmo de corrección válido entre PIO y ECC ha favorecido la aparición de nuevas formas de medir la PIO que no se vean tan influenciadas por el valor del ECC, como el tonómetro de contorno dinámico y otros (22-25). De esta manera se abren nuevas perspectivas de cara a valorar la PIO, aunque la aplicabilidad clínica de estos tonómetros aún está por demostrar.
Diferentes estudios (4,20,26) han observado que los ojos con ECC menores poseen mayor riesgo de desarrollar pérdidas en el campo visual en sujetos con glaucoma normotensivo. También se ha señalado a los ECC bajos como un factor de riesgo para el desarrollo de glaucoma (27-29). Por ello, el ECC se ha convertido en un factor biométrico importante y es una parte esencial de la evaluación del paciente glaucomatoso.
En nuestro estudio no hemos podido evidenciar que los pacientes que empezaron a presentar cambios glaucomatosos (sospechosos de glaucoma y glaucomas preperimétricos) tuvieran ECC menores que el grupo control. Según nuestros resultados no podemos confirmar que un ECC disminuido sea un factor que pueda predisponer al desarrollo de la enfermedad. Sin embargo el grupo de hipertensos oculares presentó córneas más gruesas que el resto. Probablemente, muchos de los sujetos incluidos en el grupo de hipertensos podrían dejar de ser considerados como tales, si se aplicara algún algoritmo de corrección de la PIO en función de los valores de la paquimetría. Estos resultados son consistentes con otros trabajos (4,5), aunque algún estudio va más lejos. Herman et al (6) han propuesto que el ECC aumenta lentamente en ojos con hipertensión ocular y que disminuye lentamente si la PIO se reduce con medicaciones tópicas, por lo que según ellos la PIO elevada sería la que induce un ECC mayor y no al revés.
]]> Para poder establecer con mayor precisión el valor del ECC en el desarrollo y progresión del glaucoma, serán necesarios nuevos estudios longitudinales con mayor número de casos.
Bibliografía
1. Brown KE, Congdon NG. Corneal structure and biomechanics: impact on the diagnosis and management of glaucoma. Curr Opin Ophthalmol 2006; 17: 338-343. [ Links ]
2. Harasymowycz P, Kamdeu Fansi A, Papamatheakis D. Screening for primary open-angle glaucoma in the developed world: are we there yet? Can J Ophthalmol 2005; 40: 477-486. [ Links ]
3. Dayanir V, Sakarya R, Ozcura F, Kir E, Aktunç T, Seyhan Ozkan B, et al. Effect of corneal drying on central corneal Thickness. J Glaucoma 2004; 13: 6-8. [ Links ]
4. Sobottka Ventura AC, Bohnke M, Mojon DS. Central corneal thickness measurements in patients with normal tension glaucoma, primary open angle glaucoma, pseudo exfoliation glaucoma, or ocular hypertension. Br J Ophthalmol 2001; 85: 792-795. [ Links ]
5. La Rosa FA, Gross RL, Orengo-Nanina S. Central corneal thickness of Caucasians and African Americans in glaucomatous and nonglaucomatous populations. Arch Ophthalmol 2001; 119: 23-27. [ Links ]
6. Herman D, Hodge DO, Bourne WM. Increased corneal thickness in patients with ocular hypertension. Arch Ophthalmol 2001; 119: 334-336. [ Links ]
7. Ehlers N, Hansen FK, Aasved H. Biometric correlations of corneal thickness. Acta Ophthalmol (Copenh) 1975; 53: 652-659. [ Links ]
8. Ehlers N, Bramsen T, Sperling S. Applanation tonometry and central corneal thickness. Acta Ophthalmol (Copenh) 1975; 53: 34-43. [ Links ]
9. Mardelli PG, Piebenga LW, Whitacre MM, Siegmund KD. The effect of excimer laser photorefractive keratectomy on intraocular pressure measurements using the Goldmann applanation tonometer. Ophthalmology 1997; 104: 945-948. [ Links ]
10. Díaz Alemán VT, Fernandez-Banca Vaca G, Lozano Lopez V, Garcia Somalo M, Perera Sanz D, Gonzalez de la Rosa M. Nomograma de riesgo de progreso de hipertensión ocular basado en el Ocular Hypertension Treatment Study. Arch Soc Esp Oftalmol 2005; 80: 151-154. [ Links ]
11. Stodtmeister R. Applanation tonometry and correction according to corneal thickness. Acta Ophthalmol Scand 1998; 76: 319-324. [ Links ]
12. Gordon MO, Beiser JA, Brandt JD, Heuer DK, Higginbotham EJ, Johnson CA, et al. The Ocular Hypertension Treatment Study: baseline factors that predict the onset of primary open-angle glaucoma. Arch Ophthalmol 2002; 120: 714-720. [ Links ]
13. Brandt JD, Beiser JA, Kass MA, Gordon MO. Central corneal thickness in the Ocular Hypertension Treatment Study (OHTS). Ophthalmology 2001; 108: 1779-1788. [ Links ]
14. Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. The Longitudinal Study of Cataract Study Group. Arch Ophthalmol 1993; 111: 831-836. [ Links ]
15. Caprioli J. Automated perimetry in glaucoma. Am J Ophthalmol 1991; 111: 235-239. [ Links ]
16. Heijl A, Lindgren A, Lindgren G. Test-retest variability in glaucomatous visual fields. Am J Ophthalmol 1989; 108: 130-135. [ Links ]
17. Chauhan BC, Johnson CA. Test-retest variability of frequency-doubling perimetry and conventional perimetry in glaucoma patients and normal subjects. Invest Ophthalmol Vis Sci 1999; 40: 648-656. [ Links ]
18. Polo V, Larrosa JM, Pinilla I, Pablo LE, Honrubia FM. Optimum criteria for Short-wavelength Automated Perimetry. Ophthalmology 2001; 108: 285-289. [ Links ]
19. Tuulonen A, Airaksinen PJ. Initial glaucomatous optic disk and retinal nerve fiber layer abnormalities and their progression. Am J Ophthalmol 1991; 111: 485-490. [ Links ]
20. Hong S, Kim CY, Seong GJ, Hong YJ. Central corneal thickness and visual field progression in patients with chronic primary angle-closure glaucoma with low intraocular pressure. Am J Ophthalmol 2007; 143: 362-363. [ Links ]
21. Pfeiffer N, Torri V, Miglior S, Zeyer T, Adamsons I, Cunhan-Vaz J. Central corneal thickness in the European Glaucoma Prevention Study. Ophthalmology 2007; 114: 454-459. [ Links ]
22. Martinez-de-la-Casa JM, Garcia-Feijoo J, Castillo A, Garcia-Sanchez J. Reproducibility and clinical evaluation of rebound tonometry. Invest Ophthalmol Vis Sci 2005; 46: 4578-4580. [ Links ]
23. Martinez-de-la-Casa JM, Garcia-Feijoo J, Vico E, Fernandez-Vidal A, Benitez del Castillo JM, Wasfi M. Effect of corneal thickness on dynamic contour, rebound, and goldmann tonometry. Ophthalmology 2006; 113: 2156-2162 [ Links ]
24. Burvenich H, Burvenich E, Vincent C. Dynamic contour tonometry (DCT) versus non-contact tonometry (NCT): a comparison study. Bull Soc Belge Ophtalmol 2005; 298: 63-69. [ Links ]
25. Punjabi OS, Kniestedt C, Stamper RL, Lin SC. Dynamic contour tonometry: principle and use. Clin Experiment Ophthalmol 2006; 34: 837-840. [ Links ]
26. Sullivan-Mee M, Halverson KD, Saxon MC, Saxon GB, Qualls C. Central corneal thickness and normal tension glaucoma: a cross-sectional study. Optometry 2006; 77: 134-140. [ Links ]
27. Stewart WC, Day DG, Jenkins JN, Passmore CL, Stewart JA. Mean intraocular pressure and progression based on corneal thickness in primary open-angle glaucoma. J Ocul Pharmacol Ther 2006; 22: 26-33. [ Links ]
28. Congdon NG, Broman AT, Bandeen-Roche K, Grover D, Quigley HA. Central corneal thickness and corneal hysteresis associated with glaucoma damage. Am J Ophthalmol 2006; 141: 868-875. [ Links ]
29. Arend KO, Plange N. Diagnostic approaches for early detection of glaucoma progression. Klin Monatsbl Augenheilkd 2006; 223: 194-216. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Eva Gloria Alías Alegre
C/. Carlos Saura, 17, 3.º D
50018 Zaragoza
España
E-mail: evaaliasalegre@yahoo.es