Fig. 1. Resultados anatómicos y funcionales de las tres técnicas quirúrgicas.
Técnicas correctoras de la obstrucción del sistema lagrimal en el sistema vertical
Corrective techniques of lacrimal obstruction in the vertical system
B. Parente Hernández, A. Sentieri Omarrementería y J. Junceda Moreno
Departamento de Oftalmología, Hospital de Cabueñes, Gijón, Asturias, España
Dirección para correspondencia
]]>
RESUMEN
Objetivo: Describir las técnicas quirúrgicas actuales de dacriocistorrinostomía, y comparar la efectividad de cada una de ellas analizando las ventajas y desventajas de la cirugía externa, la cirugía por vía endonasal y por vía transcanalicular.
Pacientes y métodos: Se realizó un estudio retrospectivo, transversal y multicéntrico en el que se practicaron un total de 91 DCR en 75 pacientes con clínica de obstrucción lagrimal, de las cuales 28 fueron realizadas con la técnica externa, 31 con la técnica endonasal, y 32 con la técnica transcanalicular con láser diodo. En todos los pacientes se valoró el grado de epifora subjetiva y la permeabilidad de la vía lagrimal mediante la siringación previa y posterior a la cirugía.
Resultados: De las 28 DCR realizadas con la técnica externa, permanecieron asintomáticos 19 casos (67,85%), y la vía era permeable al alta en 20 (71,42%). Con la técnica endonasal de las 31 DCR practicadas fueron 19 los casos que permanecieron asintomáticos (61,29%) y 21 tenían la vía permeable al alta (67,74%). Y en la técnica transcanalicular el número de pacientes con ausencia de epifora al alta fue de 24 de las 32 intervenciones realizadas (75%), y la siringación fue permeable en 24 de ellos (75%).
Conclusiones: Cualquiera de las tres técnicas quirúrgicas puede emplearse como un adecuado tratamiento para la obstrucción de la vía lagrimal, teniendo la técnica endonasal y la transcanalicular un importante desarrollo en las últimas décadas. Con su desarrollo y perfeccionamiento, se podrían igualar los resultados de la cirugía mínimamente invasiva frente a la técnica clásica, con las ventajas que esto supondría.
Palabras clave: Dacriocistorrinostomía. Dacriocistorrinostomía externa. Dacriocistorrinostomía endonasal. Dacriocistorrinostomía transcanalicular. Láser diodo.
ABSTRACT
Purpose: To describe current surgical techniques of dacryocystorhinostomy (DCR) and to compare their effectiveness by analysing the advantages and disadvantages between external, endonasal and transcanalicular surgery.
Patients and methods: A total of 91 DCRs were analysed using a retrospective, cross-sectional and multicentre study in 75 patients who had symptoms of nasolacrimal duct obstruction. Of these, 28 were operated using external DCR, 31 endonasal technic, and 32 transcanalicular DCR with diode laser. Outcomes were evaluated subjectively using patient symptoms for the grade of epiphora and the results from the syringing before and after surgery. ]]>
Results: External DCR was performed in 28 cases, with 19 cases asymptomatic (67.85%), and 20 patients had a patent tract (71.42%). Endonasal DCR was performed in 31 cases, of which 19 cases were asymptomatic (61.29%), and 21 showed patency of the nasolacrimal duct (67.74%). A transcanalicular technique was performed in 32 cases, with absence of epiphora in 24 patients (75%), and the syringing was successful in 24 of them (75%).
Conclusions: Any of these 3 surgery techniques would be an adequate treatment for lacrimal obstruction, due to the significant development of endonasal and transcanalicular techniques in recent decades. With improvement, we could use either endonasal or transcanalicular techniques with diode laser with the same lever of effectiveness as the classic external approach, with the advantages of minimally invasive surgery.
Key words: Dacryocystorhinostomy. External dacryocystorhinostomy. Endonasal dacryocystorhinostomy. Transcanalicular dacryocystorhinostomy. Diode laser.
Introducción
La dacriocistorrinostomía (DCR) es el procedimiento quirúrgico indicado para resolver las obstrucciones del saco y conducto lacrimonasal (CLN) en el adulto. Consiste en crear una comunicación directa entre el saco lagrimal y la fosa nasal1. La primera DCR moderna fue realizada por Toti en 1904 y modificada en 1921 por Dupuy-Dutemps y Bourget2. Entre 1908 y 1910 West y Polyak desarrollaron la vía endonasal, pero las dificultades de visualización endoscópica de la cavidad nasal y la necesidad de aprendizaje condujeron al abandono de esta técnica hasta finales del siglo XX3. En las últimas décadas se ha comenzado a desarrollar una nueva vía de abordaje, la transcanalicular; técnica de metodología sencilla y reproducible, que la convierte en una opción a tener en cuenta en el tratamiento de las obstrucciones del sistema lagrimal.
En la literatura oftalmológica la técnica clásica externa se considera la técnica de elección en el tratamiento de la obstrucción de la vía lagrimal, ya que siempre ha obtenido los mejores resultados en las tasas de éxito4; sin embargo en los últimos años se han publicado trabajos sobre las técnicas endonasal y transcanalicular con láser diodo que arrojan una nueva perspectiva sobre su eficacia. Esto supondría la posibilidad de utilizar las técnicas de cirugía mínimamente invasiva, igualando los excelentes resultados de la cirugía externa.
En este trabajo se analizan las tres técnicas quirúrgicas, midiendo y comparando su efectividad por los resultados anatómicos y funcionales, a través de la desaparición de la clínica y la restitución de la permeabilidad de la vía lagrimal mediante la siringación.
Sujetos, material y método
]]> Se realizó un estudio retrospectivo con 75 pacientes de edades comprendidas entre 29 y 83 años intervenidos quirúrgicamente de DCR. La muestra se recogió de tres servicios quirúrgicos de tres hospitales diferentes, en cada uno de los cuales se realizó una técnica quirúrgica distinta, seleccionando 25 individuos de cada uno de ellos. En total fueron 28 DCR externas realizadas por el Servicio de Oftalmología del Hospital Valle del Nalón de Langreo; 31 DCR endonasales realizadas por el Servicio de Otorrinolaringología del Hospital de Cabueñes de Gijón, y 32 DCR transcanaliculares realizadas por el Servicio de Oftalmología del Hospital San Agustín de Avilés.La obstrucción del CLN fue diagnosticada por la clínica de epifora con o sin secreción mucopurulenta, y por la siringación, valorando el grado de permeabilidad de la vía lagrimal. En los 32 casos de DCR transcanalicular se realizó una dacriocistografía previa para valorar el nivel de la obstrucción.
Durante el periodo de seguimiento se realizó una segunda reintervención quirúrgica realizada con la misma técnica en seis casos de los 28 intervenidos por la técnica externa, en un caso de los 31 por la técnica endonasal, y en cinco casos de los 32 por la técnica transcanalicular.
La técnica externa se realiza bajo anestesia general en algunos pacientes, y bajo anestesia local con aplicación de una mezcla de bupivacaína al 2% con mepivacaína al 0,75% en la escotadura frontal interna, a nivel del nervio infraorbitario y alrededor del saco lagrimal, en otros. Tras la adecuada anestesia se procede a realizar una incisión recta y vertical de aproximadamente 12mm a la altura del canto interno, realizando posteriormente una disección roma de los tejidos y desperiostizando la fosa lagrimal para liberar adecuadamente el saco. Posteriormente realizamos una osteotomía en la cresta lagrimal de unos 10-12mm de tamaño, mediante pinzas de Citelli modificadas y pinzas de Kerrison. A continuación se practica un corte rectangular en la cara medial del saco lagrimal obteniendo un colgajo sacular de base anterior, realizando otro colgajo análogo de base anterior en la mucosa nasal uniendo posteriormente ambos. Se coloca una intubación bicanalicular con tubos de silastic (Xomed Treace) que se une en la fosa nasal. Tras suturar la herida quirúrgica se coloca un taponamiento nasal impregnado de antiséptico (Furacín®) que se retira al día siguiente. Los cuidados postoperatorios incluyeron lavados de la vía lagrimal con una mezcla de corticoide y antibiótico, y retirada de la sutura externa a la semana de la intervención quirúrgica, dejando la tutorización de la vía lagrimal aproximadamente dos meses.
En las intervenciones realizadas con la técnica endonasal se emplea una anestesia general, y una aplicación de solución de lidocaína con epinefrina 2% (B Braun) con adrenalina al 1/1.000 sobre la mucosa nasal para producir constricción de los vasos. La visualización de la fosa nasal se lleva a cabo con un endoscopio (Estorz; Karl Storz, Buenos Aires, Argentina) de 0grados y 6mm de diámetro. Se practica una incisión vertical de unos 8mm sobre la mucosa nasal por delante del relieve del conducto lacrimonasal obteniendo un colgajo de base inferior. Tras desperiostizar el hueso se realiza una osteotomía de 8-10mm con pinzas de Kerrison para posteriormente practicar una incisión con cuchillete en la pared posteroinferior del saco lagrimal creando un colgajo de base inferior que se une al obtenido en la mucosa nasal. Finalmente se coloca una intubación bicanalicular (Medtronic Ophthalmics; Medtronic Solar, Jacksonville, FL, EE. UU.) que unimos en la fosa nasal. Los cuidados postoperatorios incluyen la aplicación de colirios antibióticos dos veces al día y limpieza de las fosas nasales con suero fisiológico, y la retirada de posibles granulomas y sinequias de la zona de la osteotomía en las revisiones sucesivas. La tutorización se retira al cabo de 4 a 6 semanas.
La anestesia que se emplea durante la cirugía endocanalicular con láser diodo fue local con lidocaína al 2% y epinefrina aplicada en el nervio infraorbitario y en la zona del saco lagrimal. En todos los pacientes se practicó una sedación con midazolam intravenoso (Dormicum 7,5 mg; Roche, SA) a dosis de 0,05-0,1mg/kg. Tras dilatar el punto lagrimal inferior se introduce una fibra óptica de 600micras hasta alcanzar la pared medial del saco lagrimal. Se realiza la exéresis de la mucosa nasal con un láser diodo (Surgilase 30W) en modo continuo a una potencia de 10W y la ayuda de una pinza de mano Kerrison. Se practica una osteotomía de un tamaño entre 5-8mm, aplicando mitomicina C a dosis de 0,4mg/ml durante 5 minutos en la cavidad nasal. Para finalizar colocamos una intubación bicanalicular (Medical Mix; Medical Mix SL, Sant Cugat del Vallés, Barcelona, España) en todos los pacientes, y en 18 de los 32 casos se dejó una torunda de algodón empapada en corticoide en la zona de la osteotomía que se retiró al siguiente día. Los cuidados postoperatorios consisten en la aplicación de un colirio antibiótico corticoideo (Tobradex; Alcon) y un corticoide intranasal (Rhinocort nasal; Astarazeneca, EE. UU.) 3 veces al día, y limpieza de la fosa nasal. En las revisiones sucesivas se retiran posibles granulomas y sinequias aparecidas en la zona de la osteotomía, y la tutorización se retiró al cabo de un mes.
Resultados
La edad media de los pacientes fue de 64,05 años, con un rango de 29 a 83 años; 54 eran mujeres y 21 hombres; 27 del lado derecho, 32 del lado izquierdo, y en 16 pacientes existía afectación de ambos ojos (Tabla 1).
De los 75 pacientes, 9 habían tenido cirugías previas sobre la vía lagrimal (12%), 12 pacientes tenían antecedentes personales de dacriocistitis agudas, y cuatro de los casos de DCR externa presentaban estenosis del punto lagrimal inferior.
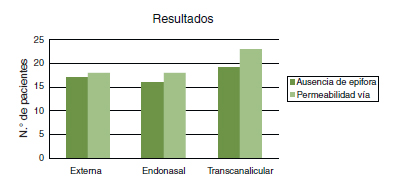
]]> Se consideró como éxito de la cirugía un resultado tanto anatómico como funcional adecuado, lo que se comprobó mediante la clínica de epifora y la exploración de la vía lagrimal con la siringación posterior a la cirugía.En la técnica externa el porcentaje de pacientes sin epifora después de la cirugía fue del 67,85%, en la endonasal del 61,29%, y la transcanalicular con láser diodo del 75%. El porcentaje de permeabilidad de la vía lagrimal tras la cirugía en la técnica externa fue del 71,42%, en la endonasal del 67,74%, y en la técnica transcanalicular del 75%. Los resultados no fueron estadísticamente significativos (Fig. 1).

Fig. 1. Resultados anatómicos y funcionales de las tres técnicas quirúrgicas.
En algunos pacientes se realizó una segunda reintervención con la misma técnica; seis en caso de la técnica externa, uno en la endonasal, y cinco en la transacanalicular con láser diodo. Los resultados tras la reintervención no fueron estadísticamente significativos, y no supusieron una modificación de la tasa de éxito conseguida para cada una de las técnicas.
Las incidencias postoperatorias que presentaron los pacientes estaban relacionadas con la presencia de granulomas, sinequias o restos hemáticos en la osteotomía (cuatro pacientes), con procesos inflamatorios como edema y fibrosis (cuatro pacientes), o con salida de la guía (seis pacientes). Todas estas complicaciones se solucionaron de forma conservadora.
El periodo de seguimiento de los pacientes se consideró desde la fecha de la primera cirugía hasta el momento del alta hospitalaria. Este fue de 8,55 meses, con un rango de 6,61 a 10,48 meses (en la técnica externa 8,60±7,48; en la endonasal 4,28±2,74; y en la transcanalicular 12,76±10,84).
]]> Discusión
En nuestro trabajo hemos comparado las tres técnicas quirúrgicas principales de las que disponemos actualmente para el tratamiento de la DCR, obteniendo unos resultados similares con una efectividad en función de la desaparición de la epifora y la restitución de la permeabilidad de la vía lagrimal elevada, aunque con un porcentaje de éxito menor que el publicado en otras series.
Sin embargo en otros estudios realizados la técnica externa sigue obteniendo los mejores resultados, y la tasa de éxito obtenida se encuentra entre un 80 y un 99%, dependiendo de la experiencia del cirujano5-7. En los resultados logrados por las distintas series es importante tener en cuenta la indicación de la técnica, ya que las obstrucciones canaliculares altas empobrecen las tasas de éxito de la técnica externa. Duffy y Hornblass encontraron un porcentaje de éxito global del 90%, y cuando excluyeron la enfermedad canalicular, la tasa de éxito ascendió a un 95%8. Asimismo la experiencia del cirujano y la propia técnica quirúrgica empleada son factores importantes; es bien conocido que la utilización de colgajos mucosos en la técnica externa y en la endonasal favorece la mejoría anatómica y la permeabilidad de la vía. En nuestro trabajo empleamos la técnica del doble colgajo mucoso en nuestras cirugías, sin embargo para Serin et al. no se encontraron diferencias en los resultados de la técnica externa empleando un doble colgajo mucoso en lugar de un único anterior, encontrando un porcentaje de éxito del 95,20%9.
En el inicio de la era en la que comenzaba a despuntar la cirugía endonasal, los estudios comparativos entre esta técnica y la externa evidenciaban mejores resultados con la técnica clásica. Hartikainen et al. en 1997 obtuvieron una tasa de éxito del 91% con la técnica externa, y del 63% con la endonasal10. Sin embargo es importante recordar que la curva de aprendizaje y la experiencia del cirujano con la anatomía endonasal y el manejo del aparataje es fundamental para analizar los resultados11. En los últimos años el porcentaje de éxito de la técnica endonasal ha igualado los resultados de la técnica externa, como ocurre en nuestro estudio. Tsirbas et al. con la técnica endonasal obtuvieron un porcentaje de éxito total de un 90%, y observaron que en aquellos pacientes que tenían una alteración funcional la tasa de éxito con la cirugía era menor que en los pacientes con obstrucción anatómica, siendo el porcentaje de éxito en los primeros del 81%, y en los segundos del 95%12. Wormald consigue alcanzar un porcentaje de éxito tanto anatómico como funcional en sus trabajos del 95%13. Los resultados de la aplicación de la técnica endonasal asistida con láser parecen obtener mejores resultados que la técnica simple, aunque este asunto está aún en discusión y algunos autores no comparten esta afirmación; como Maini et al. que presentaron un estudio de 66 pacientes donde el porcentaje de éxito para los casos tratados con láser fue del 68% a los 12 meses, y del 74% en el grupo con cirugía simple14.
La técnica transcanalicular es un método simple, de reducido tiempo quirúrgico y baja morbilidad operatoria y postquirúrgica, que está emergiendo con fuerza para el tratamiento de la dacriocistitis. La curva de aprendizaje y el elevado costo del material, así como la necesidad de conocer tanto la anatomía nasal como el manejo del aparataje endoscópico, están retrasando el perfeccionamiento de esta técnica15,16. En sus inicios se encontraron pobres resultados en comparación con la técnica clásica externa; así Patel en 1997 presentó una serie de 24 pacientes en los que empleó la técnica transcanalicular con un láser YAG, y obtuvo un porcentaje de éxito de tan solo el 46% en comparación con la técnica clásica con la que obtuvo un 85%17. Es importante emplear el tipo de láser adecuado y utilizar la técnica con una indicación correcta para que los resultados sean los apropiados. Nosotros utilizamos el láser diodo que ha demostrado una gran adaptabilidad a la técnica, y realizamos una dacriocistografía previa para evitar el uso de esta técnica en casos de obstrucciones altas, ya que su efectividad es menor, prefiriendo realizar otro tipo de intervención quirúrgica en estos pacientes18. En nuestro trabajo los pacientes con obstrucción canalicular intervenidos con láser diodo solo obtuvieron un porcentaje de éxito en el 50% de los casos. Con esta técnica hoy en día se están obteniendo muy buenos resultados, y ya existen estudios que lo demuestran. Alañón et al. presentaron los resultados preliminares de una serie de 34 pacientes con un seguimiento de 11 meses en el que el porcentaje de éxito fue del 94,11%19. En nuestro estudio los mejores resultados se consiguieron con esta técnica, aunque fueron muy similares a los de la técnica endonasal y externa.
Sin duda alguna las técnicas quirúrgicas están en continuo desarrollo para perfeccionar la cirugía y mejorar los resultados obtenidos. La colocación de tutores de distintos materiales como la silicona ha conllevado la disminución de reintervenciones por cierre precoz de la osteotomía, aunque hay autores que dudan de su utilidad20-27. Los porcentajes de éxito de las técnicas quirúrgicas están aumentando gracias a la aplicación de antimetabolitos como la mitomicina C y el 5-fluoruracilo28-33. En nuestro trabajo se colocó una intubación bicanalicular en todos los pacientes, pero solamente se empleó mitomicina C en aquellos casos que fueron intervenidos por la técnica transcanalicular. En la actualidad se están utilizando corticoides intranasales durante el postoperatorio en la técnica con láser diodo para disminuir la inflamación y reducir las sinequias en la zona de la osteotomía; nosotros encontramos que el 83% de los pacientes a los que se les aplicó una torunda de algodón empapada con corticoide en la fosa nasal durante el postoperatorio inmediato tuvieron una mejoría clínica en comparación al 69% de los pacientes que no dispusieron del corticoide.
En nuestro estudio varios pacientes precisaron ser reintervenidos con una segunda cirugía llevada a cabo por la misma técnica, principalmente en aquellos cuya cirugía fue realizada por la técnica con láser diodo. Los resultados de estas reintervenciones no fueron satisfactorios y no modificaron las tasas de éxito, persistiendo hasta en la mitad de los casos la epifora y la obstrucción de la vía. A pesar de esto, la mayor parte de los autores consiguen mejorar el porcentaje de éxito de la técnica quirúrgica tras la realización de nuevas cirugías34. La técnica a realizar en los casos en los que se va a practicar una segunda intervención puede ser la misma o utilizar otra alternativa. La técnica transcanalicular puede ser realizada en múltiples ocasiones en el mismo paciente, ya que la anatomía de la vía permanece prácticamente íntegra. Sin embargo la conversión a la técnica clásica externa es lo más habitual en caso de fracaso quirúrgico.
El cierre de la osteotomía en la técnica transcanalicular puede resolverse con una segunda cirugía utilizando una técnica combinada endonasal y endocanalicular que, a diferencia de la transcanalicular pura, minimiza el daño térmico evitando una reacción cicatricial, siendo la ampliación de la osteotomía menos dificultosa al aprovechar la cavidad natural que supone la fosa nasal19.
Aún no se ha llegado a un consenso acerca de la especificación sobre cuál sería la indicación más adecuada para cada técnica. La técnica transcanalicular no parece ser la mejor opción ante casos de obstrucciones altas, y diferentes autores parecen coincidir en que la técnica externa es, aun cuando no presenta resultados claramente satisfactorios, la técnica de elección en este tipo de obstrucción. La técnica endonasal pura con o sin láser, sin manipulación endocanalicular, está indicada en la fase aguda para drenar el absceso a la fosa nasal sin difusión a otros tejidos21. La técnica externa es la única posibilidad de intervención quirúrgica en aquellos pacientes con tumoración de la vía lagrimal o de la fosa nasal, para realizar una cirugía radical. También es de gran utilidad en casos de dacriolitiasis, y en pacientes con puntos lagrimales impermeables, donde la técnica endonasal también tiene un importante papel. La técnica transcanalicular y la endonasal no crean una cicatriz antiestética, lo que debemos tener en cuenta en pacientes jóvenes.
Cualquiera de las tres técnicas quirúrgicas puede emplearse como un adecuado tratamiento para la obstrucción de la vía lagrimal, teniendo la técnica endonasal y la transcanalicular un importante desarrollo en las últimas décadas. Con su perfeccionamiento, se podrían igualar los resultados de la cirugía mínimamente invasiva frente a la técnica clásica, con las ventajas que esto supondría. Aún faltan estudios comparativos entre las tres técnicas, que establezcan las indicaciones más apropiadas para cada una de ellas.
]]>Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Castroviejo R. Dacriocistorrinostomía en los casos que previamente se extirpó el saco lagrimal. Comentarios acerca de cirugía oftálmica. América Clínica. 1942; 3:74-9. [ Links ]
2. Murube del Castillo J. Dacriología básica. En: Weil-Milder editors. Sistema lagrimal. Dacriología básica: diagnóstico y tratamiento de sus afecciones. Madrid: Ed. Médica Panamericana; 1986. 21-6. [ Links ]
3. Watkins L.M., Janfaza P., Rubin P.A.D. The evolution of endonasal dacryocystorhinostomy. Surv Opthalmol. 2003; 48:73-84. [ Links ]
4. Toledano N. Manejo actual de las obstrucciones del conducto nasolagrimal. Madrid: Sociedad Española de Oftalmología; 2001. [ Links ]
5. Zaragoza P. Cirugía básica de anejos oculares. Madrid: Ed Díaz de Santos; 1999. [ Links ]
6. Kashkouli M.B., Parvaresh M.M., Modarreszadeh M., Hashemi M., Beigi B. Factors affecting the success of external dacryocystorhinostomy. Orbit. 2003; 22:247-55. [ Links ]
7. Zolli C.L., Shannon G.M. Dacryocistorhinostomy: a review of 119 cases. Ophthalmic Surg. 1982; 13:905-10. [ Links ]
8. Duffy M.T. Advances in lacrimal surgery. Curr Opin Ophthalmol. 2000; 11:352-6. [ Links ]
9. Serin D., Alagöz G., Karshoglu S., et al. External dacryocystorhinostomy: double-flap anastomosis or excision of the posterior flaps?. Ophthal Plast Reconstr Surg. 2007; 23:28-31. [ Links ]
10. Hartikainen J., Grenman R., Puukka P., Seppä H. Prospective randomized comparison of external dacryocystorhinostomy and endonasal laser dacryocystorhinostomy. Ophthalmology. 1998; 105:1106-13. [ Links ]
11. Levine H.L. Endonasal laser surgery: an update. Otolaryngol Clin N Am. 2006; 39:493-501. [ Links ]
12. Tsirbas A., Wormald P.J. Mechanical endonasal dacryocystorhinostomy with mucosal flaps. Otolaryngol Clin N Am. 2006; 39:1019-36. [ Links ]
13. Wormald P.J. Powered endoscopic dacryocystorhinostomy. Otolaryngol Clin N Am. 2006; 39:539-49. [ Links ]
14. Maini S., Raghava N., Youngs R., Evans K., Trivedi S., Foy C., et al. Endoscopic endonasal laser versus endonasal surgical dacryocystorhinostomy for epiphora due to nasolagrimal obstruction: prospective, randomised, controlled trial. J Laryngol Otol. 2007; 121:1170-6. [ Links ]
15. Woo K.I., Moon SH, Kim Y.D. Transcanalicular laser-assisted revision of failed dacryocystorhinostomy. Ophthalmic Surg Lasers. 1998; 29:451-5. [ Links ]
16. Woog J.J., Sindwani R. Endoscopic dacryocystorhinostomy and conjunctivodacryocystorhinostomy. Otolaryngol Clin N Am. 2006; 39:1001-17. [ Links ]
17. Patel B.C.K., McLeish W.M. Transcanalicular neodymium: YAG laser for revision of dacryocystorhinostomy. Ophthalmology. 1997; 104:1191-7. [ Links ]
18. Athanasiov P.A., Venkatesh C., Prabhakaran M.S., Mannor G., Woog J.J., Selva D. Transcanalicular approach to adult lacrimal duct obstruction: a review of instruments and Methods. Ophthalmic Surg Lasers. 2009; 40:149-59. [ Links ]
19. Alañon Fernández M.A., Alañón Fernández F.J., Martínez Fernández A. Dacriocistorrinostomía endonasal y endocanalicular con láser diodo. Resultados preliminares. Acta Otorrinolaringológica Esp. 2004; 55:171-6. [ Links ]
20. Junceda J., Alvarez J., Coronel J. Dacriocistorrinostomía versus dacriocistorrinostomía tutorizada. Arch Soc Esp Oftalmol. 1995; 69:63-70. [ Links ]
21. Wu W., Yan W., MacCallum J.K. Primary treatment of acute dacryocystitis by endoscopic dacryocystorhinostomy with silicone intubation guided by a soft probe. Ophthalmology. 2009; 116:116-22. [ Links ]
22. Brookes J.L., Olver J.M. Endoscopic endonasal management of prolapsed silicone tubes after dacryocystorhinostomy. Ophthalmology. 1999; 106:2101-5. [ Links ]
23. Smirnov G., Tuomilehto H., Teräsvirta M., Nuutinen J., Seppä J. Silicone tubing is not necessary after primary endoscopic dacryocystorhinostomy: a prospective randomized study. Am J Rhinol. 2008; 22:214-7. [ Links ]
24. Boboridis K.G., Downes R.N. Endoscopic placement of Jones lacrimal tubes with the assistance of Holmium YAG laser. Orbit. 2005; 24:67-71. [ Links ]
25. Hurwitz J.J., Archer K.F., Gruss J.S. Double stent intubations in difficult post-traumatic dacryocystorhinostomy. Ophthalmic Surg. 1988; 19:33-6. [ Links ]
26. Rose G.E., Welham R.A.N. Jones' lacrimal canalicular bypass tubes: twenty-five years' experience. Eye. 1991; 5:13-9. [ Links ]
27. Zileliolgu G., Gündüz K. Conjunctivodacryocystorhinostomy with Jones tube. Doc Ophthalmol. 1996; 92:97-105. [ Links ]
28. Alañón M.A., Alañón F.J., Martínez A., Cárdenas M. Resultados de la aplicación de mitomicina en la dacriocistorrinostomía endonasal y endocanalicular con láser diodo. Acta Otorrinolaringol Esp. 2006; 57:355-8. [ Links ]
29. Yildirim C., Yaylali V., Esme A., Ozden S. Long-term results of adjunctive use of mitomycin C in external dacryocystorhinostomy. Int Ophthalmol. 2007; 27:31-5. [ Links ]
30. Tabatabaie S.Z., Heirati A., Rajabi M.T., Kasaee A. Silicone intubation with intraoperative mitomycin C for nasolacrimal duct obstruction in adults: a prospective, randomized, double-masked study. Ophthal Plast Reconstr Surg. 2007; 23:455-8. [ Links ]
31. Costa M.N., Marcondes A.M., Sakano E., Kara-José N. Endoscopic study of the intranasal ostium in external dacryocystorhinostomy postoperativa. Influence of saline solution and 5-fluorouracil. Clinics. 2007; 62:41-6. [ Links ]
32. Yeatts R.P., Neves R.B. Use of mitomycin C in repeat dacryocystorhinostomy. Ophthal Plast Reconstr Surg. 1999; 15:19-22. [ Links ]
33. Liao S.L., Kao S.C.S., Tseng J.H.S., Chen M.S., Hou P.K. Results of intraoperative mitomycin C application in dacryocystorhinostomy. Br J Ophthalmol. 2000; 84:903-6. [ Links ]
34. Shun-Shin G.A., Thurairajan G. External dacryocystorhinostomy-an end of an era?. Br J Ophthalmol. 1997; 81:716-7. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: parentita@hotmail.com
(B. Parente Hernández)
Recibido: 21 Julio 2010
Aceptado: 1 Octubre 2011