
Fig. 1. Retinografía OD: lesión viteliforme en polo posterior.
Distrofia macular viteliforme de Best asociada a neovascularización coroidea
Best's vitelliform macular dystrophy associated with choroidal neovascularization
A. Céspedes, M. Pérez-De-Arcelus y J. García-Arumí
Servicio de Oftalmología, Hospital Vall d'Hebron, Barcelona, España
Dirección para correspondencia
]]>
RESUMEN
Caso clínico: Se presenta el caso de un niño con pérdida súbita de visión en ojo izquierdo. El examen funduscópico revela una lesión foveal viteliforme bilateral, y una hemorragia adyacente en ojo izquierdo. La angiografía con fluoresceína confirma la presencia de una membrana neovascular en ojo izquierdo. El electrooculograma resulta patológico. Tras completar el estudio, es diagnosticado de enfermedad de Best asociada a neovascularización coroidea.
Discusión: El diagnóstico de enfermedad de Best puede ser casual dado que la agudeza visual suele permanecer estable. Una pérdida súbita de visión ha de sugerirnos la aparición de complicaciones tales como neovascularización coroidea.
Palabras clave: Distrofia macular viteliforme de Best. Neovascularización coroidea. Electrooculograma.
ABSTRACT
Case report: We report the case of a child with a sudden loss of vision of the left eye. Ophthalmoscopic examination revealed vitelliform lesions in both foveal centers, as well as an adjacent hemorrhage in his left eye. Fluorescein angiography confirmed the presence of a neovascular membrane in his left eye. The electrooculogram showed disease. According to complementary studies the patient was diagnosed with Best's disease associated with choroidal neovascularization.
Discussion: The diagnosis of Best's vitelliform macular dystrophy is often a casual finding as visual acuity tends to remain stable for long periods of time. A sudden deterioration in vision may suggest complications, such as choroidal neovascularization.
Key words: Best's vitelliform macular dystrophy. Choroidal neovascularization. Electrooculogram.
]]> Introducción
La enfermedad de Best o distrofia viteliforme de Best (DMVB) constituye una de las distrofias maculares más frecuentes. Supone generalmente un hallazgo casual puesto que la visión suele conservarse durante años. Se presenta un caso atípico de DMVB asociada a membrana neovascular (MNV), con pérdida súbita de visión.
Caso clínico
Se expone el caso de un varón de 9 años de raza caucásica que acude a consulta refiriendo disminución brusca de la agudeza visual (AV) en el ojo izquierdo (OI). Los padres son adoptivos y desconocen antecedentes de interés. La AV corregida es de 0,7 en ojo derecho y 0,4 en OI. La biomicroscopía, presión intraocular, y reflejos pupilares se encuentran dentro de la normalidad. El examen funduscópico revela una lesión macular subretiniana amarillenta de aspecto viteliforme en ambos ojos. En el OI se aprecia además una hemorragia adyacente (figs. 1 y 2). Dada la sospecha de una MNV en dicho ojo se realiza una angiografía con fluoresceína (AGF) que confirma su existencia (fig. 3). Conjuntamente se estudia la autofluorescencia observando imágenes hiperautofluorescentes coincidiendo con los depósitos de lipofuscina (figs. 4 y 5). La tomografía de coherencia óptica (OCT), de dominio espectral, muestra una lesión hiperreflectiva debido al material subretiniano, y fluido adyacente (fig. 6).

Fig. 1. Retinografía OD: lesión viteliforme en polo posterior.
 ]]>
Fig. 2. Retinografía OI: lesión viteliforme en polo
]]>
Fig. 2. Retinografía OI: lesión viteliforme en polo
posterior con hemorragia adyacente.
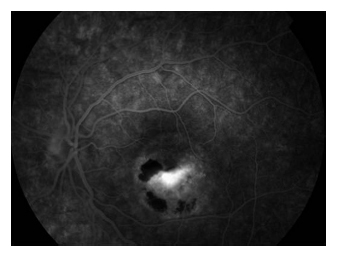
Fig. 3. AFG OI: membrana neovascular en OI.

Fig. 4. Autofluorescencia OD: hiperautofluorescencia de la lesión.
 ]]>
Fig. 5. Autofluorescencia OI.
]]>
Fig. 5. Autofluorescencia OI.

Fig. 6. OCT de ambos ojos: lesión hiperreflectiva
con acúmulo de líquido subretiniano adyacente.
Se completa el estudio con pruebas electrofisiológicas, confirmándose el diagnóstico de sospecha ante el resultado patológico del electrooculograma (EOG), estándar, siendo el coeficiente de Arden de 1,34 en ojo derecho y 1,49 en OI. Si bien no es lo habitual, el electrorretinograma (ERG) con estímulo patrón EI, resulta también alterado, probablemente, debido a la presencia de MNV.
Se decide control observacional, manteniéndose la AV estable al cabo de un mes. La tendencia a la autolimitación de la MNV coroidea en pacientes jóvenes ya fue descrita por Ho y Glaser, probablemente debida a la hiperfunción del epitelio pigmentario de la retina (EPR) en la zona circunscrita a la lesión y a la producción de inhibidores de la neovascularización1,2. Por otro lado, aún no se han realizado estudios prospectivos con resultados definitivos acerca de los posibles efectos adversos de inyección de antiangiogénicos en pacientes menores.
Discusión
]]> La DMVB es una maculopatía de herencia autosómica dominante, con una expresividad y penetrancia variables, relacionada con mutaciones del gen bestrophin localizado en el cromosoma 11 (11q131). El producto de dicho gen es la bestrofina-1, una proteína transmembrana cuya expresión se asocia a canales de cloro de las células del EPR3. La alteración del flujo iónico justificaría tanto los hallazgos electrofisiológicos como el acúmulo de lipofuscina. Así, es típica la disminución del pico luminoso del EOG. Parece que este pico refleja la despolarización de la lámina basal del EPR debido a un incremento en la conductancia del cloro3, de manera que un mal funcionamiento de estos canales provocaría un cociente de Arden inferior a 1,5. El EOG puede ser útil para detectar a aquellos pacientes que presentan la mutación sin afectación funduscópica. La detección de portadores es importante puesto que pueden transmitir la enfermedad a las siguientes generaciones.La DMVB es típicamente bilateral y de aparición en la infancia. Los pacientes muestran con frecuencia una lesión amarillenta por acúmulo de lipofuscina, que se depositaría en exceso debido a la incapacidad del EPR para llevar a cabo la digestión de los segmentos externos de los fotorreceptores en el contexto de un desequilibrio iónico.
Clásicamente se ha clasificado en 6 estadios fenotípicos4:
]]> En lo referente a pruebas complementarias, es característica una marcada hiperautofluorescencia del material viteliforme, aunque en fases avanzadas predomina la hipoautofluorescencia debido a la atrofia del EPR. La OCT permite observar la localización del depósito y la existencia de fluido subretiniano o atrofia del EPR. La AGF no se realiza rutinariamente excepto si se sospecha MNV.1. Etapa previteliforme: se puede detectar un EOG alterado, si bien el aspecto funduscópico es normal.
2. Etapa viteliforme: se aprecia una lesión amarillenta subretiniana similar a una yema de huevo.
3. Seudohipopion: el material se deposita formando un nivel respecto al LSR situado en la zona superior.
4. Etapa vitelirruptiva: la lesión se hace más irregular y la alteración del EPR se hace más evidente.
5. Atrofia: el pigmento desaparece dejando una zona central de atrofia del EPR, con la consiguiente pérdida visual.
6. Neovascularización subretiniana: en ocasiones puede desarrollarse una MNV, provocando una disminución súbita de AV. Dicha complicación es infrecuente y suele aparecer en etapas tardías a diferencia del caso que se presenta.
A pesar de las clásicas y llamativas alteraciones maculares de pacientes afectos de DMVB, su diagnóstico suele ser casual, puesto que conservan una buena visión5. Por esta razón, una disminución de AV ha de sugerirnos la aparición de complicaciones tales como MNV, fibrosis o atrofia macular. No obstante, como se ha expuesto previamente, dichas lesiones suelen aparecer en estadios tardíos, siendo atípica su presentación al inicio.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Glaser BM, Campochiaro PA, Davis JL, Jerdan JA. Retinal pigment epithelial cells release inhibitors of neovascularization. Ophthalmology. 1987; 94:780-4. [ Links ]
2. Ho AC, Yannuzzi LA, Pisicano K, DeRosa J. The natural history of idiopathic subfoveal choroidal neovascularization. Ophthalmology. 1995; 102:782-9. [ Links ]
3. Hartzell C, Qu Z, Putzier I, Artinian L, Chien LT, Cui Y. Looking chloride channels straight in the eye: besthropins, lipofucsinosis and retinal degeneration. Physiology (Bethesda). 2005; 20:292-302. [ Links ]
4. Blodi CF, Stone EM. Best's vitelliform dystrophy. Ophthalmic Paediatr Genet. 1990; 11:49-59. [ Links ]
5. Mohler CW, Fine SL. Long-term evaluation of patients with Best's vitelliform dystrophy. Ophthalmology. 1981; 88:688-91. [ Links ]
![]() Dirección para correspondencia: ]]>
Correo electrónico: mperezd3@yahoo.es
Dirección para correspondencia: ]]>
Correo electrónico: mperezd3@yahoo.es
(M. Pérez-De-Arcelus)
Recibido: 1 Septiembre 2011
Aceptado: 27 Noviembre 2011