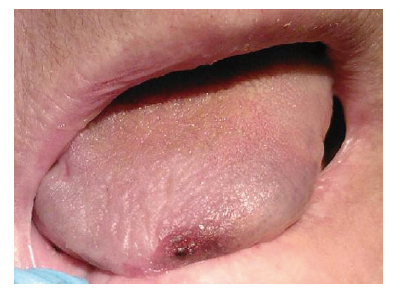
Figura 1 - Aspecto de la lesión a la llegada de la
paciente al hospital.
¿Cuál es su diagnóstico?
What would your diagnosis be?
Adaia Valls Ontañón, Juan Antonio Hueto Madrid y Guillermo Raspall Martín
Hospital Vall d´Hebron, Barcelona, España.
]]> Mujer de 85 años, con antecedente patológico de insuficiencia cardíaca congestiva, que fue derivada a nuestro centro para valorar una lesión lingual. En el contexto de un cuadro de mal estado general, descompensación de la insuficiencia cardíaca, cefalea y sintomatología de infección de vía aérea superior tratada ambulatoriamente con amoxicilina, la paciente presentó una lesión cianótica y dolorosa en el tercio anterior lingual que en unos días evolucionó a necrosis. Como hallazgos analíticos destacaban una PCR elevada y leucocitosis (16.000). En un segundo estudio los reactantes de fase aguda (VSG y PCR) presentaban valores normales (figs. 1 y 2).

Figura 1 - Aspecto de la lesión a la llegada de la
paciente al hospital.
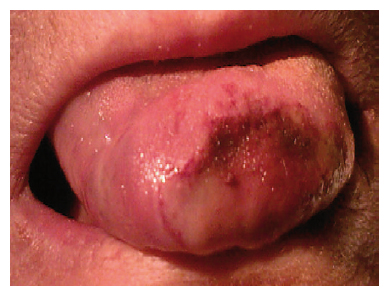
Figura 2 - Aspecto de la lesión al segundo día
de ingreso de la paciente.
A la exploración física, aparte de la lesión lingual, destacaba febrícula, eritema faríngeo, escasa expectoración y positividad de fóvea en extremidades inferiores. La auscultación cardíaca estaba dentro de la normalidad, y en la auscultación pulmonar se detectó que la paciente estaba eupneica con hipofonesis global.
Se valoraron los siguientes posibles diagnósticos diferenciales: traumatismo o mordida, quemadura (física, química o por irradiación), patología infecciosa o inflamatoria, alteraciones vasculares o de la coagulación, procesos autoinmunes, reacciones alérgicas y patología tumoral.
]]> Iniciamos tratamiento con analgésicos, antibiótico y corticoides intravenosos, así como nutrición enteral por sonda nasogástrica debido a la disfagia.Se valoró como posible diagnóstico diferencial una arteritis de la temporal. En un segundo examen más minucioso se evidenció un pulso atenuado de la arteria temporal derecha. Se confirmó nuestra sospecha diagnóstica mediante biopsia de la arteria temporal.
La paciente inició tratamiento con Dacortin 50 mg, con lo que mejoró clínicamente. Actualmente sigue tratamiento con Dacortin en dosis de descenso, no presenta dolor y el tejido lingual está en proceso de regeneración.
Agradecimientos
Damos las gracias a los componentes del Servicio de Cirugía Oral y Maxilofacial; a la Dra. Alberola, del Servicio de Anatomía Patológica; y a la Dra. Pérez, del Servicio de Medicina Interna, todos del Hospital Vall d'Hebron.
Necrosis lingual como signo principal de arteritis de la temporal
Tongue necrosis as the primary sign of temporal arteritis
]]>
Adaia Valls Ontañón, Juan Antonio Hueto Madrid y Guillermo Raspall Martín
Hospital Vall d´Hebron, Barcelona, España.
Dirección para correspondencia
Discusión
La arteritis de la temporal (AT), también denominada arteritis de Horton, craneal o de células gigantes, es una inflamación de las arterias de mediano y grueso calibre de etiología idiopática. Sin embargo, algunos estudios publican que los siguientes factores pueden tener un papel causal: el aumento de la edad, ciertas infecciones y la herencia genética y étnica1.
Característicamente afecta una o más ramas de la carótida, especialmente la temporal. Sin embargo, es una enfermedad generalizada que puede alterar cualquier arteria2.
Es más frecuente en mujeres y mayores de 55 años3. Entre las personas mayores de 50 años, la prevalencia de la AT se ha estimado en 1 de cada 500 personas4.
]]> El complejo clásico de manifestaciones son cefalea, fiebre, anemia y velocidad de sedimentación globular (VSG) elevada. Otras posibles presentaciones son polimialgia reumática, aneurisma de la aorta u otros procesos isquémicos que causan alteraciones visuales, claudicación mandibular, lingual o de extremidades. La arteria temporal puede hallarse engrosada, ser dolorosa a la palpación y ocluirse ejerciendo presión sobre ella (tabla 1).
La necrosis lingual es un hallazgo infrecuente, ya que la lengua es un órgano caracterizado por su abundante vascularización. En la AT la afectación de las arterias linguales es frecuente, aunque raramente se manifiesta clínicamente, debido a la amplia irrigación lingual aportada por las arterias linguales derecha e izquierda. Sin embargo, no existe una marcada anastomosis entre ambas arterias, salvo en la punta y en la base linguales5. En la mitad de los casos la necrosis es simétrica a ambos lados de la lengua, en el 20% el dorso lingual está comprometido y en el 25% solamente se afecta la punta lingual6.
La AT también puede manifestarse con necrosis del septo nasal o, más frecuentemente, del cuero cabelludo7.
Se han descrito casos de necrosis lingual asociada a la toma de ergotamina (fármaco indicado para tratar la cefalea), que contribuiría a la vasoconstricción propia de la enfermedad. La necrosis lingual también se ha relacionado con otras vasculitis (Wegener, Kawasaki...) y con artritis reumatoide asociada a síndrome hiperviscoso.
El diagnóstico de AT se basa en la historia clínica, el examen físico y los cambios analíticos (anemia y elevación de VSG y PCR). Se confirma mediante biopsia de la arteria temporal (fig. 3).
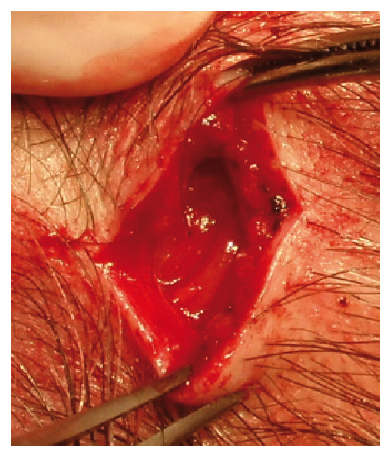
Figura 3 - Imagen intraoperatoria de la biopsia de
la arteria temporal.
Debido a la afectación segmentaria de los vasos, la biopsia no debe ser menor de 3-5 cm, y en caso de resultado negativo debería biopsiarse la arteria contralateral. Se ha observado un 9% de falsos negativos en la biopsia de ambas arterias temporales8.
Histológicamente, los vasos se afectan de forma segmentaria y muestran infiltrados inflamatorios de células mononucleares de la pared vascular media y adventicia, y frecuentemente lesiones granulomatosas en las que abundan células gigantes. El infiltrado inmunológico produce destrucción de la continuidad de la lámina elástica9 (fig. 4).
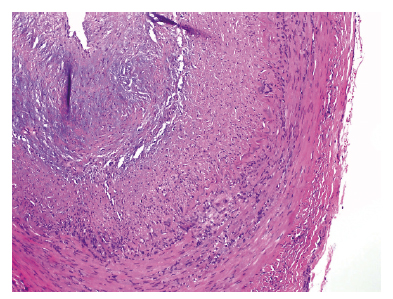
Figura 4 - Imagen de corte histológico de la
afectación arterial.
La biopsia lingual únicamente demuestra signos de necrosis histológica inespecífica, por lo que no está indicada en el diagnóstico de AT.
El tratamiento debe iniciarse ante la sospecha de AT, aunque no se tenga el resultado anatomopatológico, sobre todo si existen síntomas de compromiso vascular10. Se inicia con altas dosis de corticoides (inicialmente 40-60 mg de prednisona) durante un mes aproximadamente, seguido de un descenso paulatino hasta alcanzar dosis de mantenimiento de 7,5-10 mg diarios. El tratamiento debe mantenerse durante 1-2 años, debido a la posibilidad de recaída. En casos de AT con una presentación inicial complicada, se recomiendan dosis de ataque de 80-100 mg/día durante la primera semana.
Es preciso advertir al paciente de los efectos secundarios del tratamiento a largo plazo con glucocorticoides. Debemos estar alerta ante la aparición de ganancia de peso, osteoporosis, intolerancia a la glucosa, diabetes mellitus, hipertensión arterial e infecciones oportunistas.
]]> Varios estudios han analizado los resultados terapéuticos asociando a los corticoides otros inmunosupresores como azatioprina, metotrexato e infliximab, sin mejorías a destacar. Por otro lado, se han obtenido resultados favorables con la adición de bajas dosis de antiagregantes plaquetarios (80-100 mg de aspirina), sobre todo en los casos que hay compromiso vascular.
Bibliografía
1. Kale N, Eggenberger E. Diagnosis and management of giant cell arteritis: a review. Curr Opin Ophthalmol. 2010;21:417-22. [ Links ]
2. Lie JT. Aortic and extracranial large vessel giant cell arteritis: A review of 72 cases with histopathologic documentation. Semin Arthritis Rheum. 1995;24:422. [ Links ]
3. Hellmann DB, Hunder GG. Giant cell arteritis and polymyalgia rheumatica. En: Harris ED, Budd RC, firestein GS, Genovese MC, et al, editors. Kelley´s Textbook of Rheumatology. 7th ed. filadelfia: WB Saunders Company; 2005. [ Links ]
4. Lawrence RC, Helmick CG, Arnett fC, et al. Estimates of the prevalence of arthritis and selected musculoskeletal disorders in the United States. Arthritis Rheum. 1998;41:778. [ Links ]
5. Souvirón R, García de Pedro f, Encinas A, Rodríguez A, Scola B. Necrosis lingual secundaria a la trombosis carotídea bilateral tras radioterapia. Acta Otorrinolaringol Esp. 2007;58:331-2. [ Links ]
6. Maahs GS, fabricio DD. Tongue necrosis in a patient with cranial arteritis. Rev Bras Otorrinolaringol. [online]. 2007;73:717. [ Links ]
7. Ory L, D´Hauthuille C, Boutoille D, Vincent-Laurent C, Mercier J. Tongue necrosis under corticosteroids. Rev Stomatol Chir Maxillofac. 2008;109:48-50. Epub 2008 Jan 18. [ Links ]
8. Calamia KT, Matteson EL, Mazlumzadeh M, et al. Trends in the use of temporal artery biopsy for the diagnosis of giant cell arteritis (GCA): Experience in 2539 patients at 3 centers over 11 years. Arthritis Rheum. 2005;52 Suppl:S221. [ Links ]
9. Weyand CM, Goronzy JJ. Arterial wall injury in giant cell arteritis. Arthritis Rheum. 1999;42:844. [ Links ]
10. Pfeiffer J, Ridder GJ. Spontaneous tongue necrosis consecutive to rheumatoid hyperviscosity syndrome. A case report and literature review. Laryngorhinootologie. 2008;87:43-8. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
adaiavalls@gmail.com
(A. Valls Ontañón).