ORIGINAL
Submaxilectomía: causas y complicaciones. Revisión de 160 casos
Submandibular gland excisions: causes and complications. A review of 160 cases
Daniel García Molinaa, Rocío Sánchez Burgosb, José Luis del Castillo Pardo de Veraa, María José Morán Sotoa, Natàlia Gisbert Alemanyc y Miguel Burgueño Garcíaa
aServicio de Cirugía Oral y Maxilofacial, Hospital La Paz, Madrid, España
bServicio de Cirugía Oral y Maxilofacial, Hospital Universitario de Canarias, Santa Cruz de Tenerife, España ]]>
cServicio de Cirugía Oral y Maxilofacial, Hospital San Juan, Alicante, España
Dirección para correspondencia
RESUMEN
Objetivo: Presentamos una revisión de 160 submaxilectomías realizadas en el Hospital La Paz de Madrid durante 10 años.
Material y métodos: Se revisan retrospectivamente todas las historias clínicas de los pacientes intervenidos de submaxilectomía desde enero de 2001 hasta julio de 2011. En los datos se incluyen sexo, edad, anatomía patológica, pruebas diagnósticas, procedimientos quirúrgicos y seguimiento. Comparamos nuestro estudio con otros similares publicados en otros países.
Resultados: En nuestra serie la sialoadenitis crónica y la sialolitiasis de la glándula submaxilar representan 114 casos (71,25%). Hay 36 casos de neoplasias (78,88% benignas y 22,22% malignas). El tumor benigno más frecuente es el adenoma pleomorfo (26 casos) y el tumor maligno más frecuente es el carcinoma adenoide quístico (7 casos).
Conclusiones: En nuestro centro la causa más frecuente de submaxilectomía la constituyen la sialoadenitis crónica y la sialolitiasis. Las neoplasias más frecuentes son el adenoma pleomorfo y el carcinoma adenoide quístico, en consonancia con diferentes estudios de otros países. Los tumores benignos son más frecuentes, en contraste con otros estudios previos.
Palabras clave: Sialolitiasis. Sialoadenitis. Glándula submandibular. Sialoadenectomía. Submaxilectomía.
Objective: A review is presented of 160 sub-mandibular gland excisions performed at third level hospital over a ten year period.
Patients and methods: The medical records and case notes of all patients with submandibular gland excision were reviewed retrospectively from January 2001 to July 2011. This data included gender, age, histopathology of the submandibular gland, diagnostic procedures, surgical reports, and follow-up. This study was also compared with similar studies published in other countries.
Results: Chronic sialadenitis and sialolithiasis of the submandibular gland was found in 114 cases (71.25%) of the series. Thirty-six neoplasms (78.88% benign and 22.22% malignant) were found. The most frequent benign and malignant neoplasms found were pleomorphic adenoma (26 cases) and adenoid cystic carcinoma (7 cases), respectively.
Conclusions: The present study showed that the main cause of sub-mandibular gland excision in our reference population was sialadenitis and sialolithiasis. The most frequent neoplasms were pleomorphic adenoma and adenoid cystic carcinoma, similar to other published reports. In this study, there was a higher incidence of benign neoplasms than in previous reports. The most common complication was facial nerve neuropraxia.
Keywords: Sialolithiasis. Sialadenitis. Submandibular gland. Sialadenectomy. Sub-mandibular gland excision.
Introducción
La sialoadenitis y la sialolitiasis son afecciones que afectan con frecuencia a la glándula submaxilar1. Respecto a las neoplasias, los tumores malignos de las glándulas salivales constituyen aproximadamente el 3% de todas las neoplasias de cabeza y cuello. Un 10% de los tumores de glándulas salivales asientan en la glándula submaxilar, con un porcentaje de tumores malignos que fluctúa entre el 13,5-75% en función del estudio realizado2-5. El adenoma pleomorfo es el tumor benigno más frecuente de la glándula submaxilar. El carcinoma adenoide quístico y el carcinoma mucoepidermoide son los tumores malignos más frecuentes6.
El objetivo de este estudio es analizar los casos intervenidos en nuestro servicio y comparar nuestros datos con la literatura.
]]>Materiales y métodos
Se realizó un estudio retrospectivo en el que se revisaron todos los casos de pacientes intervenidos de submaxilectomía en un servicio de Cirugía Oral y Maxilofacial de un hospital de tercer nivel entre enero de 2001 y julio de 2011. Se han incluido en el estudio los datos sobre la filiación de los pacientes, sexo, etiología, anatomía patológica, pruebas de imagen, procedimientos quirúrgicos y seguimiento. Se han excluido del estudio aquellos casos en los que se extirpa la glándula submaxilar en el tratamiento quirúrgico de carcinomas epidermoides orales, aquellos en los que hay una tumoración en el espacio submaxilar pero en la intervención no se extirpa la glándula, y aquellos casos en los que no es posible recoger toda la información.
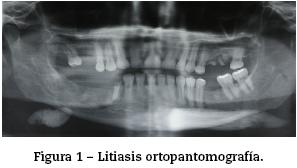
Ante un paciente con afección submandibular si la clínica y exploración sugieren afección inflamatoria crónica, solicitamos únicamente una tomografía computarizada (TC) como prueba preoperatoria para comprobar que esta inflamación crónica no esté producida por una litiasis o proceso tumoral benigno. Si se sospecha de litiasis requerimos de una ortopantomografía (OPG) para descartar o confirmar cálculos; si la sospecha es alta, a pesar de no observar cálculos en la OPG, solicitamos una prueba de TC (fig. 1). Cuando sospechamos afección tumoral precisamos de punción-aspiración con aguja fina y prueba de imagen de TC, para poder filiar el tumor, valorar la existencia de adenopatías o extensión extracapsular y con ello poder orientar el tratamiento.
Antes de intervenir al paciente se evalúa la función de los nervios facial, lingual e hipogloso, mediante la observación de los movimientos faciales del paciente, y la apariencia, movilidad y sensación táctil de la lengua. Estos parámetros se reevaluaron al día siguiente de la intervención, previamente al alta y en las revisiones. En la exploración física se incluyó la exploración intraoral, evaluación de la salida de saliva y las características de la misma a nivel de la salida de los conductos de Wharton, palpación cervical y bimanual de la glándula y una palpación cervical completa. Se registraron también los síntomas (aumento de volumen o dolor con la ingesta) y tiempo de evolución.
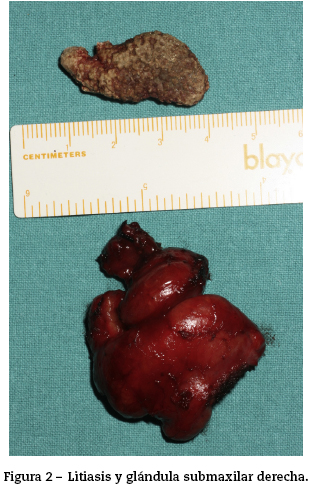
En nuestro centro se decide practicar una submaxilectomía a aquellos pacientes que tienen afección tumoral benigna, afección tumoral maligna, sialoadenitis de repetición o un único episodio de sialoadenitis con litiasis proximal o intraglandular (fig. 2).
]]>
La técnica utilizada fue una submaxilectomía extraoral mediante abordaje con incisión cervical tranversa (o de Risdon).
Resultados
Se incluyen 160 submaxilectomías en el estudio. Hay 62 varones y 98 mujeres. La edad media es de 54,6 años, con un rango entre los 20 y los 94 años.
En la tabla 1 se observan los diferentes resultados anatomopatológicos de las glándulas submaxilares extirpadas.
]]> En 114 casos se extirpó la glándula submaxilar por sialoadenitis o sialolitiasis.
En 59 de los 114 pacientes (51%) se diagnosticó litiasis. La edad media fue de 56,3 años, con un pico entre los 61 y 70 años. La proporción entre varones y mujeres fue de 1:1,2.
Respecto a la afección tumoral tenemos 36 casos. En nuestra serie están presentes 3 tipos de tumores benignos: adenoma pleomorfo, adenoma oncocítico y adenoma de células basales, representando 28 casos. El adenoma pleomorfo es el tumor aislado con mayor frecuencia (26 casos), representando un 92,8% de los tumores benignos. La edad media fue de 48,6 años, con un pico de incidencia entre los 41 y 50 años. La proporción entre varones y mujeres fue de 1:2,1. Hubo un caso de adenoma oncocítico en un varón de 45 años. Una paciente de 51 años presentó un adenoma de células basales.
Los tumores malignos de glándula submaxilar afectaron a 8 pacientes. El carcinoma adenoide quístico representa el tumor maligno mayoritario, con 7 casos. En varones hay 5 casos y en mujeres 2. En uno de los casos durante el seguimiento se han producido dos recidivas locales, tras 2 años de la intervención en las 2 ocasiones. Un varón de 61 años padeció un carcinoma ex-adenoma pleomorfo, con el antecedente de haber sido intervenido 36 años antes de una submaxilectomía por adenoma pleomorfo. Este paciente falleció un año después de la intervención como consecuencia de la diseminación metastásica. Todos los pacientes con diagnóstico histológico de tumoración maligna recibieron radioterapia postoperatoria.
En 5 casos no se diagnosticaron alteraciones anatomopatológicas, pero los pacientes presentaban antecedentes de molestias en el espacio submaxilar de años de evolución, lo que justificó la exéresis de la glándula.
En 4 casos en los que se diagnosticó una malformación vascular y en uno una lesión linfoepitelial benigna.
La tasa de complicaciones relacionadas con el abordaje fue del 15% (24 casos de 160). La neuroapraxia de la rama mandibular del nervio facial fue la complicación más común (16 de los 24 casos). Neuroapraxia del nervio lingual en 4 casos. Todos los pacientes se recuperaron de la neuroapraxia en un período de 6 meses. En 2 casos se infectó la cicatriz. En otros 2 casos en el postoperatorio inmediato se formó un hematoma que requirió revisión de la hemostasia en quirófano, uno de ellos, además necesitó la realización de una critotomía de urgencia pues el hematoma comprimía la vía aérea. En ambos casos el sangrado provenía de una rama de la arteria facial.
Discusión
La sialoadenitis litiásica o alitiásica es una enfermedad común. Los sialolitos son la principal causa de obstrucción de la glándula submaxilar y provocan dolor e inflamación de la glándula durante las comidas. En casos de episodios repetidos la inflamación consecuente provoca la atrofia de la glándula y estenosis de los conductos, por lo que el cuadro clínico se perpetúa aún en ausencia de litiasis. Los factores etiológicos siguen siendo desconocidos7. En nuestro estudio la sialolitiasis y la sialoadenitis constituyen la principal causa de submaxilectomía, en un 71,25% de los casos. Este dato es coincidente con la literatura, en la que diferentes estudios muestran que los pacientes con sialoadenitis o sialolitiasis representan entre el 46 y el 62% de las submaxilectomías8,9.
]]> De la afección tumoral hay que destacar que la mayoría de nuestros tumores son benignos. Sobre este dato encontramos estudios publicados, con resultados muy dispares, con porcentajes que varían entre el 25 y el 86,5%2-5. Las razones que podrían justificar esta variabilidad las podríamos encontrar en el tipo de hospital en el que se han recogido los datos (terciario o de menor nivel), así como diferencias demográficas en función del país. El tumor benigno más frecuente es el adenoma pleomorfo, lo que concuerda con estudios similares publicados. La edad media de los pacientes y la predominancia de esta tumoración por el sexo femenino también coincide con los datos que disponemos de la literatura4,8,10-15. En la tabla 2 se ofrece una comparativa con diferentes estudios sobre las tumoraciones benignas en la glándula submaxilar, en todos coincide que el adenoma pleomorfo es la tumoración benigna más frecuente.
El tumor maligno más frecuente en nuestra serie, el carcinoma adenoide quístico, también es el tumor maligno más frecuente en la mayoría de los estudios. Otro de los más frecuentes es el carcinoma mucoepidermoide, del cual no presentamos ningún caso durante el período analizado4,8,10-15. En la tabla 3 vemos una comparativa de los mismos estudios, en este caso con tumoraciones malignas.
En cuanto a las complicaciones en la literatura, la morbilidad es muy variable, como podemos ver en la tabla 49,16-22.
]]>
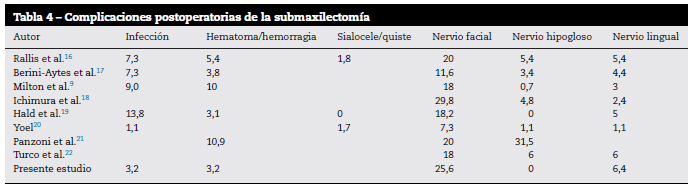
De forma similar a otros estudios publicados en la literatura sobre complicaciones postoperatorias de la submaxilectomía, la infección se produce en el 1,1-13,8% (3,2% en nuestro estudio). Un 3,2% presentó hematoma o hemorragia que requirió revisión quirúrgica, dentro del rango del 3,1-10,9% que encontramos publicado.
En nuestro estudio no se formaron quistes salivales o sialoceles, pero según la literatura esta complicación puede darse entre el 1,7-1,8% de los casos. Esta complicación es consecuencia de una ligadura inadecuada del conducto de Wharton. La ligadura del conducto debe realizarse lo más próximo posible al suelo de la boca, especialmente en casos de enfermedad crónica inflamatoria con cálculos en el conducto o en la glándula.
Las lesiones nerviosas se producen en la rama mandibular del nervio facial, el lingual o en el hipogloso. La complicación nerviosa más frecuente es la paresia de la rama mandibular del nervio facial (6,0-29,8% de los casos). Esta paresia normalmente se resuelve espontáneamente en un período de 3 a 6 meses. Se produce por la sección, compresión, disección y/o atrapamiento del nervio. De los 160 casos revisados un 25,6% presentó paresia facial (en consonancia con la literatura) y ningún caso presentó parálisis permanente.
En nuestro estudio no encontramos ningún caso de paresia del hipogloso (otras series 0,7-6% de los casos, exceptuando la serie de Panzoni21 en los que se lesiona en un 31,5%).
La lesión del nervio lingual tras la submaxilectomía acontece entre un 2,4-6% de los casos según estudios publicados. En nuestro estudio este porcentaje es ligeramente superior (6,4%) y se produjo sobre todo en los casos de sialoadenitis crónica, en los que episodios repetidos de inflamación producen cambios fibróticos en la glándula que dificultan la identificación y disección del nervio lingual durante la cirugía. Los pacientes recuperaron la sensibilidad en un período medio de 6 meses.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
]]> Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conclusión
La sialoadenitis crónica y la sialolitiasis constituyen la primera causa de submaxilectomía.
Los tumores benignos son más frecuentes que los malignos en nuestra serie. El adenoma pleomorfo es el tumor benigno más frecuente en la glándula submaxilar. El carcinoma adenoide quístico es uno de los tumores malignos más frecuentes. La complicación más frecuente fue la paresia de la rama marginal del nervio facial. La submaxilectomía es una técnica sencilla, pero precisa una cirugía cuidadosa, pues presenta complicaciones potencialmente letales.
Financiación: No se ha recibido financiación.
Conflicto de intereses
]]> No hay conflicto de intereses.
Bibliografía
1. Ellies M, Laskawi R, Arglebe C, Schott A. Surgical management of nonneoplastic diseases of the submandibular gland. A follow-up study. Int J Oral Maxillofac Surg. 1996;25:285-9. [ Links ]
2. Spiro RH. Salivary neoplasms: overview of a 35-year experience with 2,807 patients. Head Neck Surg. 1986;8:177-84. [ Links ]
3. Ichimura K, Nibu K, Tanaka T. Nerve paralysis after surgery in the submandibular triangle: review of University of Tokyo Hospital experience. Head Neck. 1997;19:48-53. [ Links ]
4. Chua D, Chan KO, Lu KS. Submandibular mass excision in an Asian population: a 10-year review. Ann Acad Med Singapore. 2010;39:33-7. [ Links ]
5. Goh YH, Sethi DS. Submandibular gland excision: a five-year review. J Laryngol Otol. 1998;112:269-73. [ Links ]
6. Rapidis AD, Stavrianos S, Lagogiannis G, Faratzis G. Tumors of the submandibular gland: clinicopathologic analysis of 23 patients. J Oral Maxillofac Surg. 2004;62:1203-8. [ Links ]
7. Yu C-Q, Yang C, Zheng L-Y, Wu D-M, Zhang J, Yun B. Selective management of obstructive submandibular sialadenitis. Br J Oral Maxillofac Surg. 2008;46:46-9. [ Links ]
8. Simoncelli C, Ricci G, Capolughi B, Molini E, Lippera R. Sialectomies sous-maxillaires: enquête rétrospective. Revue de Laryngologie. 1989;5:110. [ Links ]
9. Milton CM, Thomas BM, Bickerton RC. Morbidity study of submandibular gland excision. Ann R Coll Surg Engl. 1986;68:148-50. [ Links ]
10. Gallina E, Gallo O, Boccuzzi S, Paradiso P. Analysis of 185 submandibular gland excisions. Acta Otorhinolaryngol Belg. 1990;44:7-10. [ Links ]
11. Ito FA, Ito K, Vargas PA, de Almeida OP, Lopes MA. Salivary gland tumors in a Brazilian population: a retrospective study of 496 cases. Int J Oral Maxillofac Surg. 2005;34:533-6. [ Links ]
12. Becerril-Ramírez PB, Bravo-Escobar GA, Prado-Calleros HM, Castillo-Ventura BB, Pombo-Nava A. Histología de tumores de glándulas submandibulares. Experiencia de 10 años. Acta Otorrinolaringol Esp. 2011;62:432-5. [ Links ]
13. Ansari MH. Salivary gland tumors in an Iranian population: a retrospective study of 130 cases. J Oral Maxillofac Surg. 2007;65:2187-94. [ Links ]
14. Al-Khateeb TH, Ababneh KT, Jordan I. Salivary tumors in north Jordanians: a descriptive study. Oral Surg Oral Pathol Oral Radiol Endod. 2007;103:e53-9. [ Links ]
15. Luksic I, Virag M, Manojlovic S, Macan D. Salivary gland tumours: 25 years of experience from a single institution in Croatia. J Craniomaxillofac Surg. 2012;40:e75-81. [ Links ]
16. Rallis G, Mourouzis C, Zachariades N. A study of 55 submandibular salivary gland excisions. Gen Dent. 2004;52:420-3. [ Links ]
17. Berini-Aytes L, Gay-Escoda C. Morbidity associated with removal of the submandibular gland. J Craniomaxillofac Surg. 1992;20:216-9. [ Links ]
18. Ichimura K, Nibu K, Tanaka T. Nerve paralysis after surgey in the submandibular triangle: review of University of Tokyo Hospital experience. Head Neck. 1997;19:48-53. [ Links ]
19. Hald J, Andreasen UK. Submandibular gland excision: short- and long-term complications. ORL J Otorhinolaryngol Relat Spec. 1994;56:87-91. [ Links ]
20. Yoel J. Pathology and surgery of the salivary glands. Thomas, (1975). [ Links ]
21. Panzoni e Marchesi A, Lippi L. Submandibular sialoadenectomy: surgical technique, surgical case study and remote results. Riv Ital Stomatol. 1984;53:121-30. [ Links ]
22. Turco C, Nisio A, Brunetti F. Submandibular sialoadenectomy and long-term results. Minerva Stomatol. 1988;37:329-34. [ Links ]
![]() Dirección para correspondencia: ]]>
Dr.garciamolina@gmail.com (D. García Molina)
Dirección para correspondencia: ]]>
Dr.garciamolina@gmail.com (D. García Molina)
Recibido el 16 de octubre de 2012
Aceptado el 31 de enero de 2013