
Neuropatía diabética. Eficacia de la amitriptilina y de la gabapentina
M. A. Vidal1, E. Martínez-Fernández2, J. Martínez-Vázquez de Castro3 y L. M. Torres4
| Vidal MA, Martínez-Fernández E, Martínez-Vázquez de Castro J, Torres LM. Diabetic neuropathy. Effectiveness of amitriptyline and gabapentin. Rev Soc Esp Dolor 2004; 11: 490-504.
| ||
| SUMMARY Neuropathic pain is a form of chronic pain that has a great impact on the patients. Diabetes mellitus is one of the major causes of neuropathic pain. It is one of the most complex painful syndromes, with different symptoms and signs that vary over time both in their number and severity. The accompanying clinical signs affect the social and occupational activity of the patient, with the resulting decrease in the quality of life. Its treatment is difficult and, in general, unsatisfactory due to the lack of knowledge regarding its pathophysiological mechanisms. Antidepressants have been, up to now, the first-line drugs, but given its limited effectiveness and side effects, other therapeutic alternatives have been looked for. Through a search in the Medline database, we reviewed controlled trials that study the effectiveness of amitriptyline and gabapentin for the management of painful diabetic neuropathy. Antidepressants have been considered for years the first-line treatment for neuropathic pain in the diabetic patient, amitriptyline being the most widely used. Antiepileptics are increasingly important the management of this type of pain and they are believed to be the most effective ones. The anticolinergic side effects of amitriptyline restrict its use, the most common side effects being dizziness and somnolence, so it seems to be a good alternative as first-line treatment for neuropathic pain in aged patients. Just two controlled and randomized studies have been published that compare both treatments. However, these studies cannot be considered conclusive due to their small sample size. Gabapentin can also be considered a first-line treatment for neuropathic pain in the diabetic. The election of one or the other drug must be made in each individual case based on the risk-benefit relation. © 2004 Sociedad Española del Dolor. Published by Arán Ediciones, S.L. Key words: Neuropathic pain. Diabetic. Gabapentin. Amitriptyline.
| ]]>
RESUMEN El dolor neuropático es una forma de dolor crónico con gran repercusión sobre los pacientes. La diabetes mellitus es una de las prinicipales causas de de dolor neuropático. Es uno de los síndromes dolorosos más complejos, con diversos síntomas y signos que fluctúan con el tiempo tanto en su número como en intensidad. Suele asociar clínica acompañante repercutiendo sobre la actividad social y laboral, con la consiguiente disminución de la calidad de vida. Su tratamiento es difícil y, en general, poco satisfactorio, debido a la falta de conocimiento de los mecanismos fisiopatológicos. Los antidepresivos han sido, hasta ahora, los fármacos de primera elección, pero dada su limitada eficacia y efectos secundarios, se han tenido que buscar alternativas terapéuticas. Mediante una búsqueda en la base de datos del Medline, hemos analizado los estudios controlados que estudian la eficacia de la amitriptilina y de la gabapentina en el tratamiento del dolor neuropático del diabético. Los antidepresivos se han considerado, durante años, tratamiento de primera elección en el dolor neuropático del diabético, siendo la amitriptilina el más empleado. Es creciente la importancia de los anticomiciales para el tratamiento de este tipo de dolor, y se apunta a la gabapentina como el más efectivo. Los efectos secundarios anticolinérgicos de la amitriptilina limitan su uso, sobre todo en los pacientes de mayor edad. La gabapentina parece ser un fármaco bien tolerado, siendo los efectos secundarios más frecuentes el mareo y la somonolencia, por lo parece una buena alternativa como tratamiento de primera elección del dolor neuropático en pacientes añosos. Únicamente se han publicado dos estudios controlados y aleatorizados que comparan ambos tratamientos. No obstante, estos estudios no pueden considerarse concluyentes debido al pequeño tamaño muestral. La gabapentina puede considerarse de primera elección en el tratamiento del dolor neuropático del diabético. La elección de uno u otro fármaco debe hacerse de forma individualizada, basándose en la relación riesgo/beneficio. © 2004 Sociedad Española del Dolor. Publicado por Arán Ediciones, S.L. Palabras clave: Dolor neuropático. Diabético. Gabapentina. Amitriptilina.
|
1MIR. Servicio Anestesiología, Reanimación y Unidad del Dolor. Hospital General del Jerez. SAS. Cádiz.
2Médico Adjunto Servicio Anestesiología y Reanimación. Hospital General de Jerez. Cádiz.
3Médico Adjunto. Servicio Anestesiología, Reanimación y Unidad del Dolor. Hospital U. Puerta del Mar. Cádiz.
4Jefe del Servicio. Anestesiología, Reanimación y Unidad del Dolor. Hospital U. Puerta del Mar. Cádiz.
Recibido: 20-10-04. ]]> Aceptado: 08-11-04.
1. DOLOR NEUROPÁTICO
1.1. Introducción
El dolor neuropático es una forma de dolor crónico (1). Es definido por la Asociación Internacional para Estudio del Dolor como un dolor que se incia o tiene su causa en una lesión primaria o disfunción del sistema nervioso (2,3). Este daño neurológico puede darse a nivel periférico y/o central (4,5). Es uno de los síndromes dolorosos más complejos, con diversos síntomas y signos que fluctúan con el tiempo tanto en su número como en intensidad (1,2). El diagnóstico es esencialmente clínico y debe sospecharse cuando se asocian las características del dolor y una historia que sugiera daño del sistema nervioso (6). Puede ser definido por el paciente de diversas maneras; ardor/ quemante, pulsátil, agudo, punzante, afilado, calambre, retortijón, pesado, tenso, paroxístico, hormigueo, etc. (7). Es frecuente que pacientes con el mismo síndrome refieran distintos síntomas (1,4,5,8). El examen clínico puede poner de manifiesto hiperalgesia, alodinia, hiperpatía y disestesias (2). Suele asociar clínica acompañante, como puede ser: insomnio, ansiedad, alteración del estado de ánimo, pérdida de peso,... repercutiendo sobre la actividad social y laboral, con la consiguiente disminución de la calidad de vida. Es una prioridad en el cuidado de la salud, debido tanto a su significativa morbilidad como al impacto socioeconómico y al apoyo que necesitan. Ejemplos de síndromes que asocian dolor neuropático son: los casos debidos a infección (HIV asociado a neuralgia, neuralgia post-herpética); alteraciones metabólicas (neuropatía diabética, déficit nutricional, hipotiroidismo, amiloidosis, uremia, insulinoma, enfermedad de Fabry); tóxicos (isoniacida, nitrofurantoína, cisplatino, arsénico, vincristina); hereditario (porfiria); síndrome de dolor regional complejo; síndrome de dolor post-accidente isquémico cerebrovascular, traumatismo del tronco nervioso; trauma del nervio periférico o atrapamiento (neuralgia del trigémino, dolor del miembro fantasma); algunos tipos de dolor relacionados con las neoplasias o con su tratamiento; alteraciones de la médula espinal, como es el caso de la esclerosis múltiple (1,2,4,5). Muchos de estos síndromes son degenarativos o más frecuentes a medida que aumenta la edad, por lo que no es de extrañar que el dolor neuropático se dé con más frecuencia en pacientes añosos.
La heterogencidad de estos síndromes y la dificultad para conocer los mecanismos patogénicos, son los culpables del lento desarrollo de las técnicas terapéuticas adecuadas. Por lo que su tratamiento es difícil y, en general, poco satisfactorio. Durante mucho tiempo se ha considerado como uno de los tipos de dolor de más difícil tratamiento. Es de vital importancia definir claramente y de forma consistente la sintomatología, identificar los signos y síntomas concretos del dolor neuropático en la exploración neurológica, así como determinar el tratamiento en base a los mecanismos subyacentes.
1.2. Epidemiología
Nos encontramos ante una entidad de prevalencia e incidencia desconocidas. La valoración precisa es difícil debido a que engloba a una asociación de diversas enfermedades o síndromes. Hay estudios que afirman que el 11% de la población sufre dolor crónico o persistente (9), y que el 25% de los pacientes acuden a consulta en las Unidades Clínicas/Unidades de Dolor (10). Otros estudios fijan su frecuencia en un 2-40% de la población (11). Solamente una proporción de los pacientes afectos acude a las Unidades Especializadas en Dolor, el resto es atendido por neurólogos, reumatólogos, y médicos de atención primaria.
2.1. Introducción
La diabetes mellitus es la enfermedad endocrina más frecuente, su incidencia oscila entre el 1 y el 2% de la población. La forma más frecuente es la diabetes mellitus (DM) no insulinodependiente (DMNID) (12). El aumento significativo de la esperanza de vida de la población diabética, debido al empleo generalizado de insulina y antidiabéticos orales, ha desencadenado un aumento de la prevalencia de las complicaciones crónicas de la DM (13,14). Dentro de las complicaciones crónicas microvasculares de la DM nos encontramos con la neuropatía diabética (15). Entre las causas de la neuropatía diabética parece que se encuentran la excesiva formación de sorbitol en las células nerviosas, la disminución tisular de mioinositol, el incremento de la glicación de los nervios periféricos y la insuficiencia microvascular, que llevan al daño microvascular e hipoxia (16-22). La neuropatía más habitual es la polineuropatía distal, simétrica y sensorial, que suele manifestarse con dolor y parestesias, sobre todo en extremidades inferiores. El paciente puede describir el dolor como quemante, insensible, lancinante, como un calambre... (15). Es posible que experimente entumecimiento, frío, hormigeo, o sensación quemante. A veces se asocia con una disminución de la sensibilidad al dolor y a la temperatura, que puede desencadenar traumatismos imperceptibles con la consiguiente infección (13,14,16,23).
2.2. Epidemiología
Las complicaciones crónicas de la DM constituyen un problema sanitario de primer orden, debido a su morbimortalidad y al coste socieconómico que conllevan (14).
El dolor neuropático es una de las complicaciones más frecuentes y molestas del paciente diabético. La neuropatía diabética podría definirse como la presencia de síntomas y/o signos de disfunción de las partes somáticas o autonómicas del sistema nervioso periférico en personas con diabetes, después de excluidas otras causas (23-25). La neuropatía diabética es posiblemente la más frecuente de las complicaciones crónicas de la DM. Sin embargo, hay una gran variedad en cuanto a las cifras en la incidencia y prevalencia debido a los diversos métodos de estudio y a las múltiples definiciones que se han utilizado de la neuropatía (23,24,26,27). Oscila entre el 5 y el 100% de diabéticos con neuropatía en las diversas series (23,28-30).
En las tres últimas décadas, a la hora de estimar la prevalencia de la neuropatía diabética se hacía referencia a dos documentos:
-El Tercer Informe Técnico del Grupo de estudio de la DM de la OMS que cifraba la prevalencia de neuropatía diabética en un 40%. El estudio Pirart estimaba la prevalencia en un 50% de los pacientes a los 25 años de evolución (31-34).
Estos estudios han sido muy importantes, pero sobreestiman la prevalencia. El primero incluía la neuropatía diabética clínica y la subclínica. El segundo basaba su diagnóstico en datos insuficientes (30).
]]> En la actualidad contamos con un estudio que constituye el punto de referencia para todos los demás: el estudio de Rochester. Se trata de un estudio representativo de ambos tipos de diabetes entre los diabéticos de una población (la de Rochester, Minnesota, EE.UU.), que fueron estudiados con los mejores instrumentos. En dicho estudio el 1,3% de 64.573 pacientes de fueron diagnosticados de DM; 26,8% eran diabéticos insulinodependientes y 73,2% no insulinodependientes; un 66% de los pacientes insulinodependientes tenían evidencia objetiva de neuropatía, así como un 59% de pacientes no insulinodependientes (23,24). Disponemos también de otros tres extensos estudios de prevalencia de neuropatía diabética de ámbito estatal: el de Reino Unido, el de Italia y el de España. El estudio español (Neurodiabes) tuvo dos fuentes distintas: un 71% procedía de los centros de atención primaria y un 29% de las consultas externas de los hospitales. Este estudio muestra cifras de prevalencia de neuropatía diabética de 12,9% para la diabetes tipo 1, y 24,1% para la diabetes tipo 2 (30). Al igual que en otros estudios, la prevalencia aumentó con la edad (menos de un 5% en el periodo de edad comprendido entre los 14 y los 19 años y un 29,5% en el periodo de 70 a 74 años) y con la duración de la diabetes desde el momento del diagnóstico (14,2% con menos de 5 años de evolución y 44,2% con más de 30 años de evolución) (30). Diversas publicaciones estiman la prevalencia en más del 50% de pacientes diabéticos de más de 60 años de edad (35-38).
3. TRATAMIENTO DEL DOLOR NEUROPÁTICO DEL DIABÉTICO
3.1. Introducción
No se conoce tratamiento curativo para la neuropatía diabética y este es únicamente sintomático (15). El objetivo principal en la terapéutica de pacientes con síntomas de neuropatía sensitiva diabética es recuperar un buen nivel en la calidad de vida. Una vez excluida la coexistencia de condiciones para la neuropatía (como: tóxicos, fármacos, lesiones espinales, etc.), el siguiente paso es mejorar la situación metabólica. No hay duda en que la mejor y más efectiva estrategia contra la neuropatía diabética es la prevención. El control glucémico constituye actualmente la medida más efectiva para prevenir o disminuir la progresión de la neuropatía (13,14,23,24,39-45). En el DCCT (Diabetes Control and Complications Trial Research Group) se señalaron los efectos positivos de la insulinoterapia intensiva sobre la prevención de las neuropatías: en el grupo de diabéticos tipo 1 en terapia intensiva se redujo, a los cinco años, el riesgo de desarrollar neuropatía un 69% respecto al grupo en tratamiento convencional, reduciéndose igualmente un 57% la progresión de la misma en el primer grupo respecto al segundo (23,24,41). Se han llevado a cabo diferentes líneas de investigación cuyo objetivo principal es el control glucémico (Tabla I).
No obstante hay que admitir que una prevención completa de la neuropatía es un reto difícil de conseguir y es frecuente tener que recurrir a tratamiento farmacológico. En lo que se refiere a fármacos, ninguno ha demostrado suficientemente su utilidad en humanos en el tratamiento de la neuropatía diabética. Se han utilizado en el tratamiento de la neuropatía diabética: los analgésicos convencionales (ibuprofeno, AAS, inhibidores de la ciclo-oxigenasa-2), los opioides clásicos, tramadol, fármacos antidepresivos (amitriptilina, imipramina, clomipramina, desipramina, nortriptilina), agentes antiepilépticos (fenitoína, ácido valproico, gabapentina, topiramato, lamotrigina), la carbamazepina tópica, antiarrítmicos (lidocaína, mexiletina), anestésicos locales (capsaicina, lidocaína tópica, mexiletina tópica, EMLA), inhibidores de la aldolasa reductasa (alrestatin, sorbinil, ponalrestat, tolrestat), mioinositol, gangliosidos, ácidos grasos esenciales (ácido gamma linolénico), vasodilatadores (lisinopril, PGE1), antioxidantes (probucol, vitamina E, ácido tiótico, glutatión), inhibidores de la glucación proteica (aminoguanidina), levacecarnina, uridina, altas dosis por vía intravenosa de inmunoglobulinas, factores de crecimiento (NGF, NT-3, IGF-1, BDNF, GDNF,...) y el inhibidor de la enzima de conversión de la angiotensina el trandolapril (2, 13,14,23,24,28,32,44,46-61).
Hay también tratamientos no farmacológicos que pueden ser beneficiosos a la hora de aliviar el dolor, como los ejercicios de estiramiento (29,62).
]]> La electroterapia puede beneficiar a algunos pacientes que no toleran o no responden adecuadamente al tratamiento farmacológico (63,64). La estimulación transcutánea del nervio puede ser útil al tiempo que se trata de una terapia sin grandes complicaciones. Es importante la identificación de las áreas sensitivas para poder colocar los electrodos. Para la estimulación eléctrica de la médula espinal es muy importante la selección de los pacientes y una cuidadosa valoración de la neuropatía y de su gravedad. Es fundamental un buen asesoramiento psicológico, debido a que la estimulación eléctrica de la médula espinal parece ser más efectiva en los pacientes con mejor estado psicológico (45,65,66). También es importante que el dolor esté bien localizado (67). Esta forma de tratamiento se propone como alternativa en pacientes que no responden al tratamiento farmacológico (68). En el estudio realizado por Tesfaye en 1996 se refería mejoría significativa del dolor neuropático mediante estimulación eléctrica de la médula espinal en casos que no habían referido mejoría con otros tratamientos (23,24,45).Los pacientes diabéticos corren también más riesgo de ulceraciones en miembros inferiores, principal causa de hospitalización y amputación no traumática en el paciente diabético, cuya tasa anual de presentación es siete veces mayor en presencia de neuropatía (69). Por lo que es importante una buena educación higiénica y, si esta indicado, acudir al podólogo (14).
El tratamiento del dolor neuropático del diabético, constituye uno de los problemas más importantes del tratamiento de la neuropatía diabética. Hay ocasiones en las que la valoración del dolor es muy difícil, debido a que el paciente simultáneamente presenta depresión y el control de esta es fundamental en el contexto terapéutico global.
3.2. Amitriptilina
Los antidepresivos han constituido desde hace más de 30 años una base importante en el tratamiento del dolor crónico. Se utilizan sobre todo los antidepresivos tricíclicos (amitriptilina, imipramina, clorimipramina y desipramina) que se han mostrado efectivos para mejorar el dolor, aunque rara vez consiguen eliminarlo completamente. Durante mucho tiempo se han considerado de primera elección en el tratamiento del dolor neuropático (2,13,15,18,23,24,32,37,39,46,49,70-76). La mejoría del dolor parece que se debe a la inhibición de la recaptación de noradrenalina y serotonina en los terminales presinápticos, activando de esta forma los sistemas inhibitorios del dolor endógeno en el cerebro que moderan la transmisión del dolor a las células de la médula espinal. La amitriptilina suele ser el fármaco de primera elección, ya que ha sido el más utilizado y el que ha obtenido mejores resultados. Tiene un amplio rango de actividades farmacológicas, además de inhibir la recaptación de noradrenalina y serotonina, tienen una acción antagonista del sistema colinérgico muscárinico, histamina H1 y de los receptores alfa-adrenérgicos (2,15,16). Su uso se ve limitado debido a sus efectos secundarios anticolinérgicos (2,15,16). La amitriptilina es el antidepresivo tricíclico con mayor acción anticolinérgica. La desipramina presenta menos efectos colaterales y la imipramina menor variabilidad en sus efectos. Se tiene poca experiencia con clomipramina.
Los antidepresivos tricíclicos se metabolizan por el sistema enzimático del citocromo P450 (CYP) 2D6, por lo que hay un pequeño porcentaje de población (7%) que no pueden metabolizar la amitriptilina, pudiendo aumentar la toxicidad (2,75).
La respuesta es dosis dependiente. Se recomienda iniciar el tratamiento con dosis bajas, antes de acostarse, e ir aumentando progresivamente en función de la respuesta clínica (2). Hay ocasiones en las que se ha potenciado su efecto analgésico con la asociación de flufenacina, pero esta asociación debería valorarse únicamente en casos muy severos y durante un tiempo inferior o igual a tres meses por el riesgo que existe de discinesia tardía.
La mayoría de los estudios que se han llevado a cabo con antidepresivos como tratamiento del dolor neuropático, son estudios de casos abiertos. Es difícil interpretar estos estudios debido a que se utilizan distintos fármacos y a distintas dosis (77).
No obstante hay una larga lista de estudios randomizados y aleatorizados que evidencian el efecto beneficioso de los antidepresivos tricíclicos en el tratamiento del dolor neuropático, la mayoría de estos estudios se han llevado a cabo con pacientes afectos de neuropatía diabética o neuralgia post-herpética. En cuanto a los estudios controlados que se ocupan de la amitriptilina en el tratamiento de la neuropatía diabética destacamos los siguientes (se resumen en la Tabla II y continuación):
]]>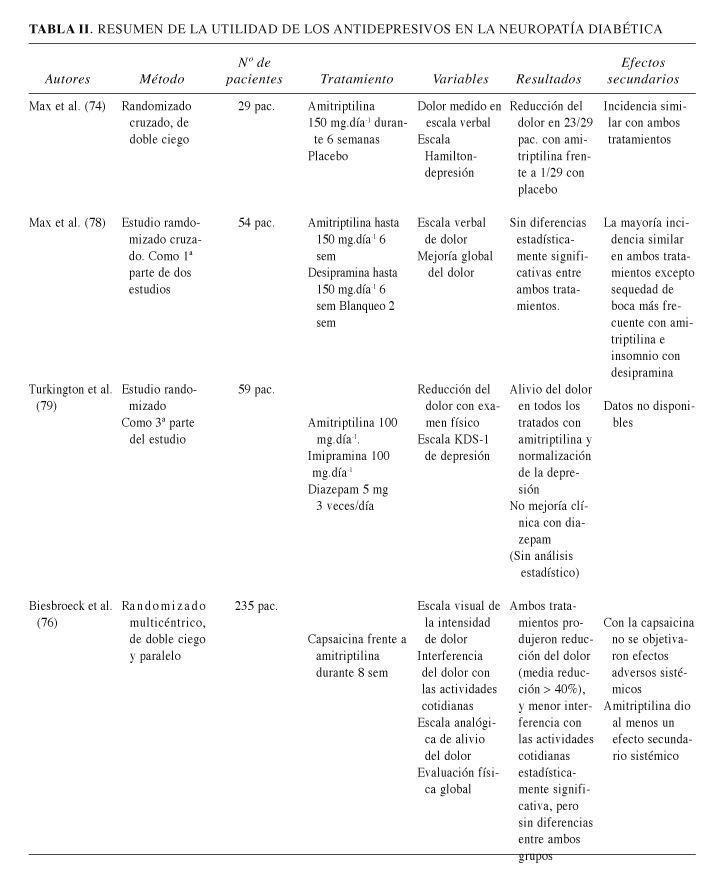
-Max y cols. (74) realizaron un estudio randomizado, cruzado y de doble ciego en 29 pacientes diabéticos afectos de dolor neuropático, comparando la amitriptilina con placebo. Los pacientes tenían una media de duración de la diabetes de 11 años, siendo la media de duración del dolor de 2 años. La mayoría refería dolor crónico con una alta incidencia de dolor lancinante. Los 29 pacientes siguieron tratamiento con amitriptilina, desde 25 mg.día-1 hasta la dosis máxima tolerada (hasta 150 mg.día-1) durante seis semanas. El grupo control recibió durante otras seis semanas tratamiento con placebo "activo" con la adición de 5 mg.día-1 de diazepam durante los 18 primeros días para simular la sedación y los efectos anticolinérgicos secundarios de la amitriptilina. Se evaluó a los pacientes con el fin de descartar el diagnóstico de depresión mediante la escala de Hamilton. El estado de ánimo se evaluó antes y después de los periodos de tratamiento. El dolor fue evaluado diariamente. La amitriptilina alivió el dolor en 23 de los 29 pacientes (79%) frente a placebo (3%) (p < 0,0001), siendo el resultado estadísticamente significativo. Cinco de los pacientes no refirieron diferencias entre ambos tratamientos. La dosis media de amitriptilina fue de 90 mg, observándose un mayor alivio del dolor con dosis superiores. La mejoría del dolor se objetivó desde la segunda semana de iniciado el tratamiento y no hubo correlación entre el alivio del dolor y la mejoría del estado de ánimo. La incidencia de efectos secundarios fue similar entre ambos grupos. Con amitriptilina 28 de los 29 paciente refirieron efectos secundarios, y 25 de los 29 con placebo. Los efectos adversos más comunes en el tratamiento con amitriptilina fueron la sequedad de boca (90%), sedación (66%), vértigo (28%) y estreñimiento (14%). Cinco de los pacientes abandonaron el tratamiento por los efectos secundarios. El estudio concluía afirmando que la amitriptilina aliviaba el dolor neuropático del diabético, de forma independiente con el estado de ánimo previo del paciente.
-Max y cols. (78) también llevaron a cabo un estudio para comparar la amitriptilina con la desipramina como parte de dos estudios randomizados. En la primera parte del estudio 54 pacientes fueron asignados de forma aleatoria en un estudio que comparaba amitriptilina con desipramina. Los pacientes presentaban una duración media de dolor neuropático de tres años. Recibieron ambos tratamientos de forma cruzada durante seis semanas con un periodo de blanqueo de dos semanas. La dosis de los fármacos se fue incrementando durante las cuatro primeras semanas hasta la dosis máxima tolerada o hasta 150 mg.día-1. La dosis media fue de 105 mg para el grupo de la amitriptilina y de 111 para la desipramina. Treinta y ocho pacientes terminaron esta primera fase del estudio. El dolor se evaluó diariamente en una escala que iba desde el dolor suave al fuerte, pasando por el moderado, las diferencias entre uno y otro grado se representaban por 0,35 unidades. También se utilizó una escala global de alivio del dolor. El estudio fue completado por 38 pacientes, 16 lo abandonaron debido a los efectos secundarios. La evaluación diaria del dolor reveló un alivio de este durante las cuatro primeras semanas de tratamiento con ambos fármacos, además de cierto alivio adicional en las dos últimas semanas. Durante el periodo de blanqueo el dolor volvió a la intensidad de origen, seguido de una nueva mejoría en la siguiente fase de tratamiento. No hubo diferencias estadísticamente significativas en el alivio del dolor entre ambos tratamientos. La reducción media del dolor desde el inicio hasta el final del estudio fue de 0,38 + 0,06 para la amitriptilina y de 0,31 + 0,06 para la desipramina (no hay información sobre la p). Tampoco se encontró correlación entre el alivio del dolor y la dosis o las concentraciones séricas de los fármacos. Los autores no encontraron diferencias en cuanto a los efectos secundarios entre ambos tratamientos, exceptuando una mayor incidencia de sequedad de boca con la amitriptilina (63 frente a un 32%) e insomnio con la desipramina (13 frente a ninguno). La segunda parte el estudio comparaba la fluoxetina con placebo.
-Turkington y cols. (79) realizaron un estudio comparando la amitriptilina con imipramina en 59 pacientes con dolor neuropático diabético y depresión. La duración de la diabetes de los pacientes era de 3 a 18 años. El estudió comenzó con dos semanas iniciales de tratamiento con fenitoína, seguidas de una semana de tratamiento con carbamazepina. En la tercera fase del estudio los pacientes eran tratados con 100 mg de imipramina por la noche, 100 mg de amitriptilina al acostarse o 5 mg de diazepan en tres tomas diarias. La presencia de depresión se estudió mediante el KDS-1 y la entrevista con un psiquiatra. El dolor se evaluó al inicio y al finalizar el estudio mediante examen físico. La fenitoína y la carbamazepina no demostraron alivio del dolor ni de la depresión. En el estudió se objetivó un alivio completo del dolor en todos los pacientes después de tres meses de tratamiento con antidepresivos tricíclicos (alivio completo en 19 de los 19 pacientes tratados con amitriptilina y en 20 de los 20 con imipramina) así como una normalización del síndrome depresivo. Los pacientes tratados con diazepan no refirieron mejoría clínica (alivio en 0 pacientes de 20). El estudio concluía afirmando que la neuropatía diabética presenta un equivalente depresivo y que en este caso los antidepresivos son una buena alternativa terapéutica. Sin embargo en este estudio no se realizaron análisis estadísticos, ni se estudiaron los efectos adversos de los tratamientos.
-Biesbroeck y cols. (76) llevaron a cabo un estudo multicéntrico, paralelo, de doble ciego, comparando la amitriptilina con la capsaicina tópica en el tratamiento de la neuropatía diabética. Se incluyeron en el estudio 235 pacientes, aleatorizándose su asignación a un grupo de tratamiento con amitriptilina oral y crema placebo, o al grupo de capsaicina tópica y conprimidos de placebo. El estudio se prolongó durante 8 semanas. Cada dos semanas se evaluó la intensidad del dolor mediante una escala analógica visual y la interferencia del dolor en las actividades cotidianas. Una escala analógica del alivio del dolor y un examen físico global evaluaron los cambios producidos en la intensidad del dolor. Ambos tratamientos produjeron alivio del dolor estadísticamente significativo. Al final de la octava semana el 76% de los pacientes de cada grupo experimentaron menor intensidad del dolor, con una media de reducción del 40%. También disminuyó de forma significativa, la interferencia con las actividades cotidianas debidas al dolor, incluida la mejoría de la calidad del sueño. La mayoría de los que recibieron tratamiento con amitriptilina experimentaron, al menos, un efecto secundario sistémico: somnolencia (46%), alteraciones neuromusculares (23%) y efectos adversos cardiovasculares (9%). La conclusión del estudio era que la capsaicina era igualmente efectiva que la amitriptilina para aliviar el dolor neuropático del diabético, pero de una manera menos dañina, ya que en el estudio no se encontraron efectos adversos sistémicos con la capsaicina.
-Vrethem y cols. (80) compararon amitriptilina con maprotilina en un estudio cruzado, aleatorizado y de doble ciego. Durante periodos de cuatro semanas, 33 pacientes diabéticos y no diabéticos afectos de polineuropatía, siguieron tratamiento con 75 mg.día-1 de amitriptilina, 75 mg.día-1 de maprotilina y con placebo, separados por periodos de 1 semana de blanqueo. El dolor se midió mediante una escala verbal del 1 al 10 diariamente y, al finalizar cada periodo de tratamiento, se evaluó la calidad analgésica de los fármacos utilizando una escala verbal del 1 al 5. Con la escala de CPRS se descartó el diagnóstico de síndrome depresivo. Al finalizar cada periodo de tratamiento, utilizando la escala verbal de alivio global del dolor se observó que 22 pacientes refirieron alivio del dolor con amitriptilina (p < 0,0001 frente a placebo), 14 con maprotilina (p < 0,5 frente a placebo) y 8 con placebo. Amitriptilina fue ligeramente mejor que maprotilina (p < 0,5). El orden en el que se dió el tratamiento y el diagnóstico, o no, de diabetes no influyeron de forma significativa en el alivio del dolor. El estudió mostró que el dolor era más severo por las noches y de mayor intensidad en el grupo de diabéticos. La medición de la reducción media del dolor con la escala verbal del 0 al 10 durante las 4 semanas de tratamiento, mostró que amitriptilina y maprotilina eran significativamente mejor que el placebo para aliviar el dolor (p < 0,0001 y p < 0,01 respectivamente), pero sin diferencias significativas entre ambos tratamientos con esta escala. Tampoco hubo diferencias significativas en la eficacia farmacológica entre pacientes diabéticos y no diabéticos. Fueron frecuentes los efectos secundarios con amitriptilina y maprotilina, motivo por el que 5 pacientes abandonaron el tratamiento. La conclusión del estudio era que los antidepresivos de perfil similar a la amitriptilina son los fármacos más efectivos para el tratamiento del dolor neuropático, tanto en diabéticos, como en pacientes no diabéticos.
-Kumar y cols. (63) realizaron un estudio para comprobar la eficacia de la terapia combinada de electroterapia con amitriptilina. Estudiaron a 26 pacientes en un estudio aleatorio, simple ciego, comparando placebo con control. El estudio constaba de dos partes. Todos los pacientes recibieron tratamiento con 50 mg.día-1 de amitriptilina durante un periodo de 20 semanas. El grado de dolor y disconfort se midió en una escala del 0 al 5. También se utilizó una escala analógica para determinar el cambio sintomático. A las cuatro semanas de tratamiento se realizó una nueva evaluación del dolor, y los pacientes que seguían refiriendo un grado de dolor considerable fueron incluidos en la fase de electroterapia (14 pacientes), frente a los que refirieron mayor alivio del dolor que se incluyeron en el grupo de tratamiento con placebo (9 pacientes). La electroterapia se administró durante 12 semanas. El tratamiento con amitriptilina produjo un alivio sintomático en 15 (60%) de los pacientes a la cuarta semana de tratamiento. El dolor se redujo significativamente desde 3,8 ± 0,1 a 2,9 ± 0,2 (p < 0,01) y en la escala analógica se objetivó un alivio sintomático del 26 ± 5%. Ocho pacientes no refirieron mejoría del dolor y otros tres no pudieron tolerar las dosis debido a la sedación, por lo que la redujeron a 25 mg.día-1. En cuanto a la electroterapia, de los 14 pacientes que la recibieron, 12 (85%) experimentaron mejoría clínica. Cinco (36%) permanecieron asintomáticos. Hubo una reducción del dolor desde 3,2 ± 0,2 a 1,4 ± 0,4 (p < 0,01) y un alivio sintomático en la escala analógica del 66 ± 10%, significativamente mayor que en el grupo placebo (p < 0,03). Con la electroterapia no se observaron efectos secundarios locales ni sistémicos. El estudio concluía sugiriendo a la electroterapia como adyuvante de la amitriptilina en la neuropatía diabética. En la Tabla II y continuación mostramos un resumen de lo expuesto.
]]> 3.3. Gabapentina
Los fármacos antiepilépticos empezaron a utilizarse en los años sesenta en el tratamiento del dolor neuropático, al mostrar utilidad en algunos de los síndromes con este tipo de dolor (4,81). Su interés ha ido en aumento gracias a la aparición de nuevos fármacos y al mejor conocimiento de los mecanismos fisiopatogénicos del dolor (4).
Estos fármacos se dividen en dos grupos: los de primera y los de segunda generación (2,8,82,83). Los de primera generación tienen más efectos secundarios y mayor probabilidad de interacciones medicamentosas (8,82,83).
Hay una notable similitud entre la fisiopatología y los mecanismos bioquímicos observados en la epilepsia y en el dolor neuropático, que hace que los fármacos anticonvulsivantes puedan aliviar y, posiblemente, modificar, la percepción del dolor neuropático. Es por esto que se han utilizado en distintos síndromes de dolor neuropático. Sin embargo, únicamente carbamazapina, fenitoína, lamotrigina y gabapentina han sido evaluadas mediante estudios clínicos controlados y aleatorizados de doble ciego (2). Los fármacos anticomiciales actúan sobre receptores específicos implicados en la génesis y el mantenimiento de la hiperexcitabilidad (1).
La gabapentina es un fármaco anticonvulsivante de segunda generación, aprobado por la FDA en 1993 como tratamiento adyuvante en las crisis complejas parciales en niños de aproximadamente 12 años de edad y, en la actualidad, aprobado para el tratamiento del dolor neuropático (8,84). Es estructuralmente análogo al ácido gammaminobutírico (GABA) (1,2,5,12,39,46,84-87), pero no interacciona con sus receptores (1,2,46,84,85,88-91). Su mecanismo de acción no es del todo conocido, pero parece ser que interacciona con subunidades específicas de los canales del calcio (2).
Su biodisponibilidad no es dosis-dependiente, con una relativa disminución en la absorción con el incremento de las dosis. Debido a su vida media corta se recomienda repartir la dosis en tres tomas diarias (12,46). Apenas se metaboliza, excretándose por vía renal, por lo que hay que disminuir la dosis en insuficientes renales (2,92). El riesgo de interacción con otros fármacos es escaso, hecho que puede ser ventajoso para el tratamiento de pacientes de edad avanzada (93).
Los efectos adversos más frecuentes asociados a al uso de gabapentina son la fatiga y la somnolencia. Suelen darse durante un corto periodo de tiempo (2).
Los estudios controlados que comparan la gabapentina con placebo en el tratamiento del dolor neuropático del diabético se resumen en la Tabla III (94).
]]> 3.4. Amitriptilina frente a gabapentina
Hay dos estudios controlados y aleatorizados que analizan el efecto de la gabapentina frente a la amitriptilina (Tabla IV). Estos estudios son:
-Dallocchio y cols. (71) compararon la eficacia y la tolerancia de la gabapentina y de la amitriptilina en monoterapia para el dolor neuropático del diabético en un estudio piloto abierto, prospectivo y randomizado. Se incluyeron en el estudio 25 pacientes, de más de 60 años de edad, diagnosticados de diabetes tipo II (con niveles estables de glucemia) y que presentaran neuropatía diabética con dolor significativo cuantificado como 2 mínimo en una escala de intensidad del dolor que va desde 0 (no dolor) hasta 4 (dolor extremo) y parestesias en los últimos seis meses. En el examen clínico los pacientes tenían que presentar ausencia del reflejo aquíleo o reducción de la sensibilidad vibratoria.
Los pacientes fueron elegidos aleatoriamente para recibir tratamiento con gabapentina a una dosis de 1200 mg/día hasta un máximo de 2400 mg/día, o amitriptilina a dosis de 30 mg.día-1 hasta un máximo de 90 mg/día. Trece pacientes recibieron tratamiento con gabapentina y doce con amitriptilina. Los 25 terminaron el tratamiento. Se titularon ambos tratamientos durante un periodo de más de 4 semanas, manteniéndolo a las máximas dosis toleradas durante 8 semanas. Se midieron semanalmente la intensidad del dolor y la intensidad de las parestesias, en dos escalas categóricas. Gabapentina obtuvo una reducción mayor del dolor que amitriptilina; las puntuaciones medias finales fueron 1,9 frente a 1,3 por debajo de las puntuaciones iniciales (p = 0,026). Los resultados en la disminución de las parestesias iban también a favor de la gabapentina; 1,8 frente a 0,9 puntos (p = 0,004). Los efectos adversos fueron más frecuentes en el grupo tratado con amitriptilina (92%) que en el tratado con gabapentina (31%) (p = 0,003). Los efectos adversos fueron el principal factor limitante del aumento de la dosis. Los efectos secundarios de amitriptilina son especialmente molestos para los pacientes ancianos, que a veces prefieren sufrir dolor residual antes que continuar con el tratamiento.
-Morello CM y cols. (95) realizaron un estudio prospectivo, randomizado, doble ciego y cruzado en 25 pacientes con neuropatía diabética. Veintiuno de los 25 pacientes completaron 13 semanas de tratamiento con una semana de blanqueo entre cada periodo de seis semanas. Los pacientes incluidos eran mayores de 18 años de edad, diagnosticados de diabetes mellitus con un control estable de la glucemia, diagnosticados por un neurólogo de dolor neuropático de más de tres meses de evolución y con un aclaramiento de creatinina de al menos 30 ml.min-1. Se excluyeron los pacientes que referían dolor por otra causa, alergia o reacciones adversas a los medicamentos en estudio, depresión, síntomas cardiovasculares, o que hubieran utilizado con anterioridad los fármacos en cuestión a mayor dosis que la del estudio. La mayoría de los pacientes eran de raza blanca (92%) y varones (96%). La gabapentina se administró a una dosis de 900 a 1.800 mg.día-1 y la amitriptilina de 25 a 75 mg.día-1 divididas en tres dosis diarias. La dosis media diaria de gabapentina fue de 1.565 mg y la de amitriptilina de 59 mg. El dolor se evaluó diariamente mediante el examen del paciente y escalas de dolor. El estudio demostró reducción del dolor con ambos tratamientos a las semanas de tratamiento, sin embargo no hay diferencias estadísticamente significativas entre ambos tratamientos. La incidencia de efectos secundarios fue similar (incluyendo sequedad de boca, vértigo, hipotensión postural, ataxia y letargo), exceptuando que con la amitriptilina fue más frecuente la de ganancia de peso (6 casos con la amitriptilina frente a 0 con la gabapentina).
Estos estudios se resumen en la Tabla IV.
También se han llevado a cabo revisiones sistemáticas:
-McQuay y cols. (77), mediante una revisión de los estudios controlados y aleatorizados que aparecían en la base de datos del Oxford Pain Relief (1950-1992) y en Medline (1966-1994), estudiaron la efectividad y la seguridad de los fármacos antidepresivos en el tratamiento del dolor neuropático. Incluyeron los estudios que compararan a los fármacos antidepresivos con placebo, con otro antidepresivo, o con alguna otra medida terapéutica. La efectividad y los efectos secundarios se evaluaron mediante la odds ratio y el NNT (número necesario tratar), que se define como el número de pacientes que es necesario tratar con un determinado fármaco para que un paciente obtenga más de un 50% de alivio del dolor. El estudio concluía afirmando que los antidepresivos tienen un claro efecto analgésico cuando se comparan con placebo en distintos síndromes con dolor neuropático. No obstante, los anticonvulsivantes obtuvieron resultados similares, por lo que no quedaba claro qué fármaco debía utilizarse de primera línea.
]]> -Sindrup y cols. (96) realizaron otro análisis de los estudios controlados y aleotorizados en el tratamiento del dolor neuropático, mediante el NNT. La conclusión a la que llegaron fue que los antidepresivos demostraban ser eficaces en el tratamiento del dolor neuropático y que eran los únicos fármacos que habían sido estudiados con un número lo suficientemente amplio de pacientes. Algunos fármacos, como es el caso de la gabapentina también parecían eficaces a la hora de aliviar el dolor neuropático, pero se basan en pocos estudios. Afirmaban que ninguno de los nuevos fármacos parece más eficaz que los antidepresivos, pero pueden representar un progreso debido a su supuesta mejor tolerabilidad.4. CONCLUSIONES
Hay múltiples síndromes que asocian dolor neuropático, y la mayoría de estos síndromes se dan con mayor frecuencia a medida que aumenta la edad. La terapia famacológica tiene una serie de problemas específicos en los pacientes de mayor edad, como son: cambios cerebrales que los hacen más sensibles a algunos efectos sedativos o cognitivos de ciertos fármacos; reducción de la función renal, que puede empeorar con el uso de AINE. Parece ser que la absorción de fármacos y su metabolismo suele estar conservada.
Los antidepresivos tricíclicos se han considerado tradicionalmente como tratamiento de primera línea del dolor neuropático. La amitriptilina es la más empleada y la que más efectos secundarios anticolinérgicos posee. Los pacientes de edad avanzada son los más propensos a sufrir los efectos adversos de la amitriptilina, incluidos los síntomas anticolinérgicos, como la hipotensión ortostática, la sequedad bucal, el bloqueo cardiaco, la retención urinaria y el estreñimiento. Por lo que hay que tener especial precaución en los pacientes que ya padecen estos síntomas. La sedación es un efecto secundario habitual, pero dado que el dolor neuropático puede acompañarse de alteraciones del sueño, en ciertos casos puede considerarse terapéutico, utilizando una pequeña dosis por la noche.
No hay evidencias de que en la respuesta analgésica influya la presencia o no de depresión, en la mayoría de los estudios se obtiene respuesta analgésica sin modificación del estado de ánimo. Como parece ser que las dosis analgésicas de los antidepresivos tricíclicos son menores que las dosis antidepresivas, se debe empezar con dosis bajas con el fin de minimizar los efectos secundarios.
Debido a la similitud existente entre la fisiopatología y los mecanismos bioquímicos observados en la epilepsia y en el dolor neuropático, los anticonvulstivantes se han utilizado en distintos síndromes de dolor neuropático. Su interés ha ido en aumento gracias a la aparición de nuevos fármacos y al mejor conocimiento de los mecanismos fisiopatogénicos del dolor. De los anticonvulsivantes de segunda generación empleados en el tratamiento del dolor neuropático, la gabapentina es el más estudiado.
Tanto amitriptilina como gabapentina han demostrado ser eficaces en el tratamiento del dolor neuropático del diabético. Únicamente se han publicado dos estudios controlados y aleotorizados que comparan ambos tratamientos. No obstante, estos estudios no pueden considerarse concluyentes debido al pequeño tamaño muestral. Los resultados del estudio de Morello son además limitados debido a que la dosis de amitriptilina que se utilizó fue inferior a la que previamente había demostrado ser eficaz.
Concluyendo, gabapentina puede considerarse de primera elección en el tratamiento del dolor neuropático del diabético. La elección de uno u otro fármaco debe hacerse de forma individualizada, basándose en la relación beneficio/riesgo. Tenemos mayor evidencia de la efectividad de amitriptilina, pero dada la alta incidencia de efectos secundarios y de interacciones medicamentosas, se recomienda el uso de gabapentina como tratamiento de primera línea en el caso de pacientes de edad avanzada. Con gabapentina hay una menor incidencia de efectos secundarios y el riesgo de interacción con otros fármacos es escaso. No obstante su dosificación es más incómoda, ya que se reparte en tres tomas diarias, frente a la toma única de amtriptilina. Y por último hacer mención del coste, más de 30 veces mayor en el caso de gabapentina si lo comparamos con amitriptilina.
El futuro tratamiento del dolor neuropático debería basarse en un mejor conocimiento de los mecanismos patogénicos. Esto permitiría un uso más racional de los fármacos. ]]>
| CORRESPONDENCIA: L. M. Torres Servicio de Anestesiología, Reanimación y Unidad del Dolor Hospital Universitario Puerta del Mar Avda. Ana de Viya, 21 11009 Cádiz Tel.: 956 002 897 Fax: 956 002 984 e-mail: lmtorres@arrakis.es |
]]> BIBLIOGRAFÍA
1. Tremont-Lukats I, Megeff C, Backonja M. Anticonvulsants for neuropathic pain syndromes. Mechanisms of action and place in therapy. Review article. Drugs 2000; 60: 1029-52. [ Links ]
2. Ahmad M, Roger C. Management strategies for the treatment of neuropathic pain in the elderly. Drugs Aging 2002; 19: 929-45. [ Links ]
3. Merskey H, Bog Duk N. Classification of chronic pain. 2nd ed. Seattle (WA): IASP Press, 1994. [ Links ]
4. Martínez A, Porta J, Berbel A, et al. Fármacos antiepilépticos y dolor neuropático. Rev Neurol 2001; 32: 345-50. [ Links ]
5. Backonja M. Anticonvulsants (antineuropathics) for neuropathic pain syndromes. Clin J Pain 2000; 16 (Supl.): S67-S72. [ Links ]
6. National Health & Medical Research Council. Acute pain management: scientific evidence. Australia: Commonwealth of Australia, 1999. [ Links ]
7. Galer B. Neuropathic pain of peripheral origin: advances in pharmacologic treatment. Neurology 1995; 45 (Supl. 9): S17-S25. [ Links ]
8. Ross EL. The evolving role of antiepileptic drugs in treating neuropathic pain. Neurology 2000; 55 (Supl. 1): S410-S46. [ Links ]
9. Hopton JL. Mes Resource 1997; 41: 159-62. [ Links ]
10. Bowsher D. Neurogenic pain syndrome and their management British Medical Bulletin 1991; 47: 644-66. [ Links ]
11. Verhaak PF, Kerssens JJ, Dekker J. Prevalence of chronic benign pain disorder among adults: a review of the literature. Pain 1998; 77: 231-9. [ Links ]
12. Isselbacher, Braunwald, Wilson. Principios de Medicina Interna. 13th ed. Madrid: Mc Graw-Hill Interamericana de España, 1994. [ Links ]
13. Wilson JD, Foster DW, Kronenberg HM. Williams Textbook of Endocrinology. 9th ed. USA: W B Saunders Company, 1998. [ Links ]
14. Aguilar E, De Lugo B, Devesa J, et al. Tratado de endocrinología básica y clínica. Madrid: Editorial Síntesis SA, 2000. [ Links ]
15. Jensen P, Larson J. Management of painful diabetic neuropathy. Drugs and Aging 2001; 18: 737-49. [ Links ]
16. Joss JD. Tricyclic antidepressant use in diabetic neuropathy. Drug information rounds. The Annals of Pharmacotherapy 1999; 33: 996-1000. [ Links ]
17. Finegold D, Latimer SA, Nolle S, et al. Polyol pathway activity and myo-inositol metabolism: a suggested relationship in the pathogenesis of diabetic neuropathy. Diabetes 1983; 32: 988-92. [ Links ]
18. Greene DA, Stevens MJ, Feldman EL. Diabetic neuropathy: scope of the syndrome. Am J Med 1999; 107 (2B): 2S-8S. [ Links ]
19. Nathan DM. Long-term complications of diabetes mellitus. N Engl J Med 1993; 328: 1676-85. [ Links ]
20. Parving H-H, Viberti GC, Keen H, et al. Hemodynamic factors in the genesis of diabetic microangiopathy. Metabolism 1983; 32: 943-9. [ Links ]
21. Winegrand AI. Does a common mechanism induce the diverse complications of diabetes? Banting lecture 1986. Diabetes 1986; 36: 396-406. [ Links ]
22. Greene DA, Lattimer SA, Sima AAF. Are disturbances of sorbitol, phosphoinositide, and Na+-K+-ATPase regulation involved in pathogenesis of diabetic neuropathy? Diabetes 1988; 37: 688-93. [ Links ]
23. Hillman N. Neuropatía diabética periférica. Medicine 2000; 19: 67-76. [ Links ]
24. Escobar F, Herrera JL. Actualizaciones clínicas y terapéuticas en la lesión nerviosa del diabético. Barcelona: Masson SA, 2000. [ Links ]
25. Boulton AJM, Jervell JA. Guidelines for the diagnosis and out-patient management od diabetic peripheral neuropathy. Diabetic Medicine 1998;15: 508-14. [ Links ]
26. Conget I, Esmatjes E, Gomis R. Patología vascular periférica en el diabético. Madrid: Edicomplet, 1996. [ Links ]
27. Wilbourn AJ. The diabetic neuropathies. In: Brown N, Bolton C, eds. Clinical electromyography. New York: Butterworths, 1983. p. 329-62. [ Links ]
28. Harris M, Eatsman R, Cowie C. Symptoms of sensory neuropathy in adults with NIDDM in the US population. Diabetes Care 1993; 16: 1446-52. [ Links ]
29. Tesfaye S, Stevens L, Stephenson J, et al. The prevalence of diavetic peripheral neuropathy and its relation to glycaemic control and potential risk factors: The EURODIAB IDDM complications study. Diabetologia 1996; 39: 1377-84. [ Links ]
30. Cabezas-Cerrato J and the Spanish Diabetic Neuropathy Study Group. Multicentric and multiregional study of the prevalence of clinical diabetic peripheral neuropathy in Spain. 4th International Symposium of Diabetic Neuropathy. Amsterdam, 1997. [ Links ]
31. Pirart J. Diabetes Mellitus and its degenerative complications. A prospective study of 4400 patients observed between 1947 and 1973. Diabetes Care 1978; 1: 168-88, 252-63. [ Links ]
32. Rawn T, Papoushek C, Evans MF. Gabapentina or amitriptyline for painful diabetic neuropathy? Critical Appraisal Avaluation critique. Canadian Family Physician, 2000. [ Links ]
33. Steil CF. Diabetes Mellitus. In: Dipiro JT. Pharmacotherapy: a pathophysiological approach. 4th ed. New York, N.Y.: Mc Graw-Hill, 1999. p. 1236-7. [ Links ]
34. Ellemberg M. Diabetes neuropathic caquexia. Diabetes; 1974; 23: 1-423. [ Links ]
35. Boulton AJM, Malk RA. Diabetic neuropathy. Med Clin North Am 1998; 82: 909-29. [ Links ]
36. Zleger D. Pharmacological treatment of painful diabetic neuropathy. In: Veves A, ed. Clinical management of diabetic neuropathy. Totawa, NJ: Humana Press 1998. p. 147-68. [ Links ]
37. Boulton AJM. Current and emerging treatments for the diabetic neuropathies. Diabetes Rev 1999; 7: 379-86. [ Links ]
38. Young MJ, Boulton AJ, Mac Leod AF, et al. A multicentre study of the prevalence of diabetic peripheral neuropathy in the United Kingdom hospital clinic population. Diabetología 1993; 36: 150-4. [ Links ]
39. Boulton AJM. Clinical management of the painful diabetic neuropathies. JR Coll Physicians Lond 2000; 34: 340-3. [ Links ]
40. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood/glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). Lancet 1998; 32: 837-53. [ Links ]
41. Reichard P, Nilsson BY, Rosenquisit U. The effect of long-term intensified insulin treatment of microvascular complications of diabetes mellitus. N England J Med 1993; 329: 304-9. [ Links ]
42. The Diabetes control and Complications Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N England J Med 1993; 329: 977-86. [ Links ]
43. Eastman RC, Sibert CW, Harris M, et al. Clinical review 51: implications of the diabetes control and complications trial. J Clin Endocrinol Metab 1993; 77: 1105-7. [ Links ]
44. Tamez HE, Forsbach G. Letter to the editor. Am J Med 2000; 108: 689. [ Links ]
45. Tesfaye S, Watt J, Benbow SJ, et al. Electrical spinal-cord stimulation for painful diabetic peripheral neuropathy. The Lancet 1996; 348: 1698-701. [ Links ]
46. Kupecz D. Treating painful diabetic neuropathy with gabapentin. The Nurse Practitioner 2001; 26: 10-3. [ Links ]
47. Vinik AL, Holland MT, Le Baeu JM. Diabetic neuropathies. Diabetes Care 1992; 15: 1924-74. [ Links ]
48. Carrington, Litchfield JE. The aldose reductase pathway and non-anzymatic glycation in the pathogenesis of diabetic neuropathy: a critical review for the end of the twentieth century. Diabetes Rev 1999; 7: 275-99. [ Links ]
49. Ziegler D, Hanefeld M, Ruhnau KJ, et al. Treatment of symtomatic diabetic neuropathy with the anti-oxidant a-lipolic acid; a 7-month randomised controlled trial. Diabetes Care 1999; 22: 1296-301. [ Links ]
50. Malk RA, Williamson S, Abbott CA. Effect of angiotensin-converting enzyme (ACE) inhibitor trandolaprilt on human diabetic neuropathy: randomised double-blind controlled trial. Lancet 1998; 352: 1978-81. [ Links ]
51. Miki S, Yoshinaga N, IwamotoT, et al. Antinociceptive effect of the novel OT-7100 in a diabetic neuropathy model. Europan Journal of Pharmacology 2001; 430: 229-34. [ Links ]
52. Courteix C, Eschalier A, Lavarenne J. Streptozocin-induced diabetic rats: behavioural evidence for a model of chronic pain. Pain 1993; 53: 81-8. [ Links ]
53. Hotta N, Sakamoto N, Shigeta N, et al. Clinical investigation of epalrestat, an aldose reductase inhibitor, on diabetic neuropathy on Japan. J Diabetes Complications 1996; 10: 168-72. [ Links ]
54. Kikkawa R, Hatanaka I, Yasuda H, et al. Effect of a new aldose reductase inhibitor, (E)-3-carboxymethyl-5-((2E)-methyl-3-phenylpropenylidene) rhodaine (ONO-2235) on peripheral nerve disorders in streptozotocin-diabetic rats. Diabetologia 1983; 24: 290-2. [ Links ]
55. Pfeifer MA, Schumer MP, Gelber D. Aldose reductase inhibitors: the end of a era or the need for diferent trial designs? Diabetes 1997; 46 (Supl. 2): S82-S89. [ Links ]
56. Liniger C, Pernet A, Moody JF, et al. Effect of gangliosides on diabetic perpheral neuropathy. Diabetes Res Clin Pract 1989; 7: 251-8. [ Links ]
57. Y-linolenic Acid Multicenter Trial Group. Treatment of diabetic neuropathy with Y-linolenic acid. Diabetes Care 1993; 16: 8-15. [ Links ]
58. Cameron NE, Cotter MA, Robertson S. Angiotensin converting enzyme inhibition prevents development of acetyl-carnitine for symtomatic diabetic neuropathy. Diabetologia 1995; 38: 123. [ Links ]
59. Ziegler D, Hanefeld M, Ruhnau KJ, et al. Treatment of symptomatic diabetic peripheral neuropathy with the anti-oxidant a-lipolic acid: a 3-week multicentre randomized control trial (ALADIN Study). Diabetologia 1995; 38: 1425-33. [ Links ]
60. Yagishashi S, Kamijo M, Baba M, et al. Effect of aminoguanidine on functional and structural abnormalities in peripheral nerve of STZ-induced diabetic rats. Diabetes 1992; 41: 47-52. [ Links ]
61. Verma A, Bradley WG. High-dose intravenous inmunoglobulin therapy in chronic progressive lumbosacral lexopathy. Neurology 1994; 44: 248-50. [ Links ]
62. Pfeifer MA, Ross DR, Schrage JP, et al. A highly successful and novel model for treatment of chronic painful diabetic peripheral neuropathy. Diabetes Care 1993; 16: 1103-15. [ Links ]
63. Kumar D, Alvaro MS, Julka IS, et al. Diabetic peri-pheral neuropathy: effectiveness of electrotherapy: and amitriptyline for symtomatic relief. Diabetes Care 1998; 21: 1322-5. [ Links ]
64. Kumar D, Marshall HJ. Diabetic peripheral neuropathy: amelioration of pain with transcutaneous electrostimulation. Diabetes Care 1997; 20: 1702-5. [ Links ]
65. Long DM, Erickson D, Campbell J, et al. Electrical stimulation of the spinal cord and peripheral nerves for pain control-10 years'experience. Appl Neurophysiol 1981; 44: 207-17. [ Links ]
66. Ray ChD. Implantation of spinal cord stimulators for relief of chronic and severe pain. In: Cauthen JC, ed. Lumbar spine surgery: indications, techniques, failures and alternatives. 2th ed. Baltimore: William and Wilkins, 1988. [ Links ]
67. Long DM, Erickson DE. Stimulation of the posterior columns of the spinal cord for the relief of intractable pain. Surg Neurol 1975; 4: 134-41. [ Links ]
68. Benbow SJ, Chan AW, Bowsher D, et al. Prospective study of painful symptoms, small-fibre function and peripheral vascular disease in chronic painful diabetic neuropathy. Diabetic Med 1994; 11: 17-21. [ Links ]
69. Boulton AJM. The pathogenesis of diabetic foot problems an overview. Diabetic Med 1996; 13 (Supl. 1): S12-S16. [ Links ]
70. Backonja M. Gabapentin monotherapy for the symtomatic treatment of painful neuropathy: A multicenter, double-blind, placebo-controlled trial in patients With Diabetes Mellitus. Epilepsia 1999; 40 (Supl. 6): S57-S59. [ Links ]
71. Dallocchio C, Buffa C, Mazzarello P, et al. Gabapentin vs. amitriptyline in painful diabetic neuropathy: an open- label pilot study. J Pain Symtom Manage 2000; 20: 280-5. [ Links ]
72. Low PA, Dotson RM. Sympomatic treatment of painful neuropathy. JAMA 1998; 280: 1863-4. [ Links ]
73. Young RJ, Clarke BP. Painful relief in diabetic neuropathy: The effectiveness of imipramine and related drugs. Diabetic Med 1985; 2: 263-366. [ Links ]
74. Max MB, Culnane M, Schafer SC, et al. Amitriptyline relieves diabetic neuropathy pain in patients with normal and depressed mood. Neurology 1987; 37: 589-96. [ Links ]
75. Bryson HM, Wilde MI. Amitrptyline. A review of its pharmacological properties and therapeutic use in chronic pain states. Drugs & Aging 1996; 8: 459-76. [ Links ]
76. Biesbroeck R, Bril V, Hollander P, et al. A double-blind comparison of topical capsaicin and oral amitriptyline in painful diabetic neuropathy. Adv Ther 1995; 12: 111-20. [ Links ]
77. MCQuay HJ, Tramer M, Nye BA, et al. A systematic review of antidepressants in neuropathic pain. Pain 1996; 68: 217-27. [ Links ]
78. Max MB, Lynch SA, Muir J, et al. Effects of desipramine, amitriptyline, and fluoxetine on pain in diabetic neuropathy. New Engl J Med 1992; 326: 1250-6. [ Links ]
79. Turkington RV. Depression masquerading us diabetic neuropathy. JAMA 1980; 21: 243: 1147-50. [ Links ]
80. Vrethem M, Boivie J, Arnqvist H, et al. A coparison a amitriptyline and maprotiline in the treatment of painful polyneuropathy in diabetics and non-diabetics. Clinical Journal Pain 1997; 13: 313-23. [ Links ]
81. Davis P. Nonepiletic uses of gabapentin. Epilepsia 1999; 40 (Supl. 6): S66-S72. [ Links ]
82. Caviedes BE, Herranz JL. Uso de los fármacos antiepilépticos en trastornos no epilépticos. Rev Neurol 2001; 33: 241-9. [ Links ]
83. Rall TW, Schletter LS. Drugs effective in the therapy of the epilepsies. In: Goodman LS, Gilman A, Rall TW, Nies AS, Taylor P, eds. Goodman and Gilman's the pharmacological basis of therapeutics. 18th ed. Toronto: Mc Graw-Hill, 1992. p. 436-462. [ Links ]
84. Package insert. Neurontin (gabapentine). Morris Pains NJ.: Parke-Davis Pharmaceuticals, 2000. [ Links ]
85. Blanco MA, López MI, Serrano M. La gabapentina en el tratamiento del dolor neuropático. Rev Soc Esp del Dolor 1998; 5 (Supl. 1). [ Links ]
86. Bartoszyk GD, Fritschi E, Hermann M. Indications for an involvement of the GABA-system in the mechanism of actino of gabapentin. Naunyn Schmiedebergs Arch Pharmacol 1983; 322 (Supl.): R94. [ Links ]
87. Satzinger G. Antiepileptics from gamma- aminobutyric acid. Arzneimittelforschung 1994; 44: 261-6. [ Links ]
88. Taylor CP. Gabapentin: mechanisms of action. In: Levy RH, Mattson RH, Meldrum BS, eds. Antiepileptic drugs. New York: Raven Press, 1995. p. 829-41. [ Links ]
89. Taylor CP. Mechanisms of action of gabapentin. Rev Neurol 1997; 153: S39-S45. [ Links ]
90. Mc Namara J. Drugaacting on the central nervous system. In: Harman G, Limbird LE, Morinoff PB, EAL, eds. Goodman's and Gilman's the pharmacological basis of therapeutics. New York: Mc Graw-Hill, 1996. p.461-86. [ Links ]
91. Jensen TS. Anticonvulsants in neuropathic pain. Eur J Pain 2002; Supl. A: 61-8. [ Links ]
92. Perucca E. The clinical pharmacokinetics of the new antiepileptic drugs. Epilepsia 1999; 40 (Supl. 9): S7-S13. [ Links ]
93. Gatti G, Bonomi I, Januzzi G, et al. The new antiepileptic drugs: pharmacological and clinical aspects. Current Pharmaceutical Design 2000; 6: 839-60. [ Links ]
94. Gorson KC, Schott C, Herman R, et al. Gabapentin in the treatment of painful diabetic neuropathy. A placebo controlled double-blind, crossover trial. J Neurol Neurosurg Psychiatry 1998; 62: 251-2. [ Links ]
95. Morello CM, Leckbrand SG, Stoner CP. Randomized double-blind study comparing the efficacy of gabapentin with amitriptyline on diabetic peripheral neuropathy pain. Arch Intern Med 1999; 159: 1931-7. [ Links ]
96. Sindrup SH, Jensen TS. Efficacy of pharmacological treatments of neuropathic pain: an update and effect related to mechanism of drug action. Pain 1999; 83: 389-400. [ Links ]
]]>