
Bloqueo caudal en dolor crónico lumbar. ¿Es necesario el apoyo radiológico para disminuir los fallos de la técnica?
M. Cortiñas Sáenz, J. A. Iglesias Cerrillo, G. Cano Navarro, J. Salmerón Cerezuela, A. Quirante Pizarro, M. I. Carricondo Martínez y F. Jerez Collado
Unidad de Dolor. Hospital Torrecárdenas. Almería
Dirección para correspondencia
Introducción: las infiltraciones de esteroides epidurales no ofrecen beneficio a largo plazo en el tratamiento del dolor de espalda, pero pueden ser eficaces en los pacientes con dolor radicular lumbosacro agudo. Los bloqueos epidurales vía caudal de esteroides son eficaces en el alivio sintomático a corto plazo (evidencia de nivel II), así como a largo plazo (nivel de evidencia III).
Objetivos: evaluar la eficacia del bloqueo caudal con y sin guía fluoroscópica.
Material y métodos: estudio prospectivo, observacional y descriptivo para evaluar la tasa de fallos de la realización del bloqueo caudal mediante la técnica "a ciegas" respecto a la guiada por radiología. El análisis estadístico incluyó chi2 de Mantel y Haensel, t de Student y test ANOVA, considerándose una p < 0,05 con significación estadística.
Resultados: se realizaron 129 bloqueos epidurales caudales en 89 pacientes por cuadros de dolor crónico. La tasa global de éxito del bloqueo caudal con la técnica a ciegas fue de un 65,11%. Existen diferencias estadísticamente significativas en la tasa de fallos de la técnica a ciegas para las variables: experiencia profesional del médico anestesiólogo y la presencia de obesidad. La mal posición más frecuente en nuestra cohorte es la colocación subcutánea de la aguja, que representa un 80% de los casos (36/45).
Conclusiones: recomendamos el uso de la visión radiológica para realizar los bloqueos epidurales caudales.
Palabras claves: Bloqueo caudal. Epidural. Radiología. Espinal. Dolor.
ABSTRACT
Introduction: epidural steroid injections offer no long-term benefit for the treatment of low back pain but may be effective in the small subset of patients with acute lumbosacral radicular pain. Caudal epidural steroid injection was effective in producing short-term improvement (level II evidence) as well as long-term relief (level III evidence).
Objetives: to evaluate of the effectiveness of the caudal epidural block under fluoroscopic guidance. ]]>
Material and methods: prospective, observational and descriptive study to assess the failure rates of caudal block using the technique "blind" with respect to radiological vision. Statistical comparisons were based on the chi2 test, the long-rank test, t test and ANOVA test, considering a statistically significant result p < 0.05.
Results: we performed 129 caudal epidural blocks in 89 patients for chronic pain conditions. The overall success rate of caudal block with a blind technique was of 65.11%. Statistically significant differences in the rate of technical failure of the blind for the variables professional experience of the anesthesiologist and the presence of obesity. The most common malposition in our cohort is the subcutaneous placement of the needle.
Conclusions: we recommend the use of radiological vision to perform the epidural caudal procedures.
Key words: Caudal Block. Epidural. Fluoroscopic. Spine. Pain.
Introducción
La anestesia epidural por vía caudal fue descrita en 1901, y precedió en varios años a la vía lumbar. Thompson en 1917 recalcó las posibles dificultades de la técnica debidas a la gran variedad de tipos y formas de huesos sacros descubiertos en la población normal, motivo por el cual fue abandonada durante varios años (1). El resurgir de la anestesia caudal se experimentó en 1940 cuando Hingson y cols. actualizaron el bloqueo caudal para el alivio del dolor en el trabajo de parto (2). La anestesia y analgesia regional caudal es un procedimiento moderadamente simple y seguro, y las escasas complicaciones han llevado a una amplia difusión de esta técnica (3). El clásico trabajo de Dawkins (4), en una amplísima serie de bloqueos caudales, refleja una baja incidencia de complicaciones graves (Tabla I).
El espacio caudal es el componente sacro del espacio epidural. En el canal sacro se alojan cinco raíces sacras, el nervio coccígeo y el filum terminales y el final del plexo venoso epidural (5). Este espacio no está cubierto por hueso sino por el ligamento sacrococcígeo denso, que es análogo a los ligamentos supraespinoso e intraespinoso de los niveles vertebrales lumbar, torácico y cervical. Está adherido densamente al ligamento amarillo y posee como características la ausencia de los cambios distintivos en la densidad de ligamento, que se acostumbra encontrar en otros accesos al espacio epidural. Se postula que los puntos de referencia óseos clásicos no ayudan a localizar el conducto sacro debido a las variaciones anatómicas (irregularidades óseas, formas de hiato y defectos de la pared dorsal del conducto sacro), y que la profundidad del hiato inferior a 3 mm puede ser una de las causas frecuentes del fracaso de la inserción de la aguja (6). El volumen medio del conducto sacro es de 30-35 ml.
La mayor parte de las dificultades técnicas en la localización de nervios y espacios han sido vencidas con el avance tecnológico, tales como la detección de la pérdida de la resistencia o la inducción de clonías musculares con un estimulador nervioso. En las diferentes Unidades de Dolor, el tratamiento con esteroides y anestésicos locales vía epidural caudal es ampliamente utilizado en los cuadros de lumbociatalgia, aunque persisten ciertas controversias (7,8). Los corticoides son potentes antiinflamatorios, y actuarían como estabilizadores de membrana, bloqueando la actividad de la fosfolipasa A2, prolongando la inhibición de la descarga neuronal y suprimiendo la sensibilización neuronal del asta dorsal de la médula espinal (9,10). La correcta y específica administración de estas sustancias en los diversos compartimentos es primordial para conseguir un alivio del dolor. La realización por clínicos experimentados de diversos bloqueos epidurales "a ciegas" (sin fluoroscopia) se asocian a una correcta localización del espacio en un 25-40% de las ocasiones (11), y existen grupos de trabajo que realizan dichas técnicas apoyándose en la tomografía axial computerizada y de forma menos común, con la resonancia magnética.
]]> El objetivo de este estudio es evaluar la necesidad de realizar los bloqueos peridurales caudales en pacientes con sintomatología de dolor crónico de diversa etiología con control radioscópico, y si la influencia de la experiencia profesional del médico anestesiólogo junto a otros factores puede hacer innecesario su empleo rutinario.
Material y métodos
Estudio prospectivo, observacional y descriptivo, realizado en un hospital público. Se incluyeron 89 pacientes, mayores de edad, con diversas patologías con cuadros de dolor crónico, y que no coexistieran criterios de exclusión. Tras firmar el consentimiento informado para la realización de bloqueo peridural vía caudal, se realizó en todos los casos estudio de hematología y coagulación. Los criterios de exclusión fueron la no aceptación de la técnica, existencia de fiebre, infección en lugar de punción, úlceras sacras, presencia de enfermedad neurológica progresiva y/o hipertensión intracraneal, plaquetopenia, y prolongación de los tiempos de coagulación. En aquellos casos que los pacientes tomaban fármacos antiagregantes plaquetarios y/o anticoagulantes, se siguieron las recomendaciones de la Sociedad Española de Anestesiología, publicadas en la guía clínica de 2005 (12).
La técnica se realizó en el quirófano asignado a la Unidad de Dolor. Se canalizó vía periférica y la monitorización consistió en electrocardiograma, oximetría de pulso, presión arterial no invasiva y se proporcionó oxígeno suplementario mediante gafas nasales. La sedación se realizó dependiendo del caso con diversos AINE, midazolam, propofol y/o fentanilo. La posición en todos los casos fue en decúbito prono, con una almohada en el abdomen, las piernas adducidas y los pies en varo para facilitar la entrada en el hiato sacro. Se realizó asepsia con betadine en región sacrococccígea y colocación de campo estéril. Se localizó hiato sacro, y se realizó infiltración con habón subcutáneo con lidocaína 1%. Posteriormente, mediante aguja de Tuohy 18G, se introdujo perpendicularmente al plano sacro hasta chocar con la tabla anterior del sacro, nos retiramos unos milímetros e inclinamos la aguja en posición horizontal y avanzamos en posición cefálica para atravesar el ligamento sacrococcígeo para localizar el espacio peridural y tomamos en cuenta, al avanzar la aguja, la pérdida de resistencia. Se realiza test de aspiración con jeringa de 5 ml, para descartar que la ubicación de la punta de la aguja se encuentre en el espacio subaracnoideo, intraperióstico o intravascular. En el momento que el facultativo da por finalizada la técnica "a ciegas" sin apoyo radiológico e indica la correcta posición de la aguja en el espacio caudal, esta se verifica por fluoroscopia. Cuando la aguja se encuentra en la posición adecuada, se administran lidocaína 0,5%, triancinolona 40-60 mg y suero salino fisiológico 0,9% en volumen de 20-25 ml, en caso contrario se recoloca con control radiológico y tras inyectar contraste para confirmar la posición se administra la medicación. Posteriormente, el paciente es trasladado a la Unidad de Reanimación Postquirúrgica para control del grado de bloqueo motor, control hemodinámico y posibles síntomas de toxicidad a anestésicos locales.
Se recogieron las variables edad, sexo, índice de masa corporal, diagnóstico etiológico del cuadro de dolor crónico, experiencia del médico anestesiólogo mediante los años de experiencia profesional (se realizan tres grupos, el primero con menos de cuatro años de ejercicio profesional, el segundo con un periodo de 4-8 años, y el tercero con más de ocho años de ejercicio profesional), dificultad de realización de epidural lumbar en los casos que se había realizado con anterioridad y si era reflejado en la historia clínica de la unidad, dificultad y complicaciones de la técnica tipo cefalea, dolor local, síncope vasovagal, hematoma epidural, bloqueo excesivo, y mal posicionamiento de la aguja antes de la visión radioscópica (colocación subcutánea de la aguja, colocación intravascular, subperióstica, intraósea), así como la existencia de defectos anatómicos por radiología, medimos el número de intentos en cada uno de pacientes asignados.
Se realizó análisis descriptivo y bivariante con las pruebas de la t de Student (variables cuantitativas) o chi2 (variables cualitativas). Se empleó el test de ANOVA con la corrección de Bonferroni para las comparaciones múltiples. Los valores de p < 0,05 fueron considerados estadísticamente significativos. Los datos fueron procesados usando el programa Stata release 7 (Stata Corp., Collage Station, TX).
Resultados
Se realizaron 129 bloqueos epidurales caudales en 89 pacientes por cuadros de dolor crónico. La edad media de la cohorte fue de 56,43 ± 21,56 años (rango 24-81 años). Existe un predominio del sexo femenino, representando un 57,30% (51 casos) de la serie. La causa etiológica más frecuente de la lumbociatalgia fue la existencia de cirugía previa de raquis, entre las causas no quirúrgicas destaca la estenosis de canal. La tasa global de éxito del bloqueo caudal con la técnica a ciegas fue de un 65,11% (84 casos/129 bloqueos). No hallamos diferencias estadísticamente significativas en la tasa de éxito del bloqueo caudal en relación a la edad, sexo, causa etiológica de lumbociatalgia, dificultad previa en la realización de series de epidurales lumbares en los sujetos a estudio (Tabla II). Hallamos diferencias estadísticamente significativas en la tasa de fallos de la técnica a ciegas para las variables experiencia profesional del médico anestesiólogo y la presencia de obesidad.
]]>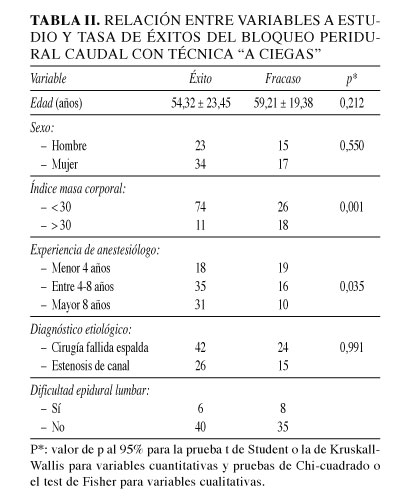
En las figuras 1 y 2 se exponen el número de casos y porcentaje del éxito de la técnica "a ciegas" en relación con la experiencia profesional en años de trabajo y con el índice de masa corporal de los pacientes. Hallamos que la experiencia del médico anestesiólogo aumenta la tasa de éxitos de forma progresiva, hasta un 75,6% en aquellos con más de 8 años de experiencia profesional.
La mal posición más frecuente en nuestra cohorte es la colocación subcutánea de la aguja, que representa un 80% de los casos (36/45). Otras mal posiciones fueron la colocación intraósea (5 casos), traspaso de la pared anterior del canal sacro (2 casos) sin lesión asociada de recto o vasos pélvicos (Figs. 3 y 4).
Durante el periodo de estudio, las principales complicaciones de la técnica fueron la presencia de dolor de espalda tras la punción (9 casos), síncope vasovagal (4 casos), hipotensión (3 casos) y punción vascular (3 casos). Con las medidas de asepsia rigurosas en la realización de la técnica no tuvimos ningún caso de abceso epidural o meningitis.
Discusión
]]> En el ámbito de la anestesiología, la epidural sacra o anestesia caudal se realiza de forma predominante en la esfera de la anestesiología pediátrica por su facilidad de realización y habitualmente sin apoyo fluoroscópico, a pesar de describirse el riesgo de punción intravascular o intraósea inadvertida que pueden evolucionar a disritmias, convulsiones y paro cardiaco (13). El bloqueo caudal en el adulto es técnicamente más complejo que en el niño, puesto que el hiato sacro no se identifica fácilmente y el ligamento sacrococcígeo suele tener calcificaciones y enfermedades articulares degenerativas. Su utilización en el campo del dolor crónico con anestésicos locales es para realizar un bloqueo nervioso diferencial en dolores lumbares, pélvicos, vesicales, perineales, genitales, rectales y anales. En nuestra unidad la causa más frecuente de empleo del bloqueo caudal es la cirugía fallida de espalda y la estenosis de canal.Actualmente, una parte de los bloqueos caudales en las Unidades de Dolor se realizan sin el apoyo radiológico por diferentes razones, como son la existencia de largas listas de espera, falta de equipos radiológicos disponibles, déficit de quirófanos y el aprendizaje en la realización de dicho bloqueo en el paciente pediátrico a ciegas. En nuestra serie, la tasa de fallos con la técnica a ciegas fue de un 34,89%, y la consideramos inaceptablemente alta. Cuando es realizada por un anestesiólogo experimentado hallamos que uno de cada cuatro bloqueos, si no se complementa o se realiza con el apoyo radiológico serían causa de fallo del procedimiento o ausencia de mejoría del cuadro álgico. La colocación subcutánea es la mal posición más frecuente. La técnica se realiza generalmente en posición prona como la empleamos nosotros de forma habitual, aunque también se puede realizar en decúbito lateral. Varios autores coinciden con los datos aportados por nuestro trabajo y aconsejan realizar la técnica con la ayuda de un arco de fluoroscopia, para asegurarse de un correcto posicionamiento del la aguja, sobre todo al utilizar dosis muy diluidas de anestésicos locales con corticoides (14). Así, el estudio de Torre y cols. (15) afirma que la radioscopia ha sido imprescindible para confirmar la correcta posición de la aguja, y en los casos de epidurolisis para la colocación del catéter y la difusión del contraste. Existe un sesgo interno en nuestro trabajo, que podría conllevar a una tasa de fracasos de la técnica "a ciegas" menor de la comunicada por nosotros, ya que existe el método de inyectar 10 ml de suero salino con rapidez a través de la aguja caudal, mientras se palpa la piel que recubre el sacro y percibir un abultamiento en la línea media. En nuestro trabajo no lo hemos empleado por tener apoyo radiológico, aunque su empleo podría aumentar la probabilidad de reconocer mal posicionamientos de aguja a nivel subcutáneo.
La infiltración epidural con corticoides se debe plantear tras el fracaso del tratamiento conservador (16). Hay diferentes vías de abordaje del espacio epidural: interlaminar, transforaminal y caudal. La vía peridural caudal es más segura que la lumbar, y puede ser de elección en pacientes anticoagulados, antiagregados y oncológicos, se pueden administrar por esta vía anestésicos locales, corticoides y/o opioides. El clásico estudio de Pitkin (1953) afirma que un 20% de los sacros presentan alguna anomalía significativa, y que casi un 10% presentan alteraciones que excluyen o dificultan este bloqueo (17). El estudio radiográfico nos puede diagnosticar u orientar con anterioridad al bloqueo aquellos casos inadecuados, al revelar deficiencias anatómicas significativas, como sería la presencia de una localización alta del vértice hiatal, diámetro anteroposterior del conducto estrecho, ausencia de hiato y bloqueo óseo del conducto. La presencia de obesidad es un factor independiente en el aumento de la tasa de fallos de la técnica del bloqueo caudal "a ciegas" (p = 0,001), que puede relacionarse con la dificultad o distorsión de los puntos de referencia, ya que para la realización de dicho abordaje es imprescindible la identificación del hiato sacro.
Este bloqueo se considera seguro y asociado a una baja tasa de complicaciones, aunque algunas de ellas presentan una alta morbilidad. En nuestro trabajo, las complicaciones graves tras el bloqueo caudal son inexistentes, aunque debemos destacar una importante limitación de nuestra serie por el pequeño tamaño muestral. El dolor de espalda y el síncope vasovagal son las incidencias más frecuentes, probablemente el empleo de radioscopia desde el inicio al facilitar la técnica y disminuir la duración de esta podría conllevar una menor aparición de estos efectos adversos. La punción vascular ocurre en casi el 0,5%, este riesgo explica la necesidad de aspirar antes, después y durante la administración del anestésico local. No han existido ningún caso de punción dural, reacciones tóxicas a lidocaína, rotura de la aguja e infección.
Hemos observado que, al realizar esta técnica sin apoyo radiológico, existe la tendencia, tras percibir la pérdida de resistencia, de avanzar en exceso la aguja en el interior del canal caudal. Dicha maniobra debe intentar evitarse, pues el avance de la aguja más de 1-2 cm en dicho canal, aumenta la probabilidad de producir una punción dural o una canalización intravascular involuntaria (18), el estudio de Aggarwal y cols. (6) es más conservador e indica que no se debe introducir la aguja más de 7 mm. La realización de esta técnica suplementada por fluoroscopia podría conllevar un descenso de las posibilidades de punción dural, que pude ser de hasta un 2,5% en algunas series (Tabla I).
La medicina basada en la evidencia aporta datos de la eficacia del bloqueo caudal en el síndrome de cirugía fallida de espalda y en la estenosis de canal (19-23). La infiltración epidural caudal con corticoides posee un nivel de evidencia II en la eficacia a corto plazo y proporciona alivio a largo plazo con un nivel de evidencia III. Se comunica un alivio del dolor en la lumbalgia poslaminectomía y en la estenosis de canal con nivel de evidencia de IV, pero en las diferentes revisiones sistemáticas realzan las importantes carencias metodológicas e importantes sesgos como la realización sin apoyo radiológico. La realización de la infiltración epidural con visión fluoroscópica o no se convierte en una nueva limitación para comparar los diferentes estudios y evaluar los resultados (24).
Los grupos de investigación en estas áreas del dolor, si aspiran a la realización de estudios de una alta calidad científica y metodológica, con una ausencia de críticas y que se cuestionen sus resultados y conclusiones deberían realizar sus trabajos con el apoyo de técnicas de imagen, así, a modo de ejemplo los trabajos del grupo de Manchikanti y cols. enfatizan el empleo de radiología en sus diversos trabajos (21,22).
En resumen, los bloqueos epidurales pueden realizarse por abordaje interlaminar, caudal y transforaminal. Todos estos bloqueos se pueden realizar mediante visión fluoroscópica o por técnica "ciega", pero diferentes guías recomiendan la visión radiológica de forma imperativa con contraste para mejorar la eficacia de la técnica, la calidad científica y reducir la morbilidad (15,18).
Conclusiones
]]> Los datos aportados por nuestro trabajo y la literatura médica aconsejan realizar la técnica del bloqueo peridural por vía caudal con la ayuda de un arco de fluoroscopia para asegurarse de un correcto posicionamiento de la aguja, su empleo rutinario puede disminuir la aparición de posibles complicaciones. En pacientes obesos y en médicos noveles la tasa de fallos de la técnica "a ciegas" es elevada.Por tanto, se recomienda la visión radiológica con contraste para mejorar la eficacia de la técnica, mejorar la calidad científica de las publicaciones y reducir la morbilidad.
Agradecimientos
A los anestesiólogos M. Arcas, S. Uña, M. R. Calero y D. Abejón por su amistad, y sus enseñanzas en la realización de los diferentes bloqueos nerviosos en el dolor crónico con una técnica protocolizada y rigurosa.
Bibliografía
1. Goodarzi M. The effect of perioperative and postoperative caudal block on pain control in children. Pediatric Anesth 1996;6:475-77. [ Links ]
2. Higson RA, Edwuars WB. An analysis of the first ten thousand confinements managed with continuos caudal analgesia with a report of the authors, first one thou sand cases. JAMA 1943;123:538-46. [ Links ]
3. Dieng P, Diouf E, Diene JF. Caudal Epidural Anesthesia in 70 children. Dakar Med, 1994;39:95 7. [ Links ]
4. Dawkins CJM. An analysis of the complications of extradural and caudal block. Anaesthesia 1969;24:554-63. [ Links ]
5. Waldman SD. Interventional Pain Management (2a edition). Philadelphia, Pa: Saunders Co; 2001. [ Links ]
6. Aggarwal A, Harjeet Sahni D. Morphometry of sacral hiatus and its clinical relevance in caudal epidural block. Surg Radiol Anat. 2009;31:793-800. [ Links ]
7. Racz GB, Heavner JE, Diede JH. Lysis of epidural adhesions utilizing epidural approach. Interventional pain management. Filadelfia. W. B. Saunders Company, 1996. p. 339-51. [ Links ]
8. Abdi S, Datta S, Trescot AM, et al. Epidural steroids in the management of chronic spinal pain: a systematic review. Pain Physician 2007;10:185-212. [ Links ]
9. Conn A, Buenaventura RM, Datta S, et al. Systematic review of caudal epidural injections in the management of chronic low back pain. Pain Physician 2009;12:1:109-35. [ Links ]
10. Parr AT, Diwan S, Abdi S. Lumbar interlaminar epidural injections in managing chronic low back and lower extremity pain: A systematic review. Pain Physician 2009:12(1):163-88. [ Links ]
11. Fenton DS and Czervionke LF. Image-Guided Spine Intervention: Saunders 2003; p. 73-126. [ Links ]
12. Llau JV, De Andrés J, Gomar C, et al. Fármacos que alteran la hemostasia y técnicas de anestesia y analgesia regional: recomendaciones de seguridad. Rev Esp Anestesiol Reanim 2005;52:248-50. [ Links ]
13. Busto N, Cía ML, Carrascosa M. Anestesia locorregional en pediatría. En: Castilla M (editor). Manual de anestesiología pediátrica para médicos residentes. 1a ed. Ediciones Ergon 2001. p . 211-21. [ Links ]
14. Plancarte R, Amescua C, et al. Superior Hypogastric Plexus Block for pelvic cancer pain. Anesthesiology 1990;73:236-9. [ Links ]
15. Torre F, Bárez E, Raposo F. Catéter epidural caudal en el tratamiento de la patología de espalda, "epidurolisis". Rev Soc Esp Dolor 1999;6:430-6. [ Links ]
16. Thorson DC, Bonsell J, Mueller B, et al. Health Care Guideline: Adult Low Back Pain. Institute for clinical systems improvement. Septiembre 2006. Disponible en: http://www.icsi.org. [ Links ]
17. Pitkin GP. Conduction Anesthesia. Philadelphia: W.B. Saunders 1953. p. 702-6. [ Links ]
18. Brown D. Anestesias raquídea, epidural y caudal. En: Millar R. (editor). Millar Anestesia. 6a ed. Elservier 2005. p. 1653-83. [ Links ]
19. Neira F, Ortega JL. Revisión del tratamiento con corticoides en el dolor de espalda según la medicina basada en la evidencia. Rev Soc Esp Dolor 2009;16: 352-69. [ Links ]
20. Airaksinen O, Brox JI, Cedraschi C, et al. European guidelines for the management of chronic nonspecific low back pain. Chapter 4. Eur Spine J 2006;15:S192-300. [ Links ]
21. Dashfield AK, Taylor MB, Cleaver JS, et al. Comparison of caudal steroid epidural with targeted steroid placement during spinal endoscopy for chronic sciatica: a prospective, randomized, double-blind trial. Br J Anaesth 2005;94:514-9. [ Links ]
22. Manchikanti L, Cash KA, McManus CD, et al. Preliminary results of randomized, equivalence trial of fluoroscopic caudal epidural injections in managing chronic low back pain: Part 4. Spinal stenosis. Pain Physician 2008;11:833-48. [ Links ]
23. Manchikanti L, Singh V, Cash KA, et al. Preliminary results of randomized, equivalence trial of fluoroscopic caudal epidural injections in managing chronic low back pain: Part 2. Disc herniation and radiculitis. Pain Physician 2008;11:801-15. [ Links ]
24. Chen B, Stitik TP, Fore P, et al. Epidural steroid injections. Emedicine. Disponible en: http://emedicine.medscape.com. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Manuel Cortiñas Sáenz.
C/ La Marina, 2, Bloque 6, 2-B. ]]>
04007 Almería
e-mail: mcortinassaenz@gmail.com
Financiación: Ninguna
Conflicto de intereses: No declarados
Recibido: 15-10-10.
Aceptado: 19-06-10.