Tratamiento del dolor irruptivo
Treatment of breakthrough pain
L. Cánovas Martínez, A. B. Rodríguez Rodríguez, M. Castro Bande, L. Pérez Arviza, C. López Soto y R. Román Nuñez
Servicio de Anestesia, Reanimación y Dolor. Complejo Hospitalario de Ourense
Dirección para correspondencia
]]>
RESUMEN
La Sociedad Española de Oncología Médica (SEOM), la Sociedad Española de Cuidados Paliativos (SECPAL) y la Sociedad Española de Dolor (SED), establecieron un documento de consenso en el que asumieron el término "dolor irruptivo", para definir una exacerbación del dolor de forma súbita y transitoria, de gran intensidad (EVA > 7) y de corta duración (usualmente inferior a 20-30 minutos), que aparece sobre la base de un dolor persistente estable, cuando este se encuentra reducido a un nivel tolerable (EVA < 5) mediante el uso fundamental de opioides mayores. La clasificación del dolor irruptivo más utilizada es la que distingue entre dolor irruptivo incidental (predecible o impredecible), idiopático y relacionado con el final de dosis. El manejo adecuado del dolor irruptivo se basa en tres aspectos: prevención, anticipación y uso de la medicación adecuada. Existen formulaciones de opioides de inicio de acción rápida y duración de acción corta (ROOs) que se ajustan mucho mejor al perfil y al tratamiento de este tipo de dolor. Todas ellas contienen citrato de fentanilo y se administran a través de la mucosa oral (transmucosa oral, bucal o sublingual) o nasal. Todos tienen un inicio precoz del efecto, entre 5-15 minutos tras la administración y un tiempo de duración entre 2-4 h y una biodisponibilidad que puede variar según la presentación. Fentanilo sublingual, bucal e intranasal tienen un inicio de acción más rápido y una mayor biodisponibilidad que fentanilo transmucosa oral. Aunque la mayoría de los estudios controlados publicados al respecto, sobre la utilización de ROOs en el dolor irruptivo, recomiendan la necesidad de titulación de dosis (sobre todo los que incluyen CFOT y fentanilo bucal), la elección de una dosis eficaz sigue siendo dificultosa.
Palabras clave: Dolor irruptivo. Opioides. Fentanilo. Opioides de inicio de acción rápida (ROOs).
ABSTRACT
Breakthrough pain is defined as an exacerbation of the pain of sudden and transient, high intensity (VAS > 7) and short duration (usually less than 20-30 minutes), which appears on the basis of a stable persistent pain, when this is reduced to a tolerable level (VAS < 5) by using strong opioids. The classification most used is the classification based on the following: Incident (predictable, unpredictable), idiopathic and end-of-dose. Proper management of breakthrough pain is based on three aspects: prevention, early and appropriate medication use. There are formulations of opioids rapid onset and short duration of action (ROOS) that better fit the profile and treatment of this type of pain. Everyone has an early onset of effect, between 5-15 minutes after dosing and a duration of 2-4 h and a bioavailability which may vary according to the filing.
Fentanyl buccal tablets, sublingual fentanyl and intranasal nasal fentanyl have a faster onset of action and greater bioavailability of fentanyl transmucosal oral. Although most published controlled studies on this question, the use of de ROOs in the breakthrough pain, indicate the need for dose titration (especially fentanyl OTFC and oral), the choice of an effective dose is still difficult.
Key words: Breakthrough pain. Opioid. Fentanyl. Rapid onset opioid (ROOs).
Definición y tipos de dolor
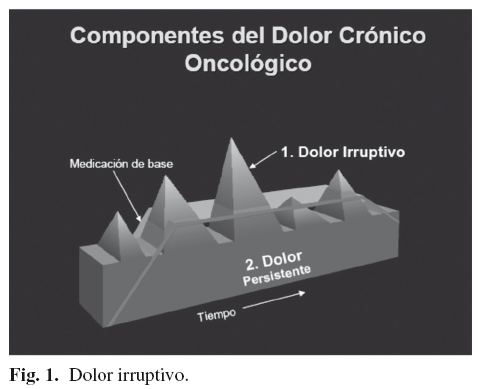
]]> En 1990, Rusell K. Portenoy y Neil A. Hagen publicaron un artículo sobre un síndrome doloroso específico que se conoce con el término dolor irruptivo o "breakthrough pain" y sirve para definir las exacerbaciones transitorias de un dolor oncológico, que se haya bien controlado con la utilización de opioides mayores (1). En el año 2002, la Sociedad Española de Oncología Médica (SEOM), la Sociedad Española de Cuidados Paliativos (SECPAL) y la Sociedad Española de Dolor (SED) establecieron un documento de consenso en el que asumieron el término "dolor irruptivo", para definir una exacerbación del dolor de forma súbita y transitoria, de gran intensidad (EVA > 7) y de corta duración (usualmente inferior a 20-30 minutos), que aparece sobre la base de un dolor persistente estable, cuando este se encuentra reducido a un nivel tolerable (EVA < 5) mediante el uso fundamental de opioides mayores (2) (Fig. 1).
Se han adoptado, a lo largo del tiempo, múltiples clasificaciones de este tipo de dolor con el propósito de mejorar la prevención o el tratamiento. Una de las más usadas es la clasificación siguiente:
- Dolor irruptivo incidental: en relación con una actividad motora (estornudo, tos, espasmos vesicales, etc.). Se divide a la vez en:
]]> - Dolor irruptivo idiopático no asociado a ninguna causa conocida, a menudo sugiere un cáncer progresivo (3) y recientemente se ha sugerido la implicación de la microglía en la etiología de este dolor (4).• Predecible en la mayoría de los casos (buena respuesta al tratamiento).
• Impredecible, con menor respuesta al tratamiento por su rápida subida y su imposibilidad de pretratamiento.
- Dolor irruptivo relacionado con el final de dosis, antes o alrededor de la hora prescrita para la analgesia. Es de comienzo más gradual y de mayor duración que los anteriores. Por lo general es consecuencia de una dosis analgésica inadecuada o de un intervalo de administración muy prolongado.
En relación con la fisiopatología del dolor irruptivo la mayoría de los autores coincide en que habitualmente el origen del dolor irruptivo es el mismo que el del dolor de base, es decir nociceptivo somático, nociceptivo visceral o neuropático (5). Otros mecanismos han sido relacionados, como la actividad de las llamadas WDRN (amplia gama de neuronas dinámicas), con un bajo nivel de excitabilidad y la implicación del receptor NMDA (N-metil-D-aspartato) asociado a los fenómenos de sensibilización central y sumación espacial y temporal (3).
Se estima que la prevalencia del dolor irruptivo (de cualquier tipo) afecta al menos al 64-70% de los pacientes con cáncer (6). Aunque el dolor irruptivo se definió originalmente en los pacientes con cáncer, posteriormente se identificó el dolor irruptivo en pacientes no oncológicos, con unas características similares para ambos grupos: alrededor del 60 al 75% de los 2 grupos experimentarán dolor irruptivo, 2-4 veces por día, de duración similar (30-60 minutos).
La única diferencia que vemos es que los pacientes no oncológicos tienen más frecuentemente dolor incidental. Creemos que esto puede ser un reflejo del hecho de que en la población del dolor no oncológico se incluye una gran cantidad de pacientes con dolor músculo-esquelético y estos pacientes tienden a tener mucho más dolor relacionado con sus actividades, mientras que los pacientes con cáncer tienden a tener más dolor espontáneo. La distribución o la fisiopatología del dolor es bastante similar en los 2 grupos: elevada incidencia de dolor somático, también dolor neuropático, y muchos pacientes con dolor mixto, en particular en el grupo de dolor no oncológico, con frecuente asociación dolor nociceptivo y neuropático (7-9).
El tratamiento del dolor irruptivo con opiáceos, en pacientes no oncológicos, hace necesaria una evaluación y una educación previa al tratamiento y además un seguimiento periódico del paciente para valorar la respuesta al tratamiento y los efectos indeseables que puedan surgir, no solo por el riesgo de adicción, sino también por otros riesgos asociados al uso prolongado de opioides, como hiperalgesia, hipogonadismo, disfunción sexual, etc. (10,11).
El dolor irruptivo (oncológico y no oncológico) tiene un importante impacto socioeconómico, puesto que disminuye la calidad de vida de los pacientes y de los familiares, aumenta los costes del tratamiento al incrementar el número de consultas a urgencias y el de hospitalizaciones, y es uno de los factores que predice un peor pronóstico (12). Hay estudios que señalan la mayor repercusión de este tipo de dolor, sobre el estado de ánimo y la funcionalidad en los pacientes no oncológicos (13).
Evaluación
Una evaluación adecuada del dolor irruptivo, considerando su clasificación, debería incluir la frecuencia y duración los episodios, la intensidad y tipo de dolor, los factores precipitantes, la medicación previa y la efectividad del tratamiento de rescate. Cuando el problema es frecuente e importante, se recomienda incluso llevar un "diario del dolor" para apuntar todas estas circunstancias.
]]> Un algoritmo que puede ser utilizado para la evaluación del dolor irruptivo se representa en la Tabla I.
Tratamiento farmacológico
El manejo adecuado del dolor irruptivo se basa en tres aspectos: prevención, anticipación y uso de la medicación adecuada. El dolor irruptivo debe ser evitado mejor que tratado y para ello se debe hacer una adecuada titulación de la analgesia de base. Esta maniobra reduce la frecuencia de dolor incidental, evita el dolor del final de la dosis y facilita el control de los episodios de dolor incidental. Por lo tanto, el objetivo primario en el manejo del dolor irruptivo será garantizar un tratamiento efectivo del dolor persistente y en segundo lugar disminuir la frecuencia e intensidad de los episodios de dolor irruptivo.
La medicación ideal para el tratamiento del dolor irruptivo debe cumplir unos requerimientos básicos (Tabla II).
Antiepiléticos y opiáceos pueden ser considerados como primera opción. Los antiepilépticos son efectivos pero se asocian a efectos indeseables. Pueden prevenir la alodinia e hiperalgesia, pero no son útiles en el inicio agudo del dolor irruptivo (no pueden ser usados como medicación de rescate). Moléculas específicas como gabapentina, pregabalina o ketamina han sido propuestas, pero no hay disponibles, hasta la fecha, estudios prospectivos o retrospectivos al respecto (3). El dolor irruptivo es comúnmente tratado con dosis suplementarias del opioide de base, para identificar mejor los potenciales efectos adversos, lo que se conoce como "medicación de rescate". En ocasiones es preferible utilizar un fármaco diferente, precisamente para intentar evitar la sumación de efectos secundarios. La dosis de opioide de rescate no está relacionada con la dosis del opioide de base, por lo que se requiere una titulación individual (Fig. 2) (14).
]]>

En relación al dolor irruptivo, a pesar de que se siguen utilizando formulaciones de acción corta de morfina u oxicodona (SAOs), en una proporción empírica establecida hasta la actualidad del 10-25% de la dosis del opioide utilizado para el tratamiento del dolor crónico (un 16% de la dosis total del opioide de base, recomendación de la European Association for Palliative Care para la morfina) (15), existen formulaciones de opioides de inicio de acción rápida y duración de acción corta (ROOs) que se ajustan mucho mejor al perfil y al tratamiento de este tipo de dolor (Fig. 3). Todas ellas contienen citrato de fentanilo y se administran a través de la mucosa oral (transmucosa oral, bucal o sublingual) o nasal. Las formulaciones a través de la mucosa oral presentan características farmacocinéticas similares y únicamente fentanilo transmucosa oral (CFOT) presenta unas características específicas de modulabilidad, ya que su formulación en forma de comprimido para chupar, con stick incorporado, permite la retirada del fármaco en caso de alivio del dolor o bien ante la aparición de algún efecto adverso. La comercialización de la formulación intranasal es muy reciente por lo que aun no existe experiencia a largo plazo, con ciertos interrogantes básicamente en relación a su potencial de abuso (16).
Los principales fármacos disponibles actualmente en nuestro país, se resumen en la Tabla III.
ROOs
La administración transmucosa de sustancias lipofílicas ha ganado popularidad en los últimos años, debido a los rápidos efectos clínicos observados a los 10-15 minutos tras la administración del fármaco.
]]> El fentanilo es un opioide lipofílico, rápidamente absorbible a través de las membranas mucosas, proporcionando un inicio rápido y una menor duración de su efecto. Varias formulaciones de fentanilo han sido desarrolladas para el tratamiento del dolor irruptivo.La primera generación de opioides de inicio rápido está representada por el CFOT (disponible en presentaciones de 200, 400, 600, 800, 1.200 y 1.600 μg), que ha demostrado un efecto analgésico de inicio más rápido y de mayor intensidad que el placebo y la morfina oral a los 15, 30 y 60 minutos. La falta de relación entre la dosis efectiva y la dosis de opioide de base establecida, ha hecho necesaria la necesidad de una titulación individual de la dosis de CFOT. Tiene una biodisponibilidad del 50%, aunque un 25% se absorbe de forma rápida, el otro 75% restante pasa al tubo digestivo, de aquí pasa al hígado y otro 25% es capaz de llegar a la biofase, el sistema nervioso central, por lo que se aprovecha la mitad del fármaco, es decir su biodisponibilidad es del 50% (17,18). La propia Cochrane, en una de sus revisiones, apoya la efectividad del CFOT en el tratamiento del dolor irruptivo frente a placebo y morfina (19). CFOT ha demostrado ventajas en el perfil de actuación frente a otros opioides de acción corta (hidromorfona, oxicodona y metadona), con un inicio de acción más rápido y una duración más corta. Metadona también puede presentar un inicio de acción más rápido al resto de los opioides orales, pero superior al del CFOT, sin embargo su larga vida media y su potencial acumulativo, hacen que sea un fármaco problemático en el tratamiento de este tipo de dolor (20).
Se debe advertir a los pacientes diabéticos, ya que CFOT contiene dextratos (los dextratos están compuestos de un 93% de monohidrato de dextrosa y un 7% de maltodextrina). El contenido de glucosa total por unidad de dosis es aproximadamente 1,89 g por dosis y es adecuada la recomendación de una buena higiene dental por el riesgo asociado de aumento de caries.
El CFOT (Oralet) se utilizó inicialmente en pacientes sometidos a intervenciones quirúrgicas que no tenían habitualmente una tolerancia a los opiáceos, pero que eran tratados en contextos de asistencia monitorizada (21). También ha sido empleado en la premedicación, antes de técnicas dolorosas en pacientes pediátricos (aspiración médula ósea, punción lumbar, etc.) (22) y tratamiento ambulatorio de heridas (23). Actualmente, además de su utilización en el dolor irruptivo, se ha utilizado en otros procedimientos dolorosos (24).
Nuevas formas de liberación han sido desarrolladas, incluyendo la tecnología efervescente, que proporciona un alivio más rápido del dolor. Fentanilo bucal, presenta una absorción más rápida y una mayor biodisponibilidad que CFOT. El ácido cítrico añadido a esta formulación disminuye el pH y aumenta la solubilidad del fentanilo, por lo que el fármaco puede atravesar la membrana y posteriormente facilitar la lipofilia, produciendo la liberación de bicarbonato y de carbonato de sodio que aumenta el pH oral, alcanzando una biodisponibilidad del 65%, superior al CFOT. Disponible en las presentaciones de 100, 200, 400, 600 u 800 mg, mitad de dosis del CFOT, justificada por la mayor biodisponibilidad. Estudios controlados han demostrado la eficacia y seguridad del fentanilo bucal en paciente con cáncer y tolerancia a opioides, a los 10 minutos de la administración, después de realizar una fase de titulación para determinar la dosis efectiva. No parece existir relación entre la dosis efectiva de fentanilo bucal y la dosis basal de opioide (25,26). Se necesita un nivel razonable de salivación para una disolución adecuada, sin embargo en pacientes con mucositis, secundaria a quimioterapia y/o radioterapia, su efecto es similar a los pacientes sin mucositis (27).
Una nueva forma, de absorción rápida, es el fentanilo de administración sublingual (FSL), con dosis de 100, 200, 300, 400, 600 y 800 mg, proporciona un incremento de la concentración plasmática linealmente con la dosis y presenta una biodisponibilidad del 70%. Después del primer minuto ya se ha disuelto en la saliva alrededor del 70% del producto, el 95% a los tres minutos y el 100% a partir de los cinco minutos. Dos estudios han evaluado la eficacia clínica de FSL frente a placebo (28,29). FSL proporcionó un alivio eficaz del dolor desde los 10 minutos postadministración y durante los 60 minutos siguientes, observándose una cobertura analgésica adecuada en el 70% de los pacientes a partir de los 5 minutos de la administración (16).
La administración intranasal de fentanilo es otra alternativa con varios beneficios, entre los que se encuentran: una rápida absorción sistémica, la facilidad de autoadministración y la mejor aceptación en aquellos pacientes con flujo salival reducido. El spray nasal de fentanilo (PSNF), a dosis de 50-200 μg, demostró su eficacia y seguridad en pacientes tratados con más de 60 mg de morfina (o equivalente) y con episodios de dolor irruptivo (entre 1 y 4 diarios), con una disminución significativa de la intensidad del dolor desde los 10 minutos de la aplicación hasta los 60 minutos, en todas las mediciones (10, 15, 30, 45 y 60 minutos), de inicio precoz a los 5 minutos (30). Otro estudio comparativo frente a OCFT, demostró un inicio de acción más rápido del efecto analgésico, a los 5 minutos de la administración del fentanilo nasal y una biodisponibilidad relativa del fentanilo nasal frente a 200 μg de OCFT del 120% (31). Las presentaciones disponibles en nuestro país son 100 y 400 μg, en la formulación que lleva pectina, que pueden convertirse en 200 y 800 μg si se administran 2 pulverizaciones. Para el fentanilo pulverización nasal, sin pectina, las presentaciones son 50, 100 y 200 μg.
En base a los estudios publicados, los ROOs pueden ser considerados como los fármacos adecuados para el tratamiento de la mayoría de los episodios de dolor irruptivo, debido a la rapidez y previsibilidad del efecto analgésico, en el periodo de 15 minutos tras la administración, adaptándose perfectamente a la temporalidad de estos episodios.
Antes de la titulación, se debe presuponer que el dolor persistente subyacente está controlado con la terapia con opiáceos, y que en general el paciente no padece más de 4 episodios de dolor irruptivo al día. La titulación se inicia habitualmente con 100 μg, independientemente de la medicación de base y se actualiza hasta que el episodio esté bajo control. Si una segunda dosis es necesaria, el próximo episodio debe ser tratado con dosis doble.
]]> 1. Se inicia el tratamiento con 100 μg. Si el episodio se controla, la dosis utilizada en el siguiente episodio serán 100 μg.2. Si el episodio no se controla, a los 15-30 minutos consumir otra dosis de 100 μg. Si así se controla, en el próximo episodio se utilizarán 200 μg.
3. Si el próximo episodio no se controla con 200 μg, se debe usar un suplemento de 100 μg y el próximo episodio se tratará con 300 μg.
4. Se debe proceder de la misma manera para los demás episodios. Siempre evaluando tolerancia, efectividad y efectos indeseables (3).
Una vez determinada la dosis eficaz, debe mantenerse dicha dosis, y limitar el consumo a un máximo de cuatro unidades de fentanilo al día. Si se manifiestan más de cuatro episodios de dolor irruptivo/día durante un periodo de más de cuatro días consecutivos, se debe volver a calcular la dosis de opiáceo de acción prolongada utilizado para el dolor persistente. En el caso de aumentarse este, puede ser preciso revisar la dosis de fentanilo para el dolor irruptivo.
Aunque la mayoría de los estudios controlados publicados al respecto, sobre la utilización de ROOs en el dolor irruptivo, recomiendan la necesidad de titulación de dosis (sobre todo los que incluyen CFOT y fentanilo bucal), la elección de una dosis eficaz sigue siendo dificultosa. CFOT, utilizado a dosis proporcionales al opioide de base, ha demostrado ser efectivo y seguro. En este contexto los estudios utilizando dosis tituladas de CFOT, han demostrado mayores dosis a las esperadas con el cálculo proporcional a la dosis basal. Al mismo tiempo, aquellos pacientes que consumen una dosis basal de opioides elevada, deberían ser considerados como tolerantes a opioides y podría comenzarse el tratamiento del dolor irruptivo con una mayor dosis de ROOs, al menos proporcional al opioide de base, para evitar un largo proceso de titulación (32).
Sin lugar a dudas los ROOs, pueden ser considerados el tratamiento "gold standard" de los episodios de dolor irruptivo, pero la controversia en estos momentos se encuentra en el cálculo de la dosis efectiva, que debería ser el motivo de nuevos estudios.
Bibliografía
1. Portenoy R, Hagen N. Breakthrough pain: definition, prevalence and characteristics. Pain. 1990;41:273-81. [ Links ]
2. Collado F. ¿Qué se puede hacer con el dolor intercurrente?. Rev Soc Esp Dolor. 2004;11:181-3. [ Links ]
3. Lossignol D, Dumitrescu C. Breakthrough pain: progress in management. Current Opin Oncol. 2010;22:302-6. [ Links ]
4. Sabato A. Idiophatic Breakthrough Pain, a new hypothesis. Clin Drug Investig. 2010;30:27-9. [ Links ]
5. Caraceny A, Martini C, Zecca E, et al. Breakthrough pain characteristics and syndromes in patients with cancer pain. An international survey. Palliat Med. 2004;18:177-83. [ Links ]
6. López E, Tovar I, Romero J, et al. Eficacia analgésica del citrato fentanilo oral transmucosa en el dolor rectal irruptivo de pacientes oncológicos. Rev Soc Esp Dolor. 2010;17:16-21. [ Links ]
7. Portenoy RK, Bennett DS, Rauck R, et al. Prevalence and characteristics of breakthrough pain in opioid-treated patients with chronic noncancer pain. J Pain. 2006;7:583-91. [ Links ]
8. Bennett DS, Simon S, Brennan M, et al. Prevalence and characteristics of breakthrough pain in patients receiving opioids for chronic back pain in pain specialty clinics. J Opioid Manag. 2007;3:101-6. [ Links ]
9. Portenoy RK, Bruns D, Shoemaker B, et al. Breakthrough pain in community-dwelling patients with cancer pain and noncancer pain, part 1: prevalence and characteristics. J Opioid Manag. 2010;6:97-108. [ Links ]
10. Chou R, Fanciullo GJ, Fine PG, et al. Clinical guidelines for the use of chronic opioid therapy in chronic noncancer pain. J Pain. 2009;10:113-30. [ Links ]
11. Manchikanti L, Singh V, Caraway D, et al. Breakthrough pain in chronic non-cancer pain: fact, fiction, or abuse. Pain Physician. 2011;14:103-17. [ Links ]
12. Abernethy A, Wheeler J, Fortner B. A health economic model of breakthrough pain. Am J Manag Care. 2008;14:129-40. [ Links ]
13. Portenoy RK, Bruns D, Shoemaker B, et al. Breakthrough pain in community-dwelling patients with cancer pain and noncancer pain, part 2: impact on function, mood, and quality of life. J Opioid Manag. 2010;6:109-16. [ Links ]
14. Davies A, Dickman A, Reid C, et al. The management of cancer-related breakthrough pain: recommendations of a task group of the Science committee of the Association for Palliative Medicine of Great Britain and Ireland. Eur J Pain. 2009;13:331-8. [ Links ]
15. Mercadante S, Radbruch L, Caraceni A, et al; Steering Committee of the European Association for Palliative Care (EAPC) Research Network. Episodic (breakthrough) pain: consensus conference of anexpert working group of the European Association for Palliative Care. Cancer. 2002;94:832-9. [ Links ]
16. Mercadante S. The use of rapid onset opioids for breakthrough cancer pain: The challenge of its dosing. Crit Rev Oncol Hematol. 2011 Dec;80(3):460-5. Epub 2011 Jan 6. [ Links ]
17. Payne R, Coluzzi P, Hart L, et al. Long-term safety of oral transmucosal fentanyl citrate for breakthrough cancer pain. J Pain Symptom Manage. 2001;22(1):575-83. [ Links ]
18. Mercadante S. Managing breakthrough pain. Curr Pain Headache Rep 2011 Aug;15(4):244-9. [ Links ]
19. Zeppetella G, Ribeiro MDC. Opioids for the management of breakthrough (episodic) pain in cancer patients. Cochrane Database Sys Rev. 2006 Jan 25;(1):CD004311. [ Links ]
20. Zeppetella G. Opioids for Cancer Breakthrough Pain: A Pilot Study Reporting Patient Assessment of Time to Meaningful Pain Relief. J Pain Symptom Manage. 2008;35:563-7. [ Links ]
21. Aronoff GM, Brennan AJ, Pritchard DD, et al. Diretrices para la administración de citrato de fentanilo oral transmucosa (CFOT) basados en la evidencia. Pain Med. 2005;6:305-14. [ Links ]
22. Schechter NL, Weisman SJ, Rosenblum M, et al. The use of oral transmucosal fentanyl citrate for painful procedures in children. Pediatrics. 1995;95:335-9. [ Links ]
23. Sharar SR, Carrougher FJ, Selzer KL, et al. A comparison of oral transmucal fentanyl citrate and oral oxycodone for pediatric outpatient wound care. J Burn Care Rehabil. 2002;23:27-31. [ Links ]
24. Landy SH. Oral transmucosal fentanyl citrate for the treatment of migraine headache pain in outpatients: a case series. Headache. 2004;44:762-6. [ Links ]
25. Portenoy RK, Taylor D, Messina J, et al. A randomized, placebo-controlled study of fentanyl buccal tablets for breakthrough pain in opioid-treated patients with cancer. Clin J Pain. 2006; 22:805-11. [ Links ]
26. Slatkin NE, Xie F, Messina J, et al. Fentanyl buccal tablet for relief of breakthrough pain in opioid-tolerant patients with cancerrelated chronic pain. J Support Oncol. 2007;5:327-34. [ Links ]
27. Darwish M, Kirby M, Robertson P, et al. Absolute and relative bioavailability of fentanyl buccal tablet and oral transmucosal fentanyl citrate. J Clin Pharmacol. 2007;47:343-50. [ Links ]
28. Lennernäs B, Frank-Lissbrant I, Lennernäs H, et al. Sublingual administration of fentanyl to cancer patients is an effective treatment for breakthrough pain; results from a randomized phase II study. Palliat Med. 2010;24:286-93. [ Links ]
29. Rauck RL, Tark M, Reyes E, et al. Efficacy and long-term tolerability of sublingual fentanyl orally disintegrating tablet in the treatment of breakthrough cancer pain. Curr Med Res Opin. 2009;25:2877-85. [ Links ]
30. Wallace M, Taylor D, Rauck R, et al. Fentanyl pectin nasal spray (FPNS) with PecSys®: efficacy, tolerability, and onset of action in the treatment of breakthrough cancer pain (BTCP). J Pain. 2009;10 Supp1:S36. [ Links ]
31. Mercadante S, Radbruck L, Davies A, et al. A comparison of intranasal fentanyl spray with oral transmucosal fentanyl citrate for the treatment of breakthrough cancer pain: an open-label, randomised, crossover trial. Curr Med Res Opin. 2009;25:2805-15. [ Links ]
32. Mercadante S. Breakthrough pain: on the road again. Eur J Pain. 2009;13:329-430. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ma Luz Cánovas Martínez
Servicio de Anestesia, Reanimación y Dolor
Complejo Hospitalario de Ourense
C/ Ramón Puga 54 ]]>
32005 Ourense
Teléf. 609606868
E-mail: maria.de.la.luz.canovas.martinez@sergas.es
Recibido: 01-04-11.
Aceptado: 01-07-11.