COMUNICACIONES
Uso del agente antimicrobiano PHMB para prevenir la infección de heridas
The use of the antimicrobial agent PHMB to prevent wounds infection
Keith Moore1; David Gray2
1Científico Autónomo de WoundsSci, Usk.
2Especialista en Enfermería Clínica. Departamento de Viabilidad de Tejidos, Aberdeen Royal Infirmary. Director Clínico de Wounds RU.
RESUMEN
La infección de heridas postoperatorias puede provocar una cicatrización tardía, una estancia prolongada en el hospital y mayores costes. El aumento de bacterias resistentes a los antibióticos es un factor en contra del uso profiláctico de los antibióticos. Una alternativa eficaz es el uso de antisépticos, que presentan menos probabilidades de generar resistencia. Los apósitos AMDTM usan polihexametileno biguanida (PHMB), que tiene una baja toxicidad para las células de las heridas y es eficaz para acabar con las bacterias resistentes a los antibióticos. En este artículo, se revisan las pruebas de la eficacia y rentabilidad de los apósitos AMD en la prevención de las infecciones en la herida quirúrgica si se usan de forma rutinaria en los protocolos estándar para el cuidado de heridas.
Palabras clave: Apósitos AMDTM, rentabilidad, SARM, polihexametileno biguanida (PHMB), infección de heridas.
SUMMARY
Post-operative wound infections may result in delayed healing, extended hospital stay and increased costs. The increase in antibiotic-resistant bacteria mitigates against the prophylactic use of antibiotics. An effective alternative is the use of antiseptics that are less likely to generate resistance. AMDTM wound dressings use polyhexamethylene biguanide (PHMB) which has a low toxicity for wound cells and is effective in killing antibiotic-resistant bacteria. This paper reviews the evidence for the efficacy and cost-effectiveness of AMD dressings in the prevention of surgical site infections when routinely used in standard wound care protocols.
Key words: AMDTM wound dressings, cost-effectiveness, MRSA, polyhexamethylene biguanide (PHMB), wound infection.
]]> Se calcula que el 15% de los pacientes sometidos a cirugía electiva y el 30% de los pacientes cuya intervención se clasificó como "contaminada" sufren infecciones de la herida qurúrgica (IHQ) (Bruce y cols., 2001). Los pacientes con IHQ tendrán estancias hospitalarias más prolongadas y mayor riesgo de morbilidad y mortalidad. Los costes de su tratamiento serán, además, mayores (Kirkland y cols., 1999). Los programas de gestión de las heridas que reducen la incidencia de IHQ mejorarán los resultados de los pacientes y reducirán el coste del tratamiento.
Resulta casi inevitable que tanto las heridas quirúrgicas como las crónicas se contaminen, en cierta medida, de bacterias (Kingsley, 2001). Si se permite que proliferen, el número cada vez mayor de bacterias llegará a provocar la colonización o la infección crítica de la herida. Si no se gestiona de manera adecuada, podría producirse la cicatrización tardía de la herida quirúrgica, su descomposición y la transferencia de bacterias al entorno. No obstante, para muchas heridas crónicas en las que los números de bacterias pueden mantenerse en niveles bajos, puede lograrse la cicatrización sin que se desarrolle la infección (Bowler, 2001).
Teniendo en cuenta el aumento de la resistencia bacteriana a los antibióticos y que las bacterias de las heridas pueden retrasar la curación, es necesario prevenir la proliferación de bacterias en las heridas, a la vez que se limita el uso profiláctico de los antibióticos. Los antisépticos proporcionan una estrategia antibacteriana alternativa y, al afectar a numerosos objetivos, es menos probable que generen resistencia (Gilbert, 2006) cuando se usan como profilaxis durante un largo período de tiempo. El polihexametileno biguanida (PHMB) es un antiséptico que lleva usándose unos 60 años de forma generalizada sin que se haya detectado el desarrollo de resistencia. Resulta poco tóxico y tiene aplicaciones tan dispares como el tratamiento de las enfermedades oculares (Larkin y cols., 1992) o la desinfección de piscinas.
El PHMB se ha introducido ahora en la gestión de heridas en una serie de apósitos con un 0,2% del agente antibacteriano. Los apósitos protegen del desarrollo de la infección de la herida, reduciendo la carga bacteriana en el apósito y la penetración de bacterias a través del mismo. De esta forma, pueden ayudar a prevenir la colonización crítica y la infección, permitiendo que continúe la curación hasta el cierre de la herida. Han sido diseñados como una medida antibacteriana profiláctica de bajo coste que se limita a sustituir los productos existentes sin cambiar los protocolos clínicos existentes.
En este artículo se revisan la interacción de las bacterias en el proceso de curación, los retos de la resistencia a los antibióticos en relación con la profilaxis antibacteriana y cómo los apósitos con PHMB pueden usarse para proporcionar una medida profiláctica sencilla y rentable para reducir el impacto de la infección en la curación de las heridas.
El impacto de las bacterias en la curación
La mayoría de las heridas de la piel pasan por un proceso bien definido de curación, hasta llegar al cierre de la herida. La infección bacteriana es uno de los diversos factores que pueden retrasar la curación o provocar el desarrollo de una herida crónica. En el caso de las heridas quirúrgicas, puede demostrarse una relación entre el desarrollo de la infección de la herida y los tiempos prolongados de curación. Comparando el tamaño inicial de la herida y el tiempo de curación puede demostrarse una relación directa y calcularse el tiempo estimado de curación (Marks y cols., 1983). Si se produce infección de la herida, esta relación no se cumple y se reduce la velocidad de cierre de la herida. Las heridas con los recuentos de bacterias más elevados tardan en curar más tiempo del pronosticado.
Las bacterias influyen en el proceso de curación, produciendo toxinas y proteasas que pueden interactuar directamente con las células del lecho de la herida o de forma indirecta, liberando endotoxinas que estimulen una inflamación excesiva que interfiera con el proceso de curación. La suma de todas estas actividades da como resultado la virulencia bacteriana, siendo algunos organismos más virulentos que otros. El impacto en la curación también puede verse influido por el número de organismos presentes y, para la mayoría de los organismos, se considera que > 105 organismos por gramo de tejido impedirán la curación (Robson, 1997).
La flora de las heridas abiertas que se cierran mediante cicatrización secundaria es polimicrobiana, por lo que la cicatrización puede considerarse como un equilibrio entre los factores negativos aplicados por el número cada vez mayor de organismos a medida que proliferan y la capacidad de la respuesta inmunológica del huésped para evitar esa proliferación. Incluso un entorno limpio en superficie estará contaminado con una serie de bacterias y, al proporcionar el tejido de la herida un medio tan bueno para el crecimiento de bacterias, es muy probable que todas las heridas estén, en cierta medida, contaminadas con bacterias. De aquí surge el concepto del "continuo bacteriano" (Kingsley, 2001) (Fig. 1), que describe el efecto que tiene en el tejido de la herida el número cada vez mayor de bacterias. Tras la intervención quirúrgica, una herida estéril se contamina rápidamente con bacterias que llegan a colonizar el tejido de la herida. En este nivel de invasión, la respuesta inmunológica del huésped puede mantener las bacterias bajo control. No obstante, si la respuesta del huésped no impidiera la proliferación bacteriana, la colonización pasaría a colonización crítica o, incluso, a una infección en toda regla, provocando una cicatrización tardía y un posible deterioro de la herida.
]]>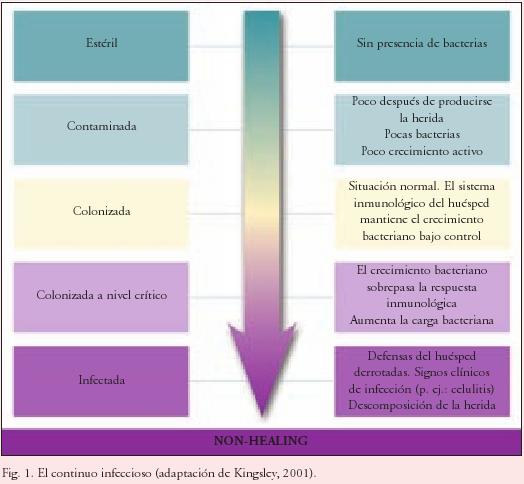
Las heridas crónicas (úlceras del pie diabético, úlceras venosas en las piernas y úlceras por presión) también se ven afectadas por el concepto del continuo infeccioso. Sin embargo, por definición, duran más que la mayoría de las heridas quirúrgicas y, al estar más tiempo expuestas a la flora bacteriana de la piel y al entorno general, tienen mayores probabilidades de ser colonizadas o colonizadas a un nivel crítico. Puede idearse una estrategia de tratamiento para la infección de heridas basándose en los análisis microbiológicos y en los signos clínicos de infección observados (Cutting y Harding, 1994). Una herida colonizada a nivel crítico no mostrará los síntomas clásicos de infección, y la bacteriología no resultará muy útil, dadas las complejas interacciones que ocurren entre las cantidades y variedades de bacterias que pueden aislarse en las heridas crónicas (Bowler y cols., 2001). La bacteriología por sí sola no ayudará, por tanto, a definir el estado bacteriano de una herida crónica y debe considerarse en el contexto de una evaluación general del paciente y del estado de su herida (Cooper, 2005). Identificar el punto del continuo infeccioso en el que se encuentra una herida es difícil pero también importante para avanzar hacia la cicatrización, ya que la reducción de la cantidad de bacterias dentro del tejido de una herida crónica se considera un paso fundamental en la preparación de la herida para la cicatrización (Schultz y cols., 2003).
Para que continúe la cicatrización es importante impedir la colonización crítica y la infección. Tanto para las heridas agudas como para las crónicas, esto puede significar la prevención del avance hacia la colonización o la gestión de una colonización crítica ya establecida. Para las heridas quirúrgicas, en concreto, es preferible la primera ya que la prevención, si se consigue, será más fácil que el tratamiento. La prevención de la contaminación bacteriana de la herida es aconsejable, pero probablemente imposible. La mayor conciencia del impacto que la colonización puede tener en la cicatrización y de las dificultades para determinar el estado microbiológico de una herida conllevará, consecuentemente, un uso profiláctico cada vez mayor de agentes antimicrobianos. La incidencia cada vez mayor de la resistencia a los antibióticos obliga al clínico a emplear agentes antimicrobianos de uso tópico, con los que aún no parece haber problemas de resistencia. Existen varios agentes de este tipo disponibles y resultan especialmente útiles cuando pueden aplicarse a apósitos para su administración localizada en el tejido de la herida.
Estrategias antibacterianas
La evolución de bacterias resistentes a los antibióticos, como el Staphylococcus aureus resistente a la meticilina, y el desafío clínico que plantean para la gestión de las heridas es de sobra conocido (Guyot y Layer,2006). La resistencia es una consecuencia inevitable del uso generalizado de un antibiótico, ya que esos organismos que resisten a su acción actúan por las presiones selectivas y evolutivas. El SARM es más frecuente en salas quirúrgicas y centros de cuidados de larga duración en los que se emplean dispositivos permanentes (Coia y cols., 2006). Las directrices para la gestión del SARM incluyen evitar el uso inadecuado o innecesario de antibióticos para reducir las probabilidades de aparición y extensión de cepas resistentes (Coia y cols., 2006). Por consiguiente, el uso de antibióticos para prevenir la colonización de la herida no es aconsejable.
Los antibióticos se definieron, inicialmente, como "compuestos antibacterianos de origen natural producidos por microorganismos como los hongos" aunque, actualmente, se sintetizan por medios químicos. Una alternativa es el uso de agentes antimicrobianos completamente sintéticos, cuya forma de actuar difiere de los antibióticos y no parecen generar resistencia. Una serie de agentes como la plata (Thomas y McGubbin, 2003) y el yodo (Selvaggi y cols., 2003) se han añadido a apósitos y otros dispositivos, como los catéteres urinarios (Davenport y Keeley, 2005), como profilaxis frente a la infección de las vías urinarias. Tanto el yodo como la plata tienen un largo historial como agentes antibacterianos. Se dice, por ejemplo, que los colonos americanos del siglo XIX usaban los dólares de plata para mantener la frescura del agua de beber.
Tanto la plata como el yodo ejercen una actividad antimicrobiana desnaturalizando químicamente proteínas como las enzimas y las proteínas de la membrana celular, causando la muerte de la célula. Son, por tanto, biocidas o antisépticos más que antibióticos, cuya forma de actuar difiere en el hecho de que interfieren letalmente en el metabolismo bacteriano en vez de desnaturalizar las proteínas. La plata suele usarse para el tratamiento de quemaduras, pero se han hallado pocas pruebas de desarrollo de resistencia (Percival y cols., 2005). Una consecuencia no deseada de la actividad biocida es que no se limita a las bacterias, y la plata puede resultar tóxica para células que son fundamentales para el proceso de cicatrización, como los fibroblastos (McCauley y cols., 1989) y los queratinocitos (Ziegler y cols., 2006). La toxicidad de estos agentes debe sopesarse con sus propiedades antibacterianas cuando se formulen tratamientos para heridas.
Péptidos antimicrobianos
]]> Los péptidos antimicrobianos (PAM) de origen natural se descubrieron hace aproximadamente 25 años y se ha descubierto que los producen la mayoría de los organismos vivos. Se han identificado unos 600 PAM distintos. Actúan contra una amplia variedad de bacterias, virus y hongos, y se han sugerido como alternativas terapéuticas a los antibióticos (Hancock y Sahl, 2006). Los PAM son moléculas con carga positiva que se unen a la membrana celular bacteriana y producen la lisis de la célula, al destruir la integridad de su membrana. Este mecanismo de muerte celular es parecido al que se produce con antibióticos como las penicilinas y las cefalosporinas, que interfieren con la síntesis de la pared celular para provocar la fragilidad de la célula y su lisis. Pueden producirlas muchas células de la herida, como los queratinocitos y los neutrófilos inflamatorios, donde se cree que realizan una importante función en la protección contra infecciones (Sorensen y cols., 2003).Se han fabricado varios compuestos sintéticos con la actividad antimicrobiana de los PAM como alternativas a los antibióticos convencionales. Uno de ellos, el polihexametileno biguanida (PHMB), tiene una estructura parecida a la de los PAM, lo que le permite introducirse en la membrana celular bacteriana y matar las bacterias como lo harían los PAM. Se ha demostrado que el PHMB bloquea la infección provocada por Pseudomonas aeruginosa y previene in vitro que ésta degrade el líquido de la herida y las proteínas de la piel (Werthen y cols., 2004).
Resistencia y control de la infección
El PHMB puede considerarse un antiséptico más que un antibiótico. Los antisépticos llevan usándose mucho más tiempo que los antibióticos y, sin embargo, la resistencia a los antisépticos no supone un problema tan grande. Actúan sobre múltiples objetivos lo que hace menos probable que las bacterias generen mecanismos de resistencia (Gilbert, 2006). No obstante, las bacterias pueden protegerse bombeando algunos agentes antisépticos fuera de la célula mediante "bombas de eflujo". El PHMB actúa para matar las células, integrándose en la membrana celular y reorganizando la estructura de la membrana (Gilbert, 2006). Este cambio estructural impide que la célula bombee el PHMB fuera de la membrana, manteniendo las concentraciones del bactericida en la célula.
PHMB y gestión de las heridas
El PHMB se ha incorporado a una nueva gama de productos para la gestión de las heridas diseñados para integrarse en los protocolos estándar de cuidado de heridas en sustitución de los productos existentes. La gama AMD de apósitos para el control de infecciones (Tyco Healthcare, Basingstoke) está impregnada con un 0,2% de PHMB. La gama de productos incluye los apósitos no adherentes Telfa AMD, las gasas Kerlix AMD y las compresas Excilon AMD para drenajes y aplicaciones intravenosas.
Actividad antibacteriana de los apósitos AMD
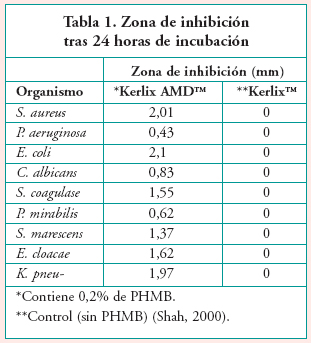
]]> El componente PHMB de los apósitos AMD puede matar una amplia variedad de bacterias y el hongo Candida albicans en un ensayo de zona de inhibición (Shah, 2000). En este estudio, se sobrepusieron discos de ensayo cortados del apósito sobre bacterias cultivadas en placas de Petri con agar. Los agentes antibacterianos del apósito pueden esparcirse al agar, observándose la muerte de bacterias en zonas definidas alrededor del apósito (Tabla 1).Cuanto mayor es la zona de inhibición, más eficaz es el PHMB en prevenir el crecimiento de un organismo en concreto. Los apósitos de control, sin PHMB, no indicaron muerte de las bacterias (zona de 0 mm), mientras que el apósito con 0,2% de PHMB resultó eficaz contra todos los organismos con los que se probó. Un segundo estudio (Lee y cols., 2004), en el que se empleó una metodología ligeramente distinta para evaluar la inhibición del crecimiento, confirmó estos resultados iniciales y demostró que el PHMB podía matar una amplia variedad de bacterias. Este estudio demostró, además, que los apósitos AMD mantuvieron una actividad antimicrobiana residual durante cuatro días al introducirse nuevas bacterias cada día.
El PHMB es eficaz en las pruebas in vitro estándar frente a los organismos resistentes a antibióticos que suelen hallarse en las heridas, como el SARM (Case, 2000a) y también frente a otros organismos como el Enterococcus faecalis resistente a la vancomicina (Case, 2000b). Se inocularon gasas Kerlix AMD con los organismos de prueba y se tomaron muestras a las 24 y a las 48 horas de incubación sin que se detectara crecimiento de ninguno de los organismos en el apósito con PHMB.
Aunque matar las bacterias del tejido de la herida situado bajo el apósito es importante para la cicatrización, es fundamental para el control de la infección impedir que las bac terias se transfieran de la herida al entorno clínico. Al absorberse el líquido de la herida, las bacterias migrarán al apósito, donde podrían evadir el sistema inmunológico del huésped, lo que les permitiría proliferar. La capacidad de los apósitos AMD con PHMB para prevenir la contaminación bacteriana ha quedado demostrada en un estudio con voluntarios humanos (Reitsma y Rodeheaver, 2000). Se sujetó con esparadrapo una gasa normal, inoculada con S. epidermidis resistente a la penicilina, a la piel del voluntario y se tapó la gasa con un apósito oclusivo transparente. Transcurridas 24 horas, se quitó la gasa y se evaluaron las bacterias que contaminaban la piel bajo el apósito y aquéllas que sobrevivían dentro del apósito. No pudieron cultivarse bacterias de la piel situada bajo el apósito con PHMB ni dentro del propio apósito. Por contra, la gasa de control permitió que las bacterias se transfirieran a la piel y sobrevivieran dentro de la gasa.
La repetición de este experimento en un modelo de heridas en animales demostró que el apósito de gasa AMD respondió igual de bien como barrera para prevenir la invasión de la herida por P. aeruginosa (Cazzaniga y cols., 2000). En comparación con el apósito de control, la gasa AMD redujo entre 10.000 y 100.000 veces el número de bacterias que consiguió acceder al lecho de la herida e inhibió, además, la proliferación bacteriana dentro del apósito durante un período de uso de 72 horas.
Eficacia clínica de los apósitos AMD
Como ya se mencionó anteriormente, la toxicidad que ciertos antisépticos tienen para las células dentro de la herida debe sopesarse con los beneficios de su actividad antimicrobiana. El tratamiento de heridas de la piel que no afectan a toda la dermis demuestra que la toxicidad no es un problema para los apósitos con 0,2% de PHMB. No se detectó ninguna diferencia en la velocidad de cicatrización entre las heridas protegidas con una gasa con 0,2% de PHMB y humedecida con suero fisiológico y las heridas tratadas con una gasa normal humedecida con suero fisiológico (Davis y cols., 2002). Ambos grupos de heridas mostraron velocidades de cicatrización aceleradas en comparación con las heridas expuestas al aire seco.
Los datos experimentales disponibles indican que los apósitos AMD realizan su función antibacteriana sin perjudicar la cicatrización. El uso a largo plazo del PHMB para otras aplicaciones (Gilbert, 2006), sin que se haya observado resistencia, parece indicar que es improbable que esto se produzca cuando su uso se amplíe a la gestión de heridas. Estas propiedades combinadas indican que los apósitos AMD serían idóneos para reducir el riesgo de infección de heridas mientras se reduce la necesidad del uso de antibióticos. El examen de la flora bacteriana de las heridas tratadas con estos apósitos indica que éstos pueden tener un fuerte impacto en las bacterias que causan la contaminación. ]]>
Las infecciones son frecuentes en las traqueotomías tras intubaciones prolongadas (Brook, 1987). Ese tipo de heridas tratado con compresas para drenaje Excilon AMD, que contienen PHMB, mostró una reducción notable en la frecuencia de aislamiento de los organismos más frecuentes en estas heridas (Motta y Triglia, 2005). En este estudio, se trataron las heridas de cinco sujetos con el apósito con PHMB, cambiándolo cinco veces al día, y un grupo de control con el mismo número de personas fue tratado con un apósito sin PHMB. Se hacía un frotis de las heridas todos los días para determinar la presencia o la ausencia de cuatro patógenos concretos. Los resultados (Tabla 2) indicaron un notable descenso en la frecuencia de aislamiento de SARM y de P. aeruginosa cuando la herida se había tratado con la compresa de drenaje con PHMB.
Un estudio posterior de 24 pacientes con heridas que precisaban taponamiento con cierres quirúrgicos tardíos, úlceras por presión y úlceras del pie diabético investigó el efecto de Kerlix AMD en las bacterias que se encontraban en la herida (Motta y cols., 2004). Los resultados demostraron que el PHMB produjo una reducción mayor del número total de bacterias y una reducción del número de especies presentes, en comparación con el apósito de control, que no llevaba ningún agente antibacteriano. El descenso en la carga biológica bacteriana fue acompañado de una notable mejora de la cicatrización en el grupo tratado con los apósitos con PHMB.
Numerosos estudios de casos prácticos han demostrado la utilidad del PHMB en el tratamiento de heridas infectadas. Siete días de tratamiento con Kerlix AMD y sin antibióticos de una herida quirúrgica infectada tras una derivación de la arteria coronaria convirtió una herida completamente amarilla con secreción purulenta en una formada completamente por tejido de granulación rojo en cinco días (Hutton, 2005). En una semana, la zona de la herida pasó de 5,5 cm2 a 1 cm2 y el paciente recibió el alta hospitalaria a los siete días siguientes. En el tratamiento de 16 pacientes con úlceras por presión durante una media de 14,7 días, el mismo producto logró un descenso del 23% en el tamaño de las heridas, mejorando el aspecto de las mismas en el 69% de las úlceras (McCullin, 2005).
Infecciones en las heridas quirúrgicas y rentabilidad del uso de los apósitos AMD
Los pacientes que desarrollan infecciones de la herida quirúrgica (IHQ) permanecen hospitalizados más tiempo que los que no desarrollan una infección, lo que aumenta el coste del tratamiento (Kirkland y cols., 1999). Tienen más probabilidades de pasar por la unidad de cuidados intensivos y el doble de probabilidades de fallecer. Por tanto, los programas de gestión de las heridas que reducen la incidencia de IHQ mejorarán los resultados de los pacientes y reducirán el coste del tratamiento.
Aunque las heridas quirúrgicas vasculares tienen un alto riesgo de infección, el uso de apósitos AMD en sustitución de apósitos no medicados para el tratamiento de estas heridas durante cinco años ayudó a reducir, de año en año, las IHQ en un estudio realizado en EE.UU. (Penn y cols., 2006). Su incidencia cayó desde el 4,6%, antes de la introducción de los apósitos con PHMB, hasta el 0,4% tras cinco años de uso rutinario (Fig. 2), calculándose un ahorro en este período de 876.176 dólares. Esto se logró, únicamente, mediante la sustitución de los apósitos, sin que los autores documentaran ningún otro cambio en los protocolos de tratamiento. En un período de seis meses en el Yuma Regional Medical Centre, en EE.UU,, los apósitos de gasa no antimicrobianos se sustituyeron por el apósito Kerlix AMD de forma rutinaria (Beneke y Doner, 2005). Con la excepción del servicio quirúrgico, todo el personal desconocía este cambio. Se hizo un seguimiento de las IHQ antes del cambio y durante los seis meses del estudio. En los 12 meses previos al estudio, 42 infecciones complicaron 9.114 casos quirúrgicos. Durante el estudio, las IHQ disminuyeron de 23 en los seis meses del período de control, a 11 durante el periodo de uso de las gasas AMD, lo que supone una reducción del 52%. Por consiguiente, simplemente con cambiar la gasa no antimicrobiana normal por una gasa con PHMB el centro sanitario redujo las IHQ nosocomiales, mejoró los resultados de los pacientes y generó importantes ahorros de costes. Partiendo de que el coste atribuible al tratamiento de una IHQ fuera de 15.646 dólares, los autores calcularon unos ahorros brutos de 187.752 dólares, al evitar doce IHQ. El ahorro neto, tras deducir el mayor coste de los apósitos con PHMB, fue de 171.537 dólares.
]]>Conclusión
Vivimos en un entorno en el que cada superficie aloja bacterias potencialmente patógenas. La piel proporciona una barrera eficaz frente a las bacterias, impidiendo que lleguen al tejido subcutáneo, que puede resultar un entorno idóneo para su crecimiento. La ruptura de la barrera dérmica no implica, necesariamente, la infección, ya que el sistema inmunológico del huésped puede limitar de manera eficaz la proliferación de las bacterias. No obstante, en situaciones en las que la carga bacteriana es demasiado grande o la respuesta inmunológica está en peligro por un traumatismo u otras comorbilidades, las bacterias pueden establecerse dentro del tejido de la herida y repercutir en el proceso de cicatrización.
Es, por tanto, casi inevitable que el tejido de la herida quede expuesto a la contaminación bacteriana y que algunos de los organismos sean resistentes a los antibióticos (Nixon y cols., 2006). Dados el coste económico y la reducción en la calidad de vida del paciente causados por la infección de las heridas, es aconsejable prevenir la contaminación bacteriana que pueda avanzar hasta convertirse en una colonización crítica o en una infección que retrasen la cicatrización y el alta hospitalaria. Para los organismos resistentes a los antibióticos, existen otros antibióticos a los que el organismo puede ser sensible, pero su uso generalizado provoca la aparición de bacterias con resistencia múltiple (Perwaiz y cols., 2007). Está claro, pues, que es aconsejable disminuir la colonización de la herida y el uso de antibióticos.
En un momento en el que la resistencia a los antibióticos es cada vez mayor, es necesaria una alternativa a la profilaxis con antibióticos para las heridas quirúrgicas. La incorporación de apósitos con PHMB en los protocolos estándar de tratamiento postoperatorio permite una profilaxis antibacteriana sin el riesgo de aumentar el problema de la resistencia. El PHMB es una sustancia sintética análoga a los péptidos antibacterianos de origen natural. Lleva usándose 60 años sin que se haya detectado el desarrollo de resistencia bacteriana. El análisis de heridas tratadas con apósitos AMD que contienen PHMB demuestra que éste reduce la carga bacteriana y previene el desarrollo hacia la colonización crítica y la infección de la herida. La gama de apósitos y compresas para drenaje y uso intravenoso con PHMB puede incorporarse en la práctica clínica sin modificar los protocolos estándar de cuidado de heridas.
En un ensayo realizado durante cinco años, se observó una reducción del 91% en las infecciones de las heridas quirúrgicas vasculares (Penn, 2006). Un detallado estudio de rentabilidad realizado durante un período de seis meses concluyó, además, que la reducción de las IHQ suponía importantes ahorros en los costes (Beneke y Donor, 2005). El coste relativamente bajo de los apósitos AMD con PHMB los convierte en una opción rentable para la prevención profiláctica de las IHQ. El ahorro de costes generado al prevenirse tan sólo una o dos infecciones de heridas es suficiente para pagar el coste adicional del uso de apósitos AMD en todos los pacientes tras una operación. En opinión de un investigador (Motta y cols., 2004), "el uso de una gasa impregnada con PHMB en sustitución de una gasa normal es una solución sencilla que no requiere un cambio en los protocolos clínicos existentes".


Bibliografía
]]>1. Beneke MJ, Doner J. Observation of nosocomial surgical-site infection rates with utilisation of antimicrobial gauze dressing in an acute care setting (2005). Presented at the 18th Annual Symposium on Advanced Wound Care, San Diego. www.kendallamd.com/pdf/H-5764ObservSSI_WP.pdf Last accessed 13th April 2007. [ Links ]
2. Bowler P, Duerden B, Armstrong D.Wound microbiology and associated approaches to wound management. Clin Microbiol Rev 2001;14:244-69. [ Links ]
3. Brook I. Microbiological studies of tracheostomy site wounds. Eur J Respir Dis 1987; 71: 380-3. [ Links ]
4. Bruce J, Russell EM, Mollison J, Krukowski ZH. The measurement and monitoring of surgical adverse events. Health Technol Assess 2001; 5 (22): 1-194. [ Links ]
5. Case JM. Microbial challenge test for porous materials using vancomycin resistant Enterococcus faecalis (2000a). Report prepared for Tyco Healthcare. www.kendallamd.com/pdf/h-5238.pdf. Last accessed 11th April 2007. [ Links ]
6. Case JM. Microbial challenge test for porous materials using vancomycin resistant Enterococcus faecalis (2000b). Report prepared for Tyco Healthcare. www.kendallamd.com/pdf/h-5237.pdf. Last accessed 11th April 2007. [ Links ]
7. Cazzaniga A, Serralta V, Davis S, Orr R, Eaglestein W, Mertz P. The effect of an antimicrobial gauze dressing impregnated with 0.2% polyhexamethylene biguanide (PHMB) as a barrier to prevent Pseudmonas aeruginosa wound invasion. Wounds 2000; 14: 169-76. [ Links ]
8. Coia JE, Duckworth GJ, Edwards DI et al. Guidelines for the control and prevention of methicillin-resistant Staphylococcus aureus (MRSA) in healthcare facilities. J Hosp Infect 2006; 63 (Suppl 1): S1-44. [ Links ]
9. Cooper RA. Understanding wound infection. En: European Wound Management Association (EWMA). Position Document: Identifying Criteria for Wound Infection. MEP, London 2005; 2-5. [ Links ]
10. Cutting KF, Harding KG. Criteria for identifying wound infection. J Wound Care 1994; 3: 198-201. [ Links ]
11. Davenport K, Keeley FX. Evidence for the use of silver-alloy-coated urethral catheters. J Hosp Infect 2005; 60 (4): 298-303. [ Links ]
12. Davis S, Mertz PM, Cazzaniga A, Serralta V, Orr R, Eaglstein W. The use of new antimicrobial gauze dressings: effects on the rate of epithelialization of partial-thickness wounds. Wounds 2002; 14: 252-6. [ Links ]
13. Gilbert P. Avoiding the resistance pitfall in infection control. Ostomy Wound Manage 2006; 52 (Suppl 10A): 1S-3. [ Links ]
14. Guyot A, Layer G. MRSA-"bug-bear" of a surgical practice: reducing the incidence of MRSA surgical site infections. Ann R Coll Surg Engl 2006;88 (2): 222-3. [ Links ]
15. Hancock RE, Sahl HG. Antimicrobial and host-defense peptides as new anti-infective therapeutic strategies. Nat Biotechnol 2006; 24 (12): 1551-7. [ Links ]
16. Hutton CL. The use of antimicrobial gauze packing in an infected coronary artery bypass graft surgical incision (2005). Presented at 18th Annual Symposium on Advanced Wound Care, San Diego. www.kendallamd.com/pdf/H-5762CoronaryBypassWP_000.pdf. Last accessed 13th April 2007. [ Links ]
17. Kingsley A. A proactive approach to wound infection. Nurs Stand 2001;15 (30): 50-4, 56, 58. [ Links ]
18. Kirkland KB, Briggs JP, Trivette SL, Wilkinson WE, Sexton DJ. The impact of surgicalsite infections in the 1990s: attributable mortality, excess length of hospitalization, and extra costs. Infect Control Hosp Epidemiol 1999; 20 (11): 725-30. [ Links ]
19. Larkin DF, Kilvington S, Dart JK. Treatment of Acanthamoeba keratitis with polyhexamethylene biguanide. Ophthalmol 1992; 99 (2):185-91. [ Links ]
20. Lee WR, Tobías KM, Bemis DA, Rohrbach BW: In vitro eficacy of a polyhexamethylene biguanide-impregnated gauze dressing against bacteria found in veterinary patients. Vet Surg 2004; 33 (4): 404-11. [ Links ]
21. Marks J, Hughes LE, Harding KG, Campbell H, Ribeiro CD. Prediction of healing time as an aid to the management of open granulating wounds. World J Surg 1983; 7 (5): 641-5. [ Links ]
22. McCauley RL, Linares HA, Pelligrini V, Herndon DN, Robson MC, Heggers JP. In vitro toxicity of topical antimicrobial agents to human bfiroblasts. J Surg Res 1989; 46 (3): 267-74. [ Links ]
23. McCullin C. The use of an antimicrobial dressing to help improve outcomes for patients with pressure ulcers in a skilled nursing facility (2005). Presented at Clinical Symposium for Advances in Skin and Wound care, Las Vegas. www.kendallamd.com/pdf/H-5780McCullin_WP.pdf. Last accessed 11th April 2007. [ Links ]
24. Motta GJ, Milne CT, Corbett LG. Impact of antimicrobial gauze on bacterial colonies in wounds that require packing. Ostomy Wound Manage 2004; 50: 48-62. [ Links ]
25. Motta GJ, Trigilia D. The effect of an antimicrobial drain sponge dressing on specific bacterial isolates at tracheostomy sites. Ostomy Wound Manage 2005; 51: 60-6. [ Links ]
26. Nixon M, Jackson B, Varghese P, Jenkins D, Taylor G. Methicillin-resistant Staphylococcus aureus on orthopaedic wards: incidence, spread, mortality, cost and control. J Bone Joint Surg Br 2006; 88 (6): 812-7. [ Links ]
27. Penn RG, Vyhlidal, Roberts S, Millers S. The reduction of vascular surgical site infections with the use of anti-microbial gauze dressing (2006). Report prepared for Tyco Healthcare. Presented at The Annual Conference of the Association for Professionals in Infection Control and Epidemiology, Tampa, USA. www.kendallamd.com/pdf/H-5883AMDVascSSIWP.pdf. Last accessed 11th April 2007. [ Links ]
28. Percival SL, Bowler PG, Russell D. Bacterial resistance to silver in wound care. J Hosp Infect 2005; 60 (1): 1-7. [ Links ]
29. Perwaiz S, Barakzi Q, Farooqi BJ, Khursheed N, Sabir N. Antimicrobial susceptibility pattern of clinical isolates of methicillin resistant Staphylococcus aureus. J Pak Med Assoc 2007; 57 (1): 2-4. [ Links ]
30. Reitsma AM, Rodeheaver GT. Effectiveness of a new antimicrobial gauze dressing as a bacterial barrier (2000). Report prepared for Tyco Healthcare. ww.kendallamd.com/pdf/civenessofAMDdressingasabacterialbarrierRodeheaver.pdf. Last accessed 11th April 2007. [ Links ]
31. Robson M. Wound Infection-A failure of wound healing caused by an imbalance of bacteria. Surg Clin North Am 1997; 77: 637-50. [ Links ]
32. Schultz GS, Sibbald RG, Falanga V et al. Wound bed preparation: a systematic approach to wound management. Wound Repair Regen 2003; 11 (Suppl 1): S1-28. [ Links ]
33. Selvaggi G, Monstrey S, Van Landuyt K, Hamdi M, Blondeel P. The role of iodine in antisepsis and wound management: a reappraisal. Acta Chir Belg 2003; 103 (3): 241-7. [ Links ]
34. Shah CB. Testing of antimicrobial efficacy of wound dressing by zone of inhibition (2000). Report prepared for Tyco Healthcare. www.kendallamd.com/pdf/Zoinfi al_000.pdf. [ Links ]
35. Sorensen OE, Cowland JB, Theilgaard-Monch K, Liu L, Ganz T, Borregaard N. Wound healing and expression of antimicrobial peptides/polypeptides in human keratinocytes, a consequence of common growth factors. J Immunol 2003; 170 (11): 5583-9. [ Links ]
36. Thomas S, McGubbin P. An in vitro analysis of the antimicrobial properties of 10 silver containing dressings. J Wound Care 2003; 12:305-8. [ Links ]
37. Werthen M, Davoudi M, Sonesson A Nitsche DP, Morgelin M, Blom K, Schmidtchen A. Pseudomonas aeruginosa-induced infection and degradation of human wound ufl id and skin proteins ex vivo are eradicated by a synthetic cationic polymer. J Antimicrob Chemother 2004; 54(4): 772-9. [ Links ]
38. Ziegler K, Gorl R, Efnfi g J et al. Reduced cellular toxicity of a new silvercontaining antimicrobial dressing and clinical performance in non-healing wounds. Skin Pharmacol Physiol 2006;19(3):140-6.15. [ Links ]
]]>