| Manifestaciones dérmicas en hemodiálisis. Cuidados de enfermería ¿nuevo enfoque?
|
| Alicia González Horna* Dolores Piña Simón* Mª Gálvez Serrano* Mª Carmen Gago Gómez* José Ramón Sánchez Mangas* Susana Martínez Gómez* Belén Marco García* Paloma Hernando Lucio** | *Diplomado en Enfermería **Médico ]]> Centro Los Llanos. Fundación Renal Iñigo Álvarez de Toledo. Madrid. |
|
|
| ]]>
Correspondencia: Alicia González Horna C/ Río Segura nº 5 28935 Móstoles Madrid |
INTRODUCCIÓN
Los datos recogidos de la literatura indican que el 50% de los enfermos urémicos presentan algún tipo de alteración en la piel, así, un 20% tienen anomalías de pigmentación, entre un 65 y un 75% xerodermia o sequedad, prurito hasta un 86%, enfermedad perforante de un 5-10% y dermatosis ampollosa el 4-7%; Gilchrest observa que el prurito y la xerosis afectan al 48% de los pacientes en hemodiálisis y que en un 75% la microangiopatía era severa. Estos cambios vasculares regresan tras dos meses de trasplante. Los trastornos cutáneos más frecuentes son:
• Hiperpigmentación difusa que es frecuente en pacientes que llevan mucho tiempo en diálisis que se debe a la acumulación de la hormona estimulante de melanocitos y a la hemosiderosis secundaria a transfusiones múltiples.
• Xerosis, sequedad cutánea con descamación que es causa de prurito y suele acompañarse de hiperqueratosis o queratosis folicular.
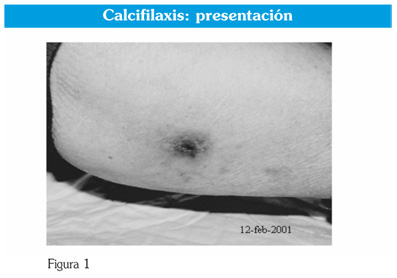
]]> • Calcificaciones cutáneas y subcutáneas, pápulas blanquecinas muy pruriginosas por depósito de sales de calcio que aparecen en casos de hiperfosforemia o hiperparatiroidismo secundario grave.• Lesiones de calcifilaxis con úlceras isquémicas, la calcificación de arteriolas produce zonas dolorosas de livedo reticularis que llegan a ulcerarse sobre todo en extremidades y dedos, pero en otras ocasiones se presentan como nódulos dolorosos con paniculitis y necrosis de la piel supra adyacente sobre todo en abdomen, muslos y nalgas. Esta forma de presentación es más frecuente en mujeres obesas con hiperparatiroidismo severo y a veces coincidiendo con tratamiento con dicumarínicos (fig. 1, 2 y 3).
• Lesiones de porfiria cutánea son lesiones vasculares que aparecen en zonas expuestas al sol y que se resuelven espontáneamente en varios días dejando una lesión cicatricial atrófica.
Por último, el prurito cuya etiología es multifactorial y que actualmente es menos frecuente y menos grave por la mejora de las técnicas de diálisis, el mayor control de la anemia y del producto calcio-fósforo. Es una enfermedad no dermatológica que la padecen en mayor o menor grado el 60-90% de pacientes en diálisis, la piel puede aparecer normal o con lesiones de rascado, el tratamiento va dirigido a corregir la causa que lo produce aunque lo único que seguro que lo mejora, es el transplante.
El progresivo envejecimiento de la población en hemodiálisis y la frecuencia de patologías asociadas, sobre todo cardiovasculares y metabólicas, hacen necesario cambiar el concepto histórico de alteraciones en la piel del paciente en hemodiálisis secundarias a la uremia per se, por manifestaciones cutáneas microvasculares, cuya prevalencia se prevé que vaya en aumento y donde la actuación preventiva será uno de los objetivos para el personal de enfermería en las unidades de hemodiálisis.
OBJETIVO
Registrar la prevalencia de lesiones cutáneas en los 3 últimos años en nuestra Unidad y determinar la etiología más frecuente, así como recoger los cuidados realizados por el personal de enfermería.
]]> DISEÑO DEL ESTUDIORealizamos un estudio retrospectivo en el que recopilamos a los pacientes en hemodiálisis de nuestro centro que a lo largo de los 3 últimos años presentaron lesiones cutáneas registrando:
• Prevalencia
• Patologías asociadas
• Diagnóstico etiológico
• Pautas de actuación médico-quirúrgicas y los cuidados realizados por enfermería.
RESULTADOS
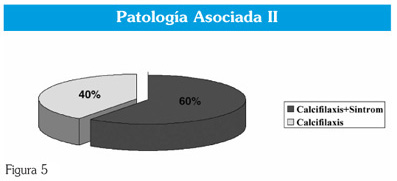
La prevalencia de pacientes con lesiones cutáneas fue de un 15% la edad media fue de 65,3 años. El 27% tenían diabetes mellitus, el 27% vasculopatías periféricas y el 29% hiperparatiroidismo secundario severo, de estos 40% desarrollaron lesiones de calcifilaxia con ulceras isquémicas, además, un 60% además recibían tratamiento anticoagulante con acenocumarol. Por último un 5% presentaban polineuropatía mixta (fig. 4 y 5). Los pacientes nos comunican la presencia de lesiones cutáneas o dérmicas con un periodo de demora que supera los 10 días desde su aparición. A la exploración nos encontramos desde una pequeña pápula o vesícula hasta úlceras con tejido blando totalmente necrosado.
]]>
La pauta a seguir por enfermería a partir del reconocimiento de dichas úlceras ha sido notificarlo al personal facultativo para solicitar interconsulta a los servicios de dermatología y cirugía vascular. El diagnóstico se basó en los signos clínicos y las pruebas complementarias radiológicas o histológicas establecidas, como eco-doppler y biopsia cutánea.
En el momento del diagnóstico el 47% de los pacientes presentaban isquemia grado IV/VI según imagen de eco-doppler. El 35% requirió biopsia para llegar a un diagnóstico definitivo (fig. 6), mostrando calcifilaxis un 33%, vasculitis un 16% y dermatosis inespecífica un 50% (fig. 7).
Los cuidados que establecimos fueron:
• Una vez aparecida la úlcera es necesario medirla e iniciar medidas higiénicas, posturales y curas locales.
• Limpiamos la herida con suero fisiológico, uso de antisépticos tópicos, previo desbridamiento del tejido necrótico y colocación de apósitos hidrocoloides, dependiendo de su evolución.
• Valorar signos de infección. Ante claras evidencias de infección local, y, a veces, como cobertura profiláctica, usamos pomadas antibióticas. En caso de presentar infección severa (celulitis, paniculitis) se procede a la administración de los antibióticos por vía oral o intravenosa prescritos por el personal facultativo.
• Se administra analgesia, si precisa el paciente, y se valora realizar la cura intra o post hemodiálisis según tolerancia, estableciendo la periodicidad de las mismas. ]]>
• Tras el diagnóstico etiológico se realizaron las curas específicas para cada lesión.
DISCUSIÓN
En 1988, Jhaveri ya observaba que aumentaba la prevalencia de pacientes en hemodiálisis que desarrollaban calcifilaxis. En nuestro estudio, el 40% desarrollaron lesiones de calcifilaxis con úlceras isquémicas, y de ellos, el 60% recibían tratamiento anticoagulante. La alta mortalidad registrada, que en algunas series es del 75%, muestra que las complicaciones vasculares se extienden más allá del área inicial de presentación. En nuestra serie, el 27% presentan lesiones vasculares y otro 27% tenia diabetes mellitus con calcificaciones de pequeños vasos confirmadas histológicamente. En la serie registrada por Mureebe en 2001, el 50% de los pacientes eran susceptibles de revascularización, un 25% sufrieron amputación y un 25% falleció antes de la revascularización.
Según nuestra experiencia, el paciente comenta la sintomatología con un tiempo de demora importante, puesto que el 47% ya presentaban isquemia grado IV, y lesiones de calcifilaxis un 33%, en el momento del diagnóstico, no pudiendo beneficiarse de revascularización. Debemos de actuar más enérgicamente ante los desordenes metabólicos asociados (diabetes, hiperparatiroidismo, obesidad, etc.) e intensificar las exploraciones de la piel periódicamente.
En este sentido creemos que es fundamental el papel de enfermería como el personal sanitario que hace el primer diagnóstico visual. Considerando que la prevalencia de alteraciones dermatológicas seguirá aumentando en los próximos años, deberíamos plantearnos disponer de un protocolo de cuidados dérmicos en las unidades de hemodiálisis.
CONCLUSIONES
• La diabetes mellitus y la patología vascular son las etiologías más frecuentes de las manifestaciones cutáneas de pacientes en hemodiálisis; observando un incremento de la incidencia de lesiones de calcifilaxis con úlceras isquémicas.
• De los datos obtenidos creemos fundamental elaborar en un futuro un protocolo de cuidados de la piel para pacientes en hemodiálisis.
• Es importante que el personal de enfermería tenga en cuenta el cuidado de lesiones dérmicas como uno de los planes de actuación preventiva. ]]>
BIBLIOGRAFÍA
1. Gafter U, Mamet R, Korzets A, Malachi T, Schoenfeld N. Bullous dermatosis of end-stade renal disease: a possible association abnormal porphyrin metabolism and aluminium. Nephrol Dial Transplant 1996; 11(9):1787-91. [ Links ]
2. Gilchrest BA, Rowe JW, Mihm MC Jr. Clinical and histological skin changes in chronic renal failure evidence for a dialysis-resistant, transplant-responsive microangiopathy. Lancet 1980; 13;2(8207):1271-5. [ Links ]
3. Hafner J. Skin changes in kidney diseases and in chronic kidney insufficiency. Ther Umsch1995; 52(4):230-5. [ Links ]
4. Headley CM, Wall B. ESRD-associated cutaneous manifestations in hemodialysis population. Nephrol Nurs J 2002; 29(6):525-441. [ Links ]
5. Javaloyas Morlius M. Infección del pie diabético. Jano 2004; 46(1513). [ Links ]
6. Jhaveri FM, Woosley JT, Fried FA. Penile calciphylaxis: rare necrotic lesions in chronic renal failure patients. J Urol 1998; 160: 764-7. [ Links ]
7. Kim YJ, Chung BS, Choi KC. Calciphylaxis in a patients with end-stage renal disease. J Dermatol 2001; 28(5):272-5. [ Links ]
8. Lorenzo Sellares V. Manual de Nefrología Clínica, Diálisis y Trasplante Renal. Madrid: Harcourt Brace; 1998. [ Links ]
9. Mureebe L, Moy M, Balfour E, Blume P, Gahtan, V. Calciphylaxis: a poor prognostic indicator for limb salvage. J Vasc Surg 2001; 33(6):1275-9. [ Links ]
10. Parker RW, Mouton CP, Young DW, Espino DV. Early recognition and treatment of calciphylaxis. South Med J 2003; 96(1):53-5. [ Links ]
11. Stahle-Backdahl M, Hagermark O, Lins LE. Pruritus in patients on maintenance hemodialysis. Acta Med Scand 1998; 224(1): 55-60. [ Links ]
12. Subach RA, Marx MA. Evaluation of uremic pruritus at an outpatient hemodialysis unit. Ren Fail 2002; 24(5):609-14. [ Links ] ]]>