Importancia del cribado rutinario del ronquido como síntoma del síndrome de apnea obstructiva del sueño en las revisiones periódicas de salud
Importance of routine screening of snoring as a symptom of child Obstructive Sleep Apnoea Syndrome in the periodic health visits
C. Madrigal Díeza y M. R. Mazas Rabab
aPediatra. CS Cazoña. Santander. España
bPediatra. CS Alto Asón. Ramales de la Victoria, Cantabria. España
Dirección para correspondencia
]]>
RESUMEN
El síndrome de apnea obstructiva del sueño (SAOS) es un trastorno frecuente en la infancia y puede constituir un problema grave para la salud del niño que la padece. El pediatra de Atención Primaria debe tener en cuenta su existencia para conseguir diagnosticarlo precozmente durante los controles periódicos de salud. La prueba diagnóstica de elección es la polisomnografía y el tratamiento suele ser quirúrgico.
Comentamos el caso de un niño de tres años que presentaba un cuadro clínico sugestivo de SAOS. La polisomnografía confirmó la existencia de un SAOS obstructivo y el tratamiento, consistente en adenoidectomía y radiofrecuencia inducida amigdalar, fue seguido de una rápida mejoría, con remisión de los síntomas de forma inmediata.
Palabras clave: Niños. Ronquido. Atención Primaria.
ABSTRACT
The obstructive sleep apnoea syndrome (OSAS) is a common disorder in the childhood and it may become a severe problem on the child’s health. Polysomnography is used as the diagnostic test of choice for this syndrome and surgery is usually its main treatment.
We present the case of a 3-year-old boy, who shows a restless sleep accompanied by continuous snoring and frequent nocturnal awakenings. The patient was referred to the Sleep Unit, where a polysomnography was performed and therefore the diagnosis of OSAS was corroborated. Surgical intervention consisting of adenoidectomy and tosillar radio frequency was carried out. The patient improved showing an immediate remission of symptoms.
Key words: Child. Snoring. Primary Care.
Introducción
El síndrome de apnea obstructiva de sueño (SAOS) es una afección frecuente en la infancia y puede constituir un problema grave para la salud del niño que lo padece. Es una entidad bien definida cuya etiología, clínica y tratamiento difieren de los de la enfermedad cuando se presenta en la edad adulta.
Caso clínico
Niño de tres años cuyos padres consultaron en la revisión del centro de salud porque presentaba a diario un sueño muy inquieto con ronquido continuo, respiración bucal, sudoración profusa y frecuentes despertares nocturnos. Sus ronquidos eran muy ruidosos, no se modificaban al cambiar de postura y se acentuaban con los cuadros catarrales. Los padres dudaban de que pudiera tener apneas y negaban la presencia de cianosis. Durante el día el niño se mostraba cansado, se quejaba de cefalea matutina de forma habitual y tenía poco apetito. Durante el periodo escolar había padecido infecciones respiratorias de forma repetida. En el colegio, la maestra les había comentado que no prestaba atención y jugaba con poco entusiasmo y energía.
La forma de dormir del niño afectaba a la calidad de vida de los padres, que no lograban conseguir un sueño reparador debido a las continuas interrupciones y se mostraban preocupados y rendidos.
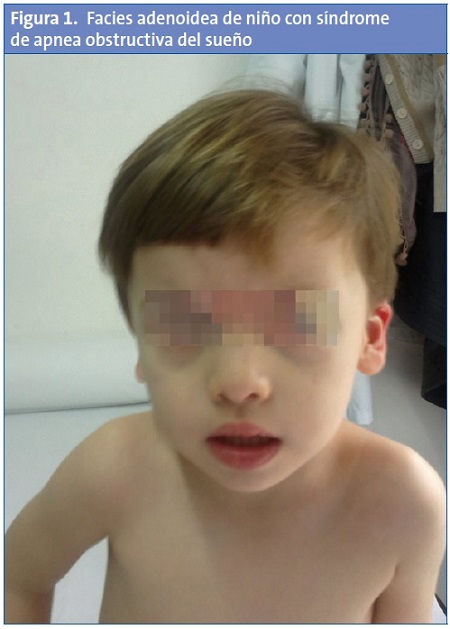
En la exploración física se detectó un estancamiento importante y progresivo de la curva ponderoestatural desde los 18 meses. Presentaba facies adenoidea (Fig. 1) con hipertofia amigdalar grado IV/IV y respiración oral. La tensión arterial era normal.
]]> Se practicó un estudio polisomnográfico nocturno en la Unidad del Sueño que confirmó el diagnóstico de sospecha de SAOS infantil con predominio obstructivo. Los datos registrados pusieron de manifiesto la existencia de un sueño anómalo, fragmentado y con dificultad para su mantenimiento por eventos respiratorios obstructivos en número patológico.
Se realizó tratamiento quirúrgico consistente en adenoidectomía y radiofrecuencia inducida amigdalar. El niño mejoró, presentando remisión de los síntomas nocturnos y diurnos de forma inmediata. En los siguientes seis meses recuperó un crecimiento y ganancia ponderal adecuados y se vio libre de los procesos respiratorios de repetición que venía padeciendo con anterioridad. La familia manifestó estar muy contenta con la evolución del niño y, lo que también es importante, todos habían vuelto a dormir bien.
Discusión
El SAOS en la infancia es un trastorno caracterizado por una obstrucción total o parcial de la vía aérea superior, durante el sueño, de forma prolongada y que altera la ventilación normal y los patrones normales del sueño. Se trata de una enfermedad con alta prevalencia en la población infantil, llegando a afectar a un 4% de los niños que tienen entre dos y seis años1, ya que es el grupo de edad que tiene una mayor hipertrofia del tejido adenoideo y amigdalar. A diferencia del SAOS en adultos, que afecta más a varones, no existe ningún predominio según el sexo.
El síntoma principal del SAOS infantil es el ronquido. Se calcula que entre el 7 y el 16% de los niños entre 6 meses y 13 años ronca regularmente1 y que la mayor parte de los casos no se acompaña de la clínica nocturna y diurna que sí ocurre en el SAOS en adultos. Se trata de un ronquido primario, que no presenta alteraciones del intercambio gaseoso ni alteraciones polisomnográficas. Además, los niños con ronquido primario no suelen acabar desarrollando SAOS.
Es importante que el pediatra pregunte sobre la presencia de ronquido en el niño en las revisiones del programa de salud infantil, ya que el SAOS es raro en niños que no roncan. Si los padres refieren ronquido se debe realizar una anamnesis más detallada para diferenciar posibles trastornos del sueño de procesos banales que no necesitan seguimiento y tienden a desaparecer con el tiempo sin necesidad de ninguna intervención.
El diagnóstico del SAOS infantil se basa en la clínica y merece la pena que el médico se detenga a recoger de forma minuciosa los síntomas y signos que los padres observan cuando el niño duerme. Los síntomas nocturnos que suele presentar el niño que sufre SAOS son el ronquido continuo, el sueño intranquilo y con frecuentes movimientos, la hipersudoración y las pausas respiratorias prolongadas con múltiples despertares. Es frecuente que estos niños sufran también terrores nocturnos y enuresis. Igual que sucede en muchos otros casos, los padres de nuestro pequeño paciente observaban a su hijo cuando dormía por miedo a que dejara de respirar, lo que provocaba que ellos mismos tuvieran unos hábitos de sueño alterados.
La hipertrofia adenoamigdalar provoca facies adenoidea, obstrucción nasal, respiración bucal con posición en hiperextensión del cuello durante el sueño, así como voz nasal con respiración bucal cuando están despiertos. Es frecuente que a estos niños les cueste despertarse por la mañana y que cuando lo hacen se muestren ya cansados y refieran dolor de cabeza.
A diferencia de los adultos, la somnolencia diurna no es un síntoma habitual en los niños que sufren SAOS. En contraste, se ha asociado a alteraciones de la conducta y problemas de atención y de aprendizaje con alteración del rendimiento escolar y pueden ser diagnosticados de trastorno por déficit de atención/hiperactividad. El niño se encuentra irritable y de mal humor por el día, prestando poco interés en realizar actividades cotidianas, incluido el juego, lo que interfiere en sus relaciones sociales y en la vida familiar.
]]> Los casos más graves de SAOS, pueden acompañarse de un retraso importante del crecimiento del niño. Uno de los signos más alarmantes en el caso del paciente que presentamos es la afectación de la curva de peso y talla; la talla descendió del percentil 50 a los 18 meses de edad al percentil 3 con 3 años, y el peso, del percentil 75 al percentil 3. Parece que el aumento del gasto energético por el aumento del trabajo respiratorio, la disminución en la secreción de la hormona de crecimiento y la pérdida del apetito serían los responsables del retraso de crecimiento y la escasa ganancia ponderal de estos niños.A pesar de su alta prevalencia en la edad infantil y sus posibles complicaciones, no existe un consenso sobre los métodos más adecuados para el diagnóstico del SAOS en la infancia. Por este motivo, la Asociación Americana de Pediatría (AAP) desarrolló una guía clínica para proporcionar a los pediatras que trabajan en el ámbito de la Atención Primaria (AP) un punto de vista que les ayude a tomar decisiones diagnósticas2. Esta guía solo va dirigida y sería útil en el caso de SAOS no complicados en niños, y uno de sus objetivos es aumentar el reconocimiento del SAOS por los pediatras de cabecera y disminuir el retraso en su diagnóstico para prevenir complicaciones serias. A pesar de su publicación, se ha realizado un estudio advirtiendo de la baja adherencia de los pediatras a las recomendaciones de esta guía y explicando la baja prevalencia del SAOS infantil por un cribado insuficiente de los trastornos respiratorios durante el sueño en AP3. Sería necesaria su inclusión en la historia clínica electrónica en las revisiones periódicas, así como un esfuerzo en educar y concienciar a los pediatras sobre la importancia que supone el despistaje rutinario de esta enfermedad.
El diagnóstico de sospecha de los trastornos respiratorios durante el sueño debería iniciarse desde los primeros controles periódicos de salud, como recomienda la guía de la AAP, siendo las herramientas básicas para este cometido la realización de una historia clínica y una exploración física del niño.
El pediatra debe interrogar sobre el ronquido en todos los niños y, si está presente, debe buscar otros síntomas orientativos de SAOS (Tabla 1)4. En la exploración física se deben buscar alteraciones craneofaciales (facies adenoidea, paladar ojival, micrognatia o retrognatia) y maloclusión dental, y también se debe valorar la existencia y el grado de hipertrofia amigdalar. Es importante comprobar la tensión arterial para descartar una hipertensión asociada, y registrar su peso y talla, para poder valorar su curva de crecimiento.
Si el pediatra sospecha un caso de SAOS simple, sin complicaciones asociadas, se debe derivar a una Unidad de Sueño o centro de referencia para realizar una polisomnografía nocturna5. En caso de que el niño presente anomalías craneofaciales o complicaciones cardiopulmonares, deberá ser valorado específicamente.
La polisomnografía constituye la prueba de elección para el diagnóstico de SAOS en niños y es el único método que puede cuantificar las anomalías ventilatorias y las alteraciones del sueño asociadas con el SAOS, determinando su gravedad. Además, permite diferenciar el SAOS del ronquido primario y es útil para monitorizar la eficacia del tratamiento quirúrgico mediante adenoamigdalectomía en el SAOS infantil. Su principal inconveniente es su coste y que no está disponible en todos los centros. En los casos en que la realización de la polisomnografía no sea posible, la valoración de un vídeo doméstico durante el sueño es una prueba de valor diagnóstico práctica y fácil de realizar, a pesar de que todavía son necesarios estudios adicionales que determinen su sensibilidad y especificidad.
El tratamiento de elección en los niños con SAOS suele ser quirúrgico (adenoamigdalectomía), ya que en la mayoría de los casos la hipertrofia del tejido linfoide es la causa de la obstrucción. La presión positiva continua en la vía aérea (CPAP) nasal queda como segunda opción terapéutica en aquel pequeño número de casos que no son candidatos a cirugía (generalmente niños con SAOS asociados a complicaciones o malformaciones craneofaciales) o que no hayan respondido bien a la adenoamigdalectomía. Existe acuerdo en no tratar quirúrgicamente a niños con ronquido primario.
El pediatra juega un papel fundamental en el seguimiento clínico postquirúrgico que se debe realizar en todos aquellos niños con SAOS infantil para detectar la persistencia de síntomas o signos que indiquen la necesidad de aplicar tratamientos adicionales.
Conclusión
]]> El SAOS es una enfermedad frecuente en la infancia que se encuentra infradiagnosticada e infratratada a pesar de afectar de forma significativa a la calidad de vida del niño que lo padece y de su familia y cuidadores. El pediatra de AP debe mostrar una actitud de alerta y estar capacitado para detectar a los pacientes con riesgo de padecer SAOS, ya que su detección y tratamiento precoz disminuye de forma significativa su morbimortalidad, así como el gasto sanitario que genera. Las revisiones pediátricas que realiza el médico dentro del programa de seguimiento del niño sano son una oportunidad excelente para evaluar las características del sueño y la existencia de ronquido en niños y adolescentes. Si se sospecha que un niño sufre un SAOS simple se debe derivar a un centro de sueño especializado para realizar una polisomnografía nocturna.
Conflicto de intereses
Los autores declaran no presentar conflictos de intereses en relación con la preparación y publicación de este artículo.
Abreviaturas: AAP: Asociación Americana de Pediatría • AP: Atención Primaria • SAOS: síndrome de apnea obstructiva del sueño.
Bibliografía
1. Alonso-Álvarez ML, Canet T, Cubell-Alarcoc M, Estivill E, Fernández-Julián E, Gozal D, et al. Documento de consenso del síndrome de apneas-hipoapneas durante el sueño en niños. Arch Bronconeumol, 2011;47 Supl. 5:0, 2-18. [ Links ]
]]>2. American Academy of Pediatrics Clinical practice guideline: Diagnosis and management of childhood obstructive sleep apnea syndrome. Pediatrics. 2002;109:704-12. [ Links ]
3. Erichsen D, Godoy C, Gränse F, Axelsson J, Rubin D, Gozal D. Screening for Sleep Disorders in Pediatric Primary Care: Are We There Yet? Clin Pediatr. 2012;51:1125-9. [ Links ]
4. Villa Asensi JR, Martínez Carrasco C, Pérez Pérez G, Cortell Aznar I, Gómez-Pastrana D, Álvarez Gil D, et al. Síndrome de apneas-hipopneas del sueño. Protocolos Diagnóstico Terapéuticos de la AEP: Neumología; 2009. p. 111-32 (en línea). Disponible en http://www.aeped.es/sites/default/files/documentos/7_4.pdf. [ Links ]
5. Marcus CL, Brooks LJ, Draper KA, Gozal D, Halbower AC, Jones J. Diagnosis and Management of Childhood Obstructive Sleep Apnea Syndrome. Pediatrics. 2012;130:576-84. [ Links ]
]]>