Eugenio Velasco Ortega (1), Loreto Monsalve Guil (2), Carmen Velasco Ponferrada (2), Ramon Medel Soteras (3),
Juan Jose Segura Egea (3)
(1) Profesor Titular de Odontología Integrada de Adultos y Gerodontología
(2) Profesor Colaborador Docente de Gerodontología
(3) Profesor Asociado de Odontología Integrada de Adultos. Facultad de Odontología. Universidad de Sevilla
Correspondencia: ]]>
Dr. Eugenio Velasco Ortega
C/ José Laguillo nº 18 2º-6
41003 Sevilla
Recibido: 21-03-2004 Aceptado: 12-03-2005
| Velasco-Ortega E, Monsalve-Guil L, Velasco-Ponferrada C, Medel-Soteras R, Segura-Egea JJ. Temporomandibular disorders among schizophrenic patients. Med Oral Patol Oral Cir Bucal 2005;10:315-22. |
| RESUMEN El objetivo del presente trabajo era valorar la prevalencia de trastornos témporomandibulares(TTM) en pacientes esquizofrénicos comparados con pacientes control. ]]> Diseño del estudio. El estudio se realizó en 50 pacientes esquizofrénicos ingresados en la Unidad de Psiquiatría del Hospital Universitario Virgen Macarena de Sevilla y se compararon con 50 pacientes adultos de los que acuden a recepción de la Facultad de Odontología de la Universidad de Sevilla, excluyendo de este último grupo aquellos pacientes que presentaban alguna patología sistémica en el momento de la exploración o en los seis meses previos a ésta. En ambos grupos se valoró la presencia de trastornos témporomandibulares según el protocolo de la OMS.Resultados y Discusión. Entre los pacientes esquizofrénicos, el 32% presentaban síntomas de trastornos témporomandibulares, sobre todo chasquidos o ruidos articulares (24%) y autocorreción de la dislocación (8%); mientras que en los pacientes control, la frecuencia era del 8%, que se correspondía con ruidos articulares. Estas diferencias eran significativas, lo que confirma que los TTM son más prevalentes entre los pacientes que sufren trastornos mentales. El estudio demuestra que el estado de la ATM era independiente de la edad de los pacientes. Los hombres presentaban mayor frecuencia de TTM en ambos grupos. No existía relación entre la presencia de TTM y el estado prostodóncico de los pacientes. Los hallazgos del presente trabajo demuestran una tendencia significativa entre un mayor número medio de dientes perdidos y la frecuencia de TTM en los pacientes sanos control. Conclusiones. Los pacientes esquizofrénicos constituyen una población de riesgo para los TTM porque presentan una mayor prevalencia y severidad de los mismos. Palabras clave: Trastornos témporomandibulares, pacientes esquizofrénicos, articulación témporomandibular, trastornos mentales, estudio caso-control. | ABSTRACT The aim of this study was to assess the prevalence of temporomandibular disorders (tmd) in schizophrenic patients compared with control patients. Key words: Temporomandibular disorders, schizophrenic patients, temporomandibular joint, mental disorders, case-control study.
|
INTRODUCCIÓN
Los Trastornos Témporo-Mandibulares (TTM) constituyen un grupo complejo y heterogéneo de condiciones y alteraciones clínicas que afectan a las articulaciones témporomandibulares y a la musculatura masticatoria (1). Los TTM representan un reto importante para la profesión dental porque supone un área de la salud oral con grandes controversias en su etiología, patogenia, diagnóstico y tratamiento (2).
Desde el punto de vista epidemiológico su distribución en la población general es variada dependiendo de las muestras elegidas y del método de valoración de los TTM seleccionado (3-4). No obstante, son trastornos que afectan a la edad adulta con una prevalencia de signos (ej. ruidos articulares, desviación de apertura y cierre) y síntomas (ej. dolor articular o referido) que varían entre el 11-44% (5-8).
La etiología de los TTM es multifactorial (1-3). Clásicamente se han descrito causas locales (ej. maloclusión, tratamiento ortodóncico, disarmonías oclusales) o generales (ej. enfermedades reumatológicas, estrés emocional, etc) (1). En la actualidad, el conocimiento de la etiopatogenia de los TTM ha ido evolucionando desde un modelo dental y mecanicista hasta un modelo más biológico y médico (9).
Los factores psicológicos (ej. ansiedad y depresión) pueden jugar un significativo papel en la etiología y mantenimiento de los TTM (10-15). En este sentido, los factores bio-psicosociales han sido relacionados con la aparición de los síntomas de los TTM, como origen de tensión muscular masticatoria y dolor orofacial crónico (3,16-17). Puede sugerirse que los TTM constituyen una manifestación psicofisiológica del estrés, ya que los pacientes que sufren TTM presentan con más frecuencia y severidad síntomas psicológicos, somáticos y conductuales relacionados con el estrés (18-19). Incluso, en edades tempranas (6-8 años), los estados de estrés emocional pueden incrementar la probabilidad de desarrollar tensión en la musculatura asociada a la ATM (20). Además, los TTM son más frecuentes en pacientes psiquiátricos hospitalizados (21). Por último, la atención especializada de los trastornos psíquicos (ej, depresión) y su aceptación positiva por los pacientes pueden mejorar los resultados del tratamiento de los TTM (22-23).
Aunque la investigación clínica sobre los TTM es numerosa; no existen estudios específicos que valoren comparativamente la frecuencia de signos y síntomas de TTM entre pacientes con trastornos psiquiátricos diagnosticados y grupos control, por lo que el objetivo del presente estudio era evaluar la prevalencia de los TTM en pacientes con esquizofrenia y compararla con pacientes controles sanos.
MATERIAL Y METODOS
El estudio comparativo de la patología de la articulación témporomandibular ha sido realizado en dos grupos de pacientes, esquizofrénicos y sanos controles que fueron elegidos de forma aleatoria, y estratificados según la edad y el sexo.
Se escogió a los sujetos sometidos a estudio entre los pacientes esquizofrénicos que habían sido ingresados en la Unidad de Agudos de Psiquiatría del Hospital Universitario Virgen Macarena, adjunto a la Facultad de Medicina de la Universidad de Sevilla. Los pacientes sanos controles fueron seleccionados de forma aleatoria entre los pacientes adultos que acudían a recepción para tratamiento odontológico en la Facultad de Odontología de la Universidad de Sevilla. Fueron excluidos para este estudio como pacientes control, aquellos sujetos que presentaban cualquier enfermedad sistémica y/o consumían cualquier tratamiento farmacológico en el momento de la exploración, o habían padecido patología médica aguda los seis meses antes del examen.
]]> El examen oral fué realizado en la Facultad de Odontología de Sevilla para los pacientes controles sanos y en la Unidad de Psiquiatría del Hospital Universitario Virgen Macarena de Sevilla para los pacientes esquizofrénicos. El examen oral que incluía la exploración de la ATM, se realizó siguiendo la recomendaciones del Manual de Investigación Oral de la Organización Mundial de la Salud (24).Los datos sobre la frecuencia y distribución de los síntomas y signos de la ATM fueron valorados en ambos grupos de pacientes esquizofrénicos y controles sanos, con respecto a las variables demográficas (edad y sexo) y las variables clínicas (estado dental y prostodóncico). Las diferencias estadísticas fueron identificadas según el test de la chi-cuadrado (variables cualitativas) y de la varianza (variables cuantitativas), aceptándose como estadísticamente significativa, cuando p < 0,05.
RESULTADOS
Se estudiaron 50 pacientes esquizofrénicos (39 varones y 11 mujeres) con una edad media de 39,9 años (rango: 17-64 años) y 50 pacientes sanos control (33 varones y 17 mujeres) con una edad media de 39,5 años (rango: 20-67 años). No existían diferencias significativas al comparar ambos grupos de pacientes, con respecto a la edad (ANOVA; p= 0,8542) y el sexo (chi-cuadrado; p = 0,18145).
El 100% de los pacientes esquizofrénicos eran tratados con psicofármacos (media: 3,9). Los psicotropos más consumidos eran neurolépticos (72%), antipsicóticos atípicos (60%), benzodiazepinas (50%) y antiparkinsonianos (50%).
Entre los pacientes esquizofrénicos, 29 eran fumadores (58%); mientras que entre los pacientes control, 26 fumaban (52%). Estas diferencias no eran significativas (chi-cuadrado, p= 0,12000).
Entre los pacientes esquizofrénicos, el examen de la ATM demostró la existencia de síntomas y signos en 16 pacientes (32%), siendo los ruidos articulares, chasquidos o crepitación, el signo más frecuente (24%), seguido de autocorreción de la dislocación (8%). Entre los pacientes control, el examen de la ATM demostró la existencia de síntomas y signos en 4 pacientes (8%), que se correspondía con ruidos articulares o chasquidos. Estas diferencias eran estadísticamente significativas (chi-cuadrado; p = 0,00745).
El estado de la ATM según la edad. Entre los pacientes esquizofrénicos, la patología de la ATM, crepitación (28%) y autocorrección de la dislocación (16%) era más frecuente en el intervalo de edad de 36-45 años; mientras que la ATM normal era más común (83,3%) en los pacientes mayores de 46 años. Las diferencias no eran estadísticamente significativas (test de la chi-cuadrado, p = 0,23652). La patología de la ATM entre los pacientes control según la edad no mostraba diferencias estadísticamente significativas (test de la chi-cuadrado, p =0,30201).
El estado de la ATM según el sexo. Entre los esquizofrénicos, los hombres presentaban mayor porcentaje de crepitación (25,6%), mientras que las mujeres mostraban mayor frecuencia de autocorrección de la dislocación (9,1%); y la ATM normal era más común entre las mujeres (72,7%). Las diferencias no eran estadísticamente significativas (test de la chi-cuadrado, p = 0,87536). Entre los pacientes control, los hombres (9,1%) presentaban mayor porcentaje de crepitación que las mujeres (5,9%), y la ATM normal era más común entre las mujeres (94,1%). Las diferencias no eran estadísticamente significativas (test de la chi-cuadrado, p = 0,69199).
El estado de la ATM según el estado dental. La Tabla 1 expresa la prevalencia de signos clínicos de la ATM entre los pacientes esquizofrénicos y control según el número de dientes perdidos. Entre los pacientes esquizofrénicos, las diferencias no eran estadísticamente significativas (test de la chi-cuadrado, p =0,40638). Sin embargo, entre los pacientes control, la relación entre el estado de la ATM y el número de dientes perdidos era estadísticamente significativa (test de la chi-cuadrado, p = 0,00620).
]]>
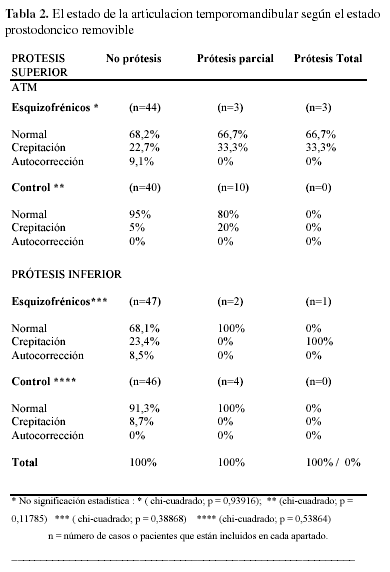
El estado de la ATM según el estado prostodóncico. La Tabla 2 muestra la presencia de prótesis removible superior en relación al estado de la ATM en los pacientes esquizofrénicos (test de la chi-cuadrado, p = 0,93916) y control (test de la chi-cuadrado, p = 0,11785); y el estado de la ATM según la utilización de prótesis dental removible inferior entre los enfermos esquizofrénicos (test de la chi-cuadrado, p = 0,38868) y los pacientes control (test de la chi-cuadrado, p = 0,53864).
DISCUSIÓN
Los resultados clínicos del presente estudio demuestran una diferencia significativa en la prevalencia y distribución de la patología de la ATM entre los pacientes esquizofrénicos (32%) y los sujetos controles (8%), lo que indica que los TTM son más prevalentes en pacientes que sufren trastornos psíquicos o mentales (10-23). Estos hallazgos clínicos son confirmados por un estudio español realizado en enfermos mentales crónicos hospitalizados que revelaba una prevalencia de síntomas y signos de la ATM del 39,3%. La crepitación o los chasquidos estaban presentes en el 28,9%, mientras que la autocorrección y la dislocación afectaban al 10% y 0,5%, respectivamente (21). Aunque los TTM eran más frecuentes en los pacientes con depresión (100%); sin embargo, su prevalencia en los enfermos con esquizofrenia afectaban al 42% de los pacientes examinados (21).
La importancia de los trastornos psíquicos asociados a los TTM ha sido señalada en la literatura, demostrándose una relación en la aparición, la clínica, el pronóstico y el tratamiento de los TTM con los factores psicosociales (10,16,22-23). Entre los factores psíquicos relacionados con los TTM destacan el estrés (18-20), la ansiedad (10-12) y la depresión (14-15,23). En este sentido, un estudio norteamericano valora los trastornos psicológicos en 50 pacientes con TTM crónicos y en 51 pacientes con TTM agudos revelando una mayor frecuencia de alteraciones psicopatológicas en ambos grupos en comparación con la población general (12). Los trastornos de ansiedad eran muy frecuentes (47-53%) entre los pacientes con TTM agudos, mientras que los trastornos afectivos (ej. depresión) eran más prevalentes entre los pacientes que padecían TTM crónicos (78%). Además, el estudio sugiere que es necesario controlar el seguimiento de los pacientes con TTM agudos para identificar aquellas características psicológicas que pueden ayudar a prolongar la sintomatología dolorosa y cronificar los TTM (12). De hecho, cuando se identifican los problemas psicológicos, se reduce notablemente la sintomatología dolorosa de los pacientes con TTM (22).
El sufrimiento emocional derivado de acontecimientos vitales estresantes, como son los problemas de salud, económicos y laborales puede afectar a un porcentaje importante de los pacientes que sufren TTM y precipitar la aparición de la sintomatología referida a la ATM (24-26). En este sentido se ha publicado que los pacientes con dolor relacionado con la ATM padecieron el doble de acontecimientos vitales adversos comparados con pacientes controles sanos en un periodo de 6 meses previo a la aparición de la sintomatología dolorosa. Además, estos problemas vitales que intervienen en la génesis de los TTM, también están involucrados en la depresión y la esquizofrenia (26). Así mismo, un porcentaje importante de los pacientes que padecen TTM presentan otros síndromes relacionados con el estrés como la fibromialgia y el síndrome de fatiga crónica, lo que puede sugerir una base fisiopatológica común con la integración de mecanismos psicosociales y neuroendocrinos (17,19).
La depresión puede estar relacionada intensamente con los TTM, como factor etiológico o como consecuencia del sufrimiento físico o doloroso (14-15,17,23). Es generalmente aceptado que en la etiopatogenia multifactorial de los TTM la incidencia de importantes acontecimientos vitales negativos, las alteraciones en la personalidad o en la forma de adaptación de los pacientes, especialmente en individuos con síntomas depresivos juegan un importante papel en el inicio y evolución de los TTM, sobre todo cuando están presentes síntomas dolorosos (17). Un estudio epidemiológico confirma estos hallazgos al demostrar una asociación importante entre la depresión y los síntomas de TTM (14). En efecto, una muestra de 5.696 sujetos finlandeses fueron examinados, encontrándose una significativa mayor proporción de depresión entre los pacientes con dolor referido a la ATM comparado con los sujetos sin síntomas dolorosos (14). Además, una proporción importante de los pacientes con TTM son clínicamente depresivos (hasta el 39%) y muestran elevados grados de síntomas físicos inespecíficos (somatización de hasta el 55%) como síntomas gastrointestinales (ej. naúseas, vómitos), dolororos (ej. espalda), neurológicos (ej. cambios en la memoria) y psicosexuales (ej. impotencia) (15).
Además de los trastornos psíquicos, se han valorado múltiples variables (edad, sexo, estado dental, estado prostodóncico) asociadas a los TTM que configuran el enfoque multifactorial etiopatogénico y multidisciplinario en su terapéutica (1-2,9). En este sentido, el presente trabajo demuestra que el estado de la ATM es independiente de la edad de los pacientes, aunque la mayor prevalencia de los TTM (44%) se encontraba en los pacientes esquizofrénicos de 36-45 años. La mayor prevalencia de TTM en la edad media de la vida es confirmado por otros estudios en pacientes con trastornos psíquicos (10,15,19,23,27) y en la población general (7,28). Así, en los resultados obtenidos en la encuesta nacional española de 1994 dónde, el 23% de los sujetos examinados de 35-44 años padecían alguna alteración relacionada con la ATM (29). Este intervalo de edad puede estar relacionado con una mayor proporción de situaciones vitales estresantes como problemas laborales, matrimoniales y económicos (26). Sin embargo, otras investigaciones han demostrado una mayor prevalencia de TTM con el incremento de la edad de los pacientes como sugiriendo una mayor tendencia a padecer patología de la ATM como consecuencia de un deterioro de la salud general y oral (ej. pérdida de dental, estado prostodóncico inadecuado), o a cambios degenerativos articulares (4,28,30).
El presente estudio no demuestra una relación entre el estado de la ATM y el sexo de los pacientes que es confirmado por otro estudio casos-controles realizado para valorar la importancia del estrés en los pacientes con TTM (18). Sin embargo, los hombres de ambos grupos presentaban mayor grado de TTM, al contrario que la mayor parte de los estudios que demuestran una mayor frecuencia de los TTM entre los pacientes del sexo femenino (8,19,31-33). En este sentido, se ha sugerido una mayor percepción de la mujer en la sintomatología de los TTM por influencia de los factores psicológicos y hormonales, así como una tendencia de la mujer a buscar más tratamiento que el hombre (23,33-48%).
La relación entre la pérdida de dientes y el estado de la ATM ha sido establecido (48%-35). La pérdida de soporte dental posterior puede favorecer una mayor incidencia de los TTM al incrementar la movilidad del cóndilo y la posterior contracción de la musculatura masticatoria (36). Sin embargo, en el presente estudio aunque esta asociación fue significativa entre los pacientes sanos controles, no se encontró una tendencia clara que relacionara un incremento de los TTM con un mayor número de dientes perdidos (Tabla 1).
]]> El presente trabajo muestra que el estado de la ATM es independiente del estado prostodóncico de los pacientes (Tabla 2). La posible relación entre la incidencia de TTM y la presencia de prótesis dentales constituye un tema controvertido (30,36-37), en parte porque se acepta que los pacientes portadores de prótesis completa presentan una función oral deteriorada que ya incluye una disfunción mandibular (36). Sin embargo, se han descrito TTM en pacientes edéntulos portadores de prótesis completa con dificultad y/o dolor durante los movimientos mandibulares, dolor en la ATM, desviación de la mandíbula en el movimiento de apertura y tensión muscular (30,48%,36).CONCLUSIONES
Los TTM constituyen un grupo de condiciones que afectan al sistema estomatognático con una base etiopatogenica multifactorial. Los factores psicológicos (estrés, ansiedad, depresión) intervienen provocando una mayor prevalencia de la patología relacionada con la ATM entre los pacientes con trastornos mentales. Esta realidad justifica la importancia de identificar los trastornos psíquicos para su evaluación clínica y mejorar la atención médica y odontológica de estos pacientes, evitando así la posible cronicidad de la sintomatología, especialmente dolorosa.
BIBLIOGRAFÍA
1. Goldstein BH. Temporomandibular disorders. A review of current understanding. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1999;88:379-85. [ Links ]
2. McNeill C. Management of temporomandibular disorders: concepts and controversies. J Prosthet Dent 1997;77:510-22. [ Links ]
3. Bermejo A. Introducción al estudio de los desórdenes témporomandibulares. En: Bagán JV, Ceballos A, Bermejo A, Aguirre JM, Peñarrocha M. (eds.). Medicina Oral. Barcelona: Masson. 1995. p. 542-52. [ Links ]
4. Klausner JJ. Epidemiology of chronic facial pain: diagnostic usefulness in patient care. JADA 1994;125:1604-11. [ Links ]
5. Agerberg G, Bergenholtz A. Craniomandibular disorders in adult populations of West Bothnia, Sweden. Acta Odontol Scand 1989;47:129-40. [ Links ]
6. de Kanter RJAM, Truin GJ, Burgersdijk RCW. Prevalence in the Dutch adult population and a meta-analysis of signs and symptoms of temporomandibular disorders. J Dent Res 1993;72:1509-18. [ Links ]
7. Goulet JP, Lavigne GJ, Lund JP. Jaw pain prevalence among french-speaking Canadians in Québec and related symptoms of temporomandibular disorders. J Dent Res 1995;74:1738-44. [ Links ]
8.Rauhala K, Oikarinem KS, Järvelin MR, Raustia AM. Facial pain and temporomandibular disorders: an epidemiological study of the Northen Finland 1966 birth cohort. J Craniomandib Pract 2000;18:40-6. [ Links ]
9. Greene CS, Laskin DM. Temporomandibular disorders: moving from a dentally based to a medically based model. J Dent Res 2000;79:1736-9. [ Links ]
10. Gale EN, Dixon DC. A simplified psychologic questionnaire as a treatment planning aid for patients with temporomandibular joint disorder. J Prosthet Dent 1989;61:235-8. [ Links ]
11. Zach GA, Andreasen K. Evaluation of the psychological profiles of patients with signs and symptoms of temporomandibular disorders. J Prosthet Dent 1991;66:810-2. [ Links ]
12. Gatchel RJ, Garofalo JP, Ellis E, Holt C. Major psychological disorders in acute and chronic TMD : an initial examination. JADA 1996;127:1365-74. [ Links ]
13. Sirirungrojying S, Srisintorn S, Akkayanont P. Psychometric profiles of temporomandibular disorder patients in southern Thailand. J Oral Rehabil 1998;25:541-4. [ Links ]
14. Sipilä K, Veijola J, Jokelainen J, Järvelin MR, Oikarinen KS, Raustia AM, et al. Association between symptoms of temporomandibular disorders and depression : an epidemiological study of the Northern Finland 1966 bith cohort. J Craniomandib Pract 2001;19:183-7. [ Links ]
15. Yap AUJ, Tan KBC, Chua EK, Tan HH. Depression and somatization in patients with temporomandibular disorders. J Prosthet Dent 2002;88:479-84. [ Links ]
16.Morris S, Benjamin S, Gray R, Bennett D. Physical, psychiatric and social characteristics of the temporomandibular disorder pain dysfunction syndrome: the relationship of mental disorders to presentation. Br Dent J 1997;182:255-60. [ Links ]
17. Korszun A. Facial pain, depression and stress-connections and directions. J Oral Pathol Med 2002;31:615-9. [ Links ]
18. Beaton RD, Egan KJ, Nakagawa-Kogan H, Morrison KN. Self-reported symptoms of stress with temporomandibular disorders: comparisons to healthy men and women. J Prosthet Dent 1991;65:289-93. [ Links ]
19. Korszum A, Papadopoulos E, Demitrack M, Engleberg E, Crofford L. The relationship between temporomandibular disorders and stress-associated syndromes. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998;86:416-20. [ Links ]
20. Vanderas AP, Menenakou M, Papagiannoulis L. Emotional stress and craniomandibular dysfunction in children. J Craniomandib Pract 2001;19:123-9. [ Links ]
21. Velasco E, Cruz D, Medel R, Velasco C, Monsalve L. La prevalencia de los trastornos temporomandibulares en una población psiquiátrica. Arch Odontoestomatol 2002;18:233-41. [ Links ]
22. Schnurr RF, Rollman GB, Brooke RI. Are there psychologic predictors of treatment outcome in temporomandibular joint pain and dysfunction? Oral Surg Oral Med Oral Pathol 1991;72:550-8. [ Links ]
23. Tversky J, Reade PC, Gerschman JA, Holwill BJ, Wright J. Role of depressive illness in the outcome of treatment of temporomandibular joint pain-dysfunction syndrome. Oral Surg Oral Med Oral Pathol 1991;71:696-9. [ Links ]
24. World Health Organization. Oral Health surveys. Basic Methods. 4ª.ed. Ginebra. 1997. [ Links ]
25. Feinmann C, Harris M. Psychogenic facial pain. Part 1. Br Dent J 1984;156:165-8. [ Links ]
26. Speculand B, Hughes A, Goss A. Role of recent stressfull life events experience in the onset of temporomandibular joint disfunction pain. Community Dent Oral Epidemiol 1984;12:197-202. [ Links ]
27. Gerke DC, Richards LC, Goss AN. A multivariate study of patients with temporomandibular joint disorder, atypical facial pain, and dental pain. J Prosthet Dent 1992;68:528-32. [ Links ]
28. Szentpétery A, Fazekas A, Mari A. An epidemiologic study of mandibular dysfunction dependence on different variables. Community Dent Oral Epidemiol 1987;15:164-8. [ Links ]
29. Noguerol B, Llodra JC, Sicilia A, Follana M. La salud bucodental en España. 1994. Madrid: Avances.1995. [ Links ]
30. Velasco E, Obando R, Vigo M, Ríos V, Bullón P. Valoración de la articulación témporomandibular en gerodontología. Arch Odontoestomatol 1995;11:628-34. [ Links ]
31. Shiau YY, Chang C. An epidemiological study of temporomandibular disorders in university students of Taiwan. Community Dent Oral Epidemiol 1992;20:43-7. [ Links ]
32. Isberg A, Hägglund M, Paesani D. The effect of age and gender on the onset of symptomatic temporomandibular joint disk displacement. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1998;85:252-7. [ Links ]
33. Phillips JM, Gatchel RJ, Wesley AL, Ellis E. Clinical implications of sex in acute temporomandibular disorders. JADA 2001;132:49-57. [ Links ]
34. Shimshak DG, DeFuria MC. Health care utilization by patients with temporomandibular joint disorders. J Craniomandib Pract 1998;16:185-93. [ Links ]
35. Harriman LP, Snowden DA, Soberay AH. Temporomandibular joint dysfunction and selected health parameters in the elderly. Oral Surg Oral Med Oral Pathol 1990;70:406-13. [ Links ]
36. Scholte AM, Steenks MH, Bosman F. Characteristics and treatment outcome of diagnostic subgroups of CMD patients: retrospective study. Community Dent Oral Epidemiol 1993;21:215-20. [ Links ]
37. Iacopino AM, Wathen WF. Craniomandibular disorders in the geriatric patient. J Orofacial Pain 1993;7:38-53. [ Links ]
38. Raustia AM, Peltola M, Salonen MAM. Influence of complete dentures renewal on craniomandibular disorders: a 1-year follow-up study. J Oral Rehabil 1997;24:30-6. [ Links ] ]]>